Kružne supraventrikulske tahikardije obuhvaćaju provodne putove ponovnog ulaska impulsa s komponentom iznad bifurkacije Hisova snopa. Bolesnici imaju nagle epizode palpitacija koje iznenada nastaju i nestaju; Dijagnoza se postavlja klinički i uz pomoć EKG–a. Liječenje se provodi vagotoničkim manevrima te, ako su ovi neučinkoviti, IV adenozinom ili nedihidropiridinskim blokatorima Ca–kanala kad su QRS–kompleksi uski, a prokainamidom ili amiodaronom kad su QRS–kompleksi široki, ili se pribjegava sinkronoj kardioverziji u svim slučajevima.
(Također pogledati Pregled aritmija.)
Patofiziologija
Kružni put ( vidi: Mehanizam tipičnog kružnog mehanizma.) u supraventrikularnim tahikardijama je unutar
-
Atrioventrikularng (AV) čvora (50%)
-
Akcesornog premosnog puta (40%)
-
Atrija ili sinoatrijskog (SA) čvora (10%)
AV nodalna kružna tahikardija pojavljuje se najčešće u inače zdravih pacijenata. Najčešće je potaknuta atrijskim preuranjenim otkucajem.
Akcesorni put kružne tahikardijeuključuje puteve provodnog tkiva koji su djelomično ili potpuno premošteni normalnim AV provođenjem. Oni najčešće prolaze izravno iz atrija u ventrikule, a rjeđe iz atrija u dio provodnog sustava ili iz djela provodnog sustava u ventrikule. Mogu biti potaknuti preuranjenim atrijskim ili ventrikularnim otkucajima.
Wolff–Parkinson–Whiteov (WPW) sindrom:
WPW (preekscitacijski) sindrom je najčešći oblik SVT s akcesornim putovima, koji se javlja u 1–3/1000 ljudi. WPW sindrom je uglavnom idiopatski, premda je najučestaliji kod bolesnika s hipertrofičnom ili nekom drugom kardiomiopatijom, transpozicijom velikih krvnih žila ili Ebsteinovom anomalijom. Postoje dva glavna oblika WPW sindrom:
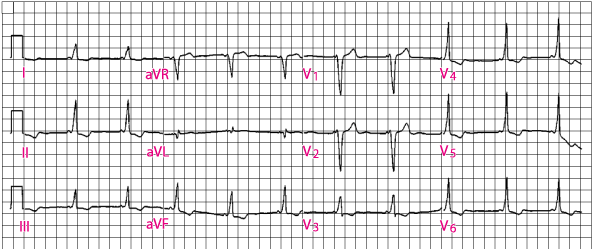
U klasičnom (ili manifestnom) WPW sindromu, anterogradno provođenje se, tijekom sinusnog ritma, javlja kroz oba puta, i kroz akcesorni put i normalnim provodnim sustavom. Akcesorni put, budući da provodi impulse brže, depolarizira ventrikularni miokard ranije, što rezultira kratkim PR intervalom i naglim nagibom QRS kompleksa (delta val). vidi sliku).
Klasični Wolff–Parkinson–Whiteov (WPW) sindrom.
|
Odvodi I, II, III, V3 do V6 pokazuju klasične značajke WPW sindroma, sa skraćenim PR–intervalom i delta–valom tijekom sinusnog ritma.
|
Delta–val produljuje trajanje QRS–kompleksa za >0,12 sekundi, iako se oblik–kompleksa u cjelini može doimati normalan. Ovisno o orijentaciji delta–vala, može biti prisutna pseudoinfarktna struktura Q–vala. Budući da zbog preekscitacije dolazi do rane repolarizacije, vektor T–vala može biti abnormalan.
U sakrivenom WPW sindromu, akcesorni put ne provodi impulse antegradno te posljedično tome, ne pojavljuju se gore opisane abnormalnosti u EKG zapisu. Međutim, dolazi do provođenja u retrogradnom smjeru i to može biti uzrokom tahikardija s povratnim kruženjem (engl. reentrant tahikardija).
U najčešćem obliku kružne tahikardije (koja se naziva ortodromna povratna tahikardija), provođenje impulsa i aktivacija ventrikula se odvija normalnim AV provodnim putovima, te se impulsi vraćaju u atrij akcesornim AV putevima. Zbog toga su QRS–kompleksi uski (osim ako ne postoji blok grane) i bez delta–vala. Ortodromna povratna tahikardija je u pravilu tahikardija sa skraćenim RP–intervalom i s retrogradnim P–valom u ST–segmentu.
U rijetkim slučajevima se povratno kruženje okreće u suprotnom smjeru, iz atrija u ventrikul preko akcesornog AV puta, te se vraća retrogradno kroz normalni AV provodni sustav (antidromna povratna tahikardija). QRS– kompleksi su široki jer se ventrikuli abnormalno aktiviraju. U bolesnika s 2 akcesorna puta (što nije neuobičajeno), može nastati povratna tahikardija s anterogradnim provođenjem kroz jedan od akcesornih spojeva dok je u drugom akcesornom putu retrogradno provođenje.
Tahikardija u WPW sindromu može početi kao ili degenerirati u atrijsku fibrilaciju (AF) što može biti vrlo opasno. Tachycardias in WPW syndrome may begin as or degenerate into atrial fibrillation (AF), which can be very dangerous. Dilatacija atrija uslijed hipertrofijske kardiomiopatije i druge forme kardiomiopatija čine bolesnike s WPW sindromom sklonijima atrijskoj fibrilaciji. hipertrofijske kardiomiopatije
Simptomi i znakovi
Većina se bolesnika prezentira simptomima u mlađoj odrasloj ili srednjoj dobi. U pravilu se javljaju epizode naglog početka i završetka, pravilnim palpitacijama koje su često povezane sa simptomima kardiovaskularne kompromitacije (npr. zaduha, osjećaj nelagode u prsištu, omaglice). Napadaji mogu trajati od samo nekoliko sekundi do nekoliko sati (rijetko >12 h).
Dojenčad ima epizode zaduhe, letargije, teškoća u hranjenju ili brzih prekordijalnih pulzacija. Ako je epizoda tahikardije protrahirana dojenčad se može prezentirati srčanim zatajivanjem. heart failure.
Fizikalni pregled je bez osobitosti, osim što se srčana frekvencija kreće od 160–240 otkucaja/min.
Dijagnoza
Dijagnoza supraventrikularne tahikardije putem EKG-a pokazuje brzu, pravilnu tahikardiju. ECG Prijašnji zapisi se, ako su dostupni, trebaju ponovno pregledati radi znakova WPW sindroma.
P–valovi su varijabilni. U većini slučajeva povratnog kruženja kroz AV–čvor, retrogradni se P–valovi nalaze u završnom dijelu QRS– kompleksa (često stvarajući pseudo–R' otklon u odvodu V1); otprilike 1/3 se javlja odmah nakon QRS kompleksa, a vrlo malo se javlja prije. P–valovi uvijek slijede QRS–kompleks u ortodromnoj povratnoj tahikardiji WPW sindroma.
QRS–kompleks je uzak, osim kad postoji i blok grane, u slučaju antidromne tahikardije ili povratna tahikardija s dvojnim akcesornim putem. Tahikardija širokih QRS kompleksa se mora razlikovati od ventrikularne tahikardije. ( vidi: Indikacije za za implantaciju kardioverter-defibrilatora kod ventrikularne tahikardije i ventrikularne fibrilacije and vidi sliku and sliku).
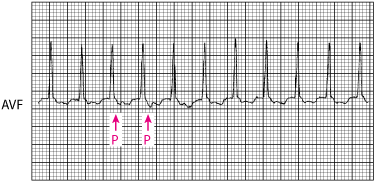
Tahikardija uskih QRS kompleksa: Ortodromna povratna tahikardija s akcesornim provođenjem u Wolff–Parkinson–Whiteovom sindromu.
|
Aktivacija se odvija sljedećim putem: AV–čvor, His–Purkinjeov sustav, ventrikul, akcesorni put, atriji. P val pomno prati QRS kompleks; to je tahikardija s kratkim RP-intervalom. (PR > RP).
|
Liječenje
Mnoge epizode prestanu spontano i prije liječenja.
Vagalni manevri (npr. Valsalvin manevar, unilateralna masaža karotidnog sinusa, potapanje lica u hladnu vodu, gutanje ledeno-hladne vode) u pravilu ako se odmah primjene, mogu terminirati tahikardiju; neki bolesnici koriste te manevre kod kuće.
Blokatori AV čvora koriste se ako su vagalni manevri nedjelotvorni i QRS kompleks je uzak (što indicira da se radi o ortodromnoj kondukciji); blokiranje kondukcije kroz AV čvor tijekom jednog otkucaja prekida kružnu tahikardiju. Prvi izbor je adenozin. Doza je 6 mg u brzom intravenskom bolusu (0,05 do 0,1 mg/kg kod djece), nakon čega slijedi 20 ml fiziološke otopine u bolusu. Ako je ovakvo doziranje neučinkovito, daju se dvije naknadne doze od 12 mg svakih 5 min. Adenozin ponekad uzrokuje kratki (2–3 sek.) srčani zastoj, što može uznemiriti bolesnika i liječnika. Alternativa je 5 mg verapamila intravenski ili 0,25–0,35 mg/kg diltiazema intravenski.
Za tahikardiju pravilnih, širokih QRS–kompleksa, za koju je utvrđeno da je antidromna povratna tahikardija, koja ne uključuje dupli akcesorni provodni snop (koji se treba utvrditi anamnestički; ne može se utvrditi akutno), AV blokatori mogu također biti učinkoviti. Međutim, ukoliko je mehanizam nastanka tahikardije nepoznat, a ventrikulska tahikardija nije isključena, blokatori AV čvora se trebaju izbjegavati jer mogu dodatno pogoršati ventrikulsku tahikardiju. U takvim se slučajevima (ili onda kad su lijekovi neučinkoviti) mogu se upotrijebiti intravenski prokainamid ili amiodaron. Alternativno, sinkronizirana kardioverzija s 50J (0,5-2 J/kg za djecu) je brza i sigurna i treba se preferirati u odnosu na navedene, potencijalno toksične lijekove.
Kada su epizode AV nodalne kružne tahikardije učestale i uznemirujuće, tada dolazi u obzir dugotrajna antiaritmijska terapija ili transvenska kateterska ablacija. Općenito, ablacija je preporučljiva, ali u slučaju da nije prihvatljiva, profilaksa lijekovima obično počinje digoksinom i nastavlja se, po potrebi, s β–blokatorima, nedihidropiridinskim blokatorima Ca–kanala ili oboje i onda jednim ili više antiaritmika razreda Ia, Ic ili III. Međutim, postadolescentni bolesnici s očiglednim WPW sindromom (kod kojih AF postaje vjerojatnija) ne bi trebali dobiti samo digoksin ili nedihidropiridinske blokatore kalcijevih kanala ( vidi: Fibrilacija atrija i Wolff–Parkinson–Whiteov sindrom (WPW)).
Ključne poruke
-
Simptomi počinju i završavaju naglo.
-
QRS kompleksi su obično uski, brzi, i pravilni; Međutim, široki QRS kompleksi mogu se pojaviti i moraju se razlikovati od ventrikularne tahikardije.
-
Vagalni manevri (npr. Valsalvin manevar) ponekad pomažu.
-
Blokatori AV čvora koriste kod tahikardije uskih QRS kompleksa, adenozin je prvi izbor, i ako je neučinkovit, verapamil ili diltiazem dolaze u obzir.
-
Izbjegavajte blokatore AV čvora u slučaju tahikardije širokih QRS kompleksa; tada treba primjeniti sinkroniziranu kardioverziju ili prokainamid ili amiodaron.