Brojne fiziološke promjene prate proces poroda te ponekad otkrivaju stanja koja nisu predstavljala poteškoće prilikom intrauterinog života. Zbog toga osoba vična reanimaciji novorođenčadi mora biti nazočna prilikom svakog poroda. Gestacijska dob i parametri rasta mogu pomoći pri prepoznavanju rizika za razvoj novorođenačke patologije.
Oko 10% novorođenčadi zahtijevaju neku vrstu respiratorne potpore po porodu. U manje od 1% poroda potrebno je poduzeti opsežne reanimacijske mjere. Brojni su uzroci depresije koji zahtijevaju reanimaciju pri rođenju (vidi tablicu). Kod porođajne težine <1500 g incidencija potrebe za provođenjem mjera reanimacije se bitno povećava.
Novorođenačka stanja kod kojih mogu biti potrebne mjere reanimacije
Apgar indeks
Apgar skor koristi se za opisivanje kardiorespiratornog i neurološkog stanja novorođenčeta pri rođenju. Rezultat nije alat za usmjeravanje reanimacije ili naknadnog liječenja i ne određuje prognozu pojedinog pacijenta.
Apgar zbroj dodjeljuje 0 do 2 boda za svaku od 5 karakteristika općeg stanja (Izgled, Frekvencija srca, Grimasiranje - refleksna podražljivost, Aktivnost - tonus, Disanje—vidi tablicu). Ukupni zbroj ovisi o fiziološkoj zrelosti, primjeni lijekova u majke u perinatalnom razdoblju i fetalnim kardiorespiratornom i neurološkim stanjima. Vrijednost zbroja od 7 do 10, u 5 minuti života se smatra normalnim; od 4 do 6 je srednji a od 0 do 3 se smatra niskim.
Postoji više mogućih uzroka niske (0 do 3) Apgar ocjene, uključujući ozbiljne, kronične probleme koji imaju lošu prognozu i akutne probleme koji se mogu brzo riješiti i imaju dobru prognozu. Nizak Apgar rezultat je klinički nalaz, a ne dijagnoza.
Apgar indeks
Apgar indeks
| |
|
|
Bodovi
|
|
|
Kriteriji
|
Mnemonički
|
0
|
1
|
2
|
|
* Ukupni rezultat od 7-10 u 5 minuta smatra se normalnim; 4–6, srednji; i 0–3, nizak.
|
|
Boja
|
Aizgled
|
Sav plav, blijed
|
Ružičasto tijelo, plavi ekstremiteti
|
Sve ružičasto
|
|
Brzina otkucaja srca
|
puls
|
Odsutan
|
< 100 otkucaja/min
|
> 100 otkucaja/min
|
|
Refleksni odgovor na nosni kateter/taktilnu stimulaciju
|
grimase
|
Nema
|
grimase
|
kihanje, kašalj
|
|
Mišićni tonus
|
Activity
|
mlohav
|
slaba fleksija ekstremiteta
|
Aktivan
|
|
Disanje
|
Respiracija
|
Odsutan
|
Nepravilan, spor
|
Dobro, plače
|
Reanimacija novorođenčeta
Neonatalna reanimacija treba slijediti najnovije preporuke Američke pedijatrijske akademije i Američke udruge za srce (1).
Priprema je ključna. Identificirajte čimbenike perinatalnog rizika, dodijelite uloge članovima tima te pripremite i provjerite opremu:
-
Najmanje 1 osoba vješta u početnim koracima neonatalne reanimacije, uključujući ventilaciju pozitivnim tlakom (PPV), trebala bi biti prisutna pri svakom porodu, a dodatno osoblje sa sposobnošću za potpunu reanimaciju mora biti brzo dostupno čak i u odsutnosti specifični čimbenici rizika. Za složenu reanimaciju može biti potreban tim od 4 ili više članova, a ovisno o čimbenicima rizika, prije poroda može biti prikladno prisustvo cijelog reanimacijskog tima.
-
Prije prijevremenog poroda namjestite sobnu temperaturu na 23 do 25° C (74 do 77° F).
-
Termalni madrac, šešir i plastična vrećica ili folija trebaju se koristiti za nedonoščad < 32 tjedna trudnoće.
Postoje mnogi perinatalni čimbenici rizika koji povećavaju vjerojatnost potrebe za reanimacijom. Uz one navedene u tablici Problemi u novorođenčadi koji mogu zahtjevati reanimaciju, neki drugi faktori rizika uključuju
-
Izostanak prenatalne skrbi
-
Gestacijska dob < 36 tjedana ili ≥ 41 tjedan
-
Višeplodne trudnoće
-
Potreba za instrumentalnim porodom (forceps), vakuumskom pomoći ili hitnim porodom carskim rezom
-
Mekonijska amnionska tekućinu
-
Distocija ramena, zadak ili druga abnormalna prezentacija
-
Određeni abnormalni uzorci otkucaja srca u fetusu
-
Znakovi infekcije ili sepse u novorođenčeta
-
Čimbenici rizika kod majke (npr. vručica, neliječena ili neadekvatno liječena infekcija streptokokom skupine B)
Algoritam reanimacije novorođenčeta.
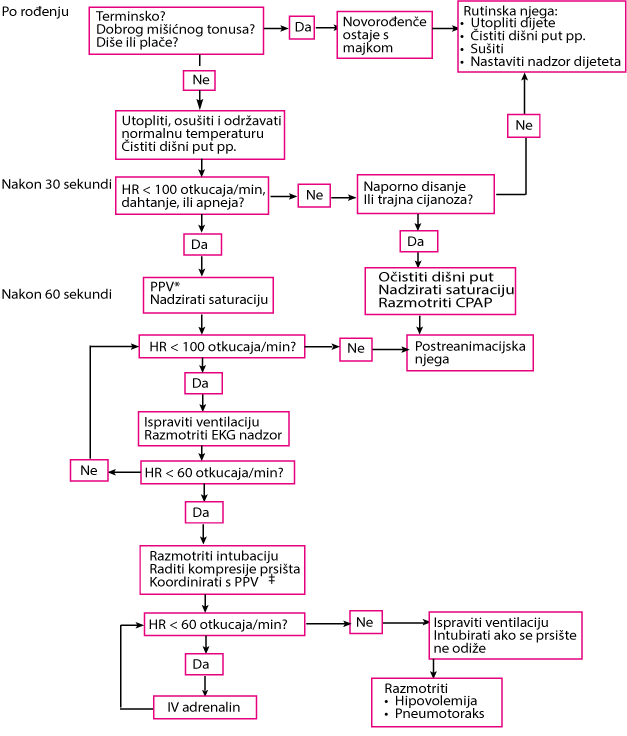
* PPV: Započnite reanimaciju sobnim zrakom (21% O2) za donošenu djecu ili 21 do 30% O2 za nedonoščad. Ako SpO2 ciljevi nisu postignuti, titrirati FiO2.
‡3: 1 omjer kompresija prsnog koša i ventilacija: ukupno 90 kompresija prsnog koša i 30 udisaja / min. Kompresije prsnog koša i ventilacije se isporučuju sinkronizirano, ne istovremeno. 3 kompresije prsnog koša brzine 120 / min, nakon čega slijedi 1 ventilacija trajanja dužeg od 1/2 sekunde.
CPAP = stalni pozitivni tlak u dišnim putovima; EKG = elektrokardiografija; ETT = endotrahealni tubus; HR = otkucaji srca; PPV = ventilacija s pozitivnim tlakom; SpO2 = zasićenje kisikom; UVC = umbilikalni venski kateter.
Prilagođeno iz American Heart Association. 2020 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Part 5: Neonatal Resuscitation. © Copyright 2020 American Heart Association.
|
Početne mjere liječenja
Dodatne mjere mogu uključivati:
-
Brza procjena (unutar 60 sekundi od rođenja) disanja, otkucaja srca i boje
-
Utopljavanje kako bi se tjelesna temperatura održala između 36.5 do 37.5°C.
-
Sušenje
Sukcija, uključujući upotrebu prilagođene sukcijske opreme, indicirano je samo za dojenčad koja imaju očitu opstrukciju dišnih putova ili kojima je potrebna ventilacija pozitivnim tlakom.
Odgoda od 30 sekundi u prerezivanju i klemanju pupkovine preporučuje se za nedonoščad i donošenu djecu kojoj nije potrebna reanimacija. Nema dovoljno dokaza koji bi preporučili odgođeno klemanje pupkovine u novorođenčadi koja zahtjeva reanimacijske mjere.
Za 90% novorođenčadi koja su urednog stanja i ne trebaju reanimaciju, uspostavite kontakt koža na kožu s majkom što je prije moguće.
Potreba za reanimacijom temelji se prvenstveno na djetetovom respiratornom naporu i frekvenciji srca. 3-kanalni srčani monitor je preferirani način za procjenu otkucaja srca. Uz kliničku procjenu disanja, pratite zasićenost kisikom pomoću pulsne oksimetrije preduktalno (tj. na desnom zapešću, šaci ili prstu), uzimajući u obzir očekivani polagani porast zasićenosti krvi kisikom tijekom prvih 10 minuta života (vidi tablicu Ciljevi neonatalne saturacije kisikom).
Normalne vrijednosti saturacije periferne krvi
kisikom
|
Vrijeme nakon poroda
|
Preduktalni* SpO2
|
|---|
|
* Desna ruka prima preduktalnu krv
|
|
SpO2 = saturacija periferne krvi kisikom
|
|
1 minuta
|
60–65%
|
|
Minute
|
65–70%
|
|
Minute
|
70–75%
|
|
Minute
|
75–80%
|
|
Minute
|
80–85%
|
|
≥ 10 minuta
|
85–95%
|
Ventilacija i oksigenacija
Ako je respiratorni napor novorođenčeta smanjen, stimulacija stopala i/ili trljanjem leđa može biti učinkovita. Sukcija, osim ako nije indicirana uslijed opstrukcije dišnih putova, nije učinkovita metoda stimulacije i može izazvati vagusni odgovor s apnejom i bradikardijom.
Za novorođenčad s frekvencijom srca ≥ 100 otkucaja u minuti koja imaju respiratorni distres, otežano disanje i/ili stalnu cijanozu, dodatnikisik i/ili stalni pozitivni tlak u dišnim putovima (CPAP) je indiciran.
Za novorođenčad s frekvencijom srca od 60 do < 100 otkucaja u minuti koja imaju apneju, agonalno disanje (engl. gasping) ili neučinkovito disanje, indicirana je ventilacija pozitivnim tlakom (PPV) pomoću maske. Prije davanja PPV-a potrebno je očistiti dišne putove nježnom sukcijom usta i nosa. Djetetova glava i vrat podupiru se u neutralnom položaju, a usta su lagano otvorena s čeljusti pomaknutom prema naprijed. Početne postavke ventilacije za novorođenče su vršni inspiracijski tlak (PIP) od 20 do 25 cm H2O, pozitivni tlak na kraju izdisaja (PEEP) od 5 cm H2O i brzina pomoćne respiracije (AC) ili intermitentne obvezne ventilacije (IMV) od 40 do 60 udisaja/minuti. Nema dovoljno podataka da bi se preporučilo određeno vrijeme udisaja, ali se ne preporučuju napuhavanja od > 5 sekundi.
Ako je broj otkucaja srca < 60 otkucaja/minuti, novorođenčad zahtijeva endotrahealna intubacija.
Učinkovitost ventilacije procjenjuje se uglavnom po brzom poboljšanju otkucaja srca. Ako se otkucaji srca ne povećaju unutar 15 sekundi, namjestite masku kako biste osigurali dobro brtvljenje, provjerite položaj glave, usta i brade kako biste bili sigurni da su dišni putovi otvoreni, aspirirajte usta i dišni put pomoću štrcaljke s kuglom i/ili kateter veličine 10 do 12 F i procijenite podizanje stijenke prsnog koša. Povećajte tlak u dišnim putovima kako biste osigurali da se stijenka prsnog koša dovoljno podigne. Iako bi vršni inspiracijski tlak (PIP) trebao biti postavljen na minimalnu razinu na koju dojenče reagira, može biti potreban početni PIP od 25 do 30 cm H2O kako bi se proizvela učinkovita ventilacija u donošenog djeteta. Većinu vremena nedonoščad treba niže tlakove kako bi dobila učinkovitu ventilaciju. Budući da čak i kratka razdoblja prekomjernog disajnog volumena mogu lako oštetiti neonatalna pluća, osobito u nedonoščadi, važno je često procjenjivati i prilagođavati PIP tijekom reanimacije. Uređaji koji mjere i kontroliraju dišni volumen tijekom reanimacije opisani su i mogu biti od pomoći, ali njihova uloga trenutno nije utvrđena.
Dodatni kisik treba osigurati pomoću mješalice kako bi se omogućilo mijenjanje koncentracije kisika u skladu s kliničkim stanjem dojenčeta. Ventilaciju s pozitivnim tlakom treba započeti s 21% O2 (sobni zrak) za donošenu djecu ili 21 do 30% O2 za nedonoščad ≤ 35 tjedana i titrirati prema indikacijama pulsne oksimetrije. Hiperoksiju (sO2 > 95%) treba izbjegavati. Dojenčad koja su inače dobro reagirala na reanimacijske mjere, ali su i dalje cijanotična mogu imati prirođene bolesti srca.
Intubacija i kompresija prsnog koša:
Ako dojenče ne reagira na ventilaciju pozitivnim tlakom pomoću maske ili je broj otkucaja srca < 60 otkucaja/minuti, dojenče treba endotrahealnu intubaciju. Neposredna endotrahealna intubacija je indicirana ako je PPV potreban za novorođenče s prenatalno dijagnosticiranom ili klinički sumnjom na dijafragmalnu kilu. U ovim okolnostima treba izbjegavati PPV s vrećicom i maskom kako se ne bi napuhalo crijevo i dodatno ugrozilo pluća.
Veličina tubusa i dubina insercije tubusa se odabiru prema težini djeteta i gestacijskoj dobi.
ETT = endotrahealni tubus; fr = French.
-
2,5 mm za novorođenčad < 1000 g ili < 28 tjedana trudnoće
-
3 mm za novorođenčad 1000 do 2000 g ili 28 do 34 tjedna trudnoće
-
3,5 mm za novorođenčad > 2000 g ili > 34 tjedna trudnoće
Za dubinu insercije, oznaka na rubu obično bi trebala biti na
-
5.5 do 6.5 cm za novorođenčad težine < 1 kg
-
7 cm za novorođenčad težine 1 kg
-
8 cm za novorođenčad težine 2 kg
-
9 cm za novorođenčad težine 3 kg
Mnogi endotrahealni tubusi imaju oznake za dubinu insercije kako bi se osigurala primjerena dubina insercije na razini glasnica.
Neposredno nakon intubacije, kliničari bi trebali slušati obostrano jednak zvuk disanja. Selektivna intubacija desnog glavnog bronha sa smanjenim šumom disanja na lijevoj strani uobičajena je ako je tubus umetnut preduboko.
Trahealnu intubaciju treba potvrditi testiranjem na izdahnuti CO2 pomoću kolorimetrijskog detektora. Pozitivan test, u kojem kolorimetrijski indikator prelazi iz ljubičasto/plavog u žuti, potvrđuje trahealnu intubaciju. Negativan test najčešće je posljedica ezofagealne intubacije, ali se može pojaviti kada je ventilacija nedovoljna ili kada je minutni volumen srca smanjen. Fiksna žuta boja može biti posljedica izravne kontaminacije adrenalinom ili može značiti da je uređaj neispravan.
Na rendgenskoj slici prsišta treba biti postavljen na oko pola puta između ključnih kostiju i račvišta dušnika, otprilike na razini T1 -T2.
Za dojenčad ≥ 34 tjedna (ili ≥ 2000 g), može se koristiti dišni put s laringealnom maskom ako postoje poteškoće s intubacijom djeteta. Novorođenčad bilo koje gestacijske dobi može se održavati s odgovarajućim PPV-om pomoću ambu balonom i maskom ako članovi tima ne mogu postaviti endotrahealni tubus. U ove novorođenčadi treba postaviti nazogastričnu sondu kako bi se omogućila dekompresija želuca.
Nakon intubacije, ako se broj otkucaja srca ne poboljša i nema dovoljnog dizanja prsnog koša s odgovarajućim vršnim inspiracijskim tlakom, dišni putovi mogu biti začepljeni i treba učiniti sukciju. Kateteri tanjeg promjera (5 do 8 F) mogu očistiti endotrahealni tubus od tanjih sekreta, ali su neučinkoviti za guste sekrete, krv ili mekonij. U takvim slučajevima, endotrahealni tubus može se ukloniti primjenom kontinuirane sukcije mekonijskim aspiratorom, a ponekad se dušnik može izravno sukcirati većim (10 do 12 F) kateterom. Nakon sukcije dušnika, dijete se ponovno intubira.
Ako je novorođenče odgovarajuće ventilirano, a broj otkucaja srca ostaje < 60 otkucaja/minuti, potrebno je izvršiti kompresiju prsnog koša tehnikom 2 palca/okruživanja prsnog koša u koordiniranom omjeru 3 kompresije prema 1 ventilaciji s 90 kompresija i 30 ventilacija u minuti. Tehnika kompresije prsnog koša pomoću dva prsta se više ne preporučuje. Intubacija je uvijek indicirana prije početka kompresije prsnog koša, a koncentraciju kisika treba povećati na 100%. Otkucaje srca treba ponovno procijeniti nakon 60 sekundi kompresije prsnog koša.
Ako teška bradikardija potraje dok je dojenče adekvatno ventilirano i kompresija prsnog koša trajala je 1 minutu, kateterizirajte pupčanu venu ili postavite intraosealnu iglu za davanje intravaskularnog adrenalina što je prije moguće. Dok se uspostavlja venski pristup, doza adrenalina se može dati putem endotrahealnog tubusa, ali je učinkovitost ovoe metode nesigurna. Doza adrenalina je 0,01 do 0,03 mg/kg (0,1 do 0,3 mL/kg otopine od 0,1 mg/mL, prije poznate kao otopina 1:10 000), koja se ponavlja po potrebi svakih 3 do 5 minuta. U prošlosti su razmatrane veće doze adrenalina, ali se više ne preporučuju.
Novorođenče koje ne odgovara na mjere reanimacije
Ako dojenče ne reagira na reanimaciju i ima bljedilo i/ili lošu perfuziju, preporučuje se primjena bolusa tekućine: 10 mL/kg 0,9% fiziološke otopine IV tijekom 5 do 10 minuta. Nepodudarne, O-negativne crvene krvne stanice također se mogu koristiti za povećanje volumena, posebno ako je došlo do akutnog, ozbiljnog gubitka krvi.
Lijekovi kao što su natrijev bikarbonat i atropin ne preporučuju se tijekom reanimacije. Nalokson se ne preporučuje u početnim koracima liječenja respiratorne depresije, a Cochrane pregled iz 2018. nije pronašao dovoljno dokaza za određivanje sigurnosti i učinkovitosti ovog lijeka u novorođenčadi.
Ako dojenče ne reagira na reanimaciju ili se stanje iznenada pogorša nakon prvog odgovora, pneumotoraks se mora isključiti. Iako se može klinički posumnjati na pneumotoraks pronalaskom jednostranog oslabljenog zvuka disanja tijekom auskultacije, zvukovi disanja dobro se prenose preko prekordija i prisutnost bilateralnih zvukova disanja može dovesti u zabludu. Transiluminacija prsnog koša se može koristiti, ali je često ograničena nedostatkom trenutno dostupnog izvora intenzivnog svjetla i nemogućnošću dovoljnog zamračenja prostorije. Osim toga, pneumotoraks se može pogrešno dijagnosticirati u male dojenčadi s tankom kožom ili propustiti u velike dojenčadi s debelom kožom. Rendgenska snimka prsnog koša obično traje previše vremena da bi bila od praktične koristi tijekom oživljavanja, ali ultrazvučni pregled uz krevet nudi mogućnost točne i brze dijagnoze. Budući da je pneumotoraks reverzibilni uzrok nereagiranja na reanimaciju, bilateralnu torakocentezu treba razmotriti na empirijskoj osnovi čak i u nedostatku definitivne dijagnoze.
U nekim slučajevima, torakocenteza je dijagnostička i terapijska za neočekivani pleuralni izljev.
Ne provođenje reanimacijskih mjera
U nekim slučajevima reanimacija možda nije prikladna:
-
Dojenčad s poznatim smrtonosnim anomalijama dijagnosticiranim prije rođenja: Posavjetujte se s obitelji puno prije poroda kako biste došli do plana koji bi bio prihvatljiv za sve strane.
-
Ekstremno nezrela nedonoščad: Slijedite institucionalne smjernice, imajući na umu da prenatalne procjene gestacijske dobi često nisu precizne.
U novorođenčadi s ozbiljnim anomalijama za koje nije postavljena sumnja te su otkrivene pri porodu, početna dijagnoza i/ili prognoza mogu biti netočne, pa treba pokušati oživljavanje.
Kad je moguće, neonatolog bi trebao biti uključen u donošenje odluka o reanimacijskim mjerama u djece koja se porode na granici preživljenja. Podatke o opstetričkom datiranju treba dobiti izravno od majke kao i iz majčine dokumentacije i koristiti ih za neovisno izračunavanje procijenjenog datuma poroda i mogućeg raspona gestacijske dobi. U razgovoru s roditeljima treba uzeti u obzir trenutne lokalne i nacionalne podatke o rezultatima koji se temelje na očekivanoj gestacijskoj dobi i porođajnoj težini (ako su poznati), fetalnom spolu, jednoplodnom/multifetalnom gestacijskom statusu i antenatalnom liječenju kortikosteroidima. U slučajevima u kojima postoji niz prihvatljivih pristupa, doprinos roditelja najvažniji je čimbenik u odlučivanju treba li pokušati oživljavanje. U slučajevima u kojima reanimacija jasno nije indicirana, odluku o ugodnoj njezi trebaju donijeti pružatelji usluga, a roditeljima se ne smije ponuditi lažni izbor reanimacije.
Cilj reanimacije za većinu obitelji i liječnika je preživljavanje djeteta bez ozbiljnih dugoročnih komplikacija. Malo je vjerojatno da će dojenče koje je rođeno bez ikakvih vidljivih vitalnih znakova i ne uspije vratiti bilo kakav znak života usprkos odgovarajućoj reanimaciji u trajanju od > 10 minuta postići ovaj cilj, a prekid reanimacije u takvim okolnostima smatra se razumnim prema smjernicama u Textbook of Neonatal Resuscitation (1). Međutim, ne postoje čvrste smjernice o tome koliko dugo treba nastaviti oživljavanje kada postoji perzistentna teška bradikardija ili o tome što učiniti kada se broj otkucaja srca ubrza nakon prekida oživljavanja. U takvim slučajevima, prikladnost intervencije treba procijeniti u svjetlu ciljeva liječenja.
Literatura
-
1. Weiner GM, ed: Textbook of Neonatal Resuscitation, ed. 7. Elk Grove Village, American Academy of Pediatrics and the American Heart Association, 2016.