Kompletan pregled svih organskih sustava bitan je za otkrivanje perifernih i sistemskih učinaka kardijalnih i ekstrakardijalnih bolesti koje mogu imati učinak na srce. Ispitivanje uključuje sljedeće:
-
Određivanje vitalnih parametara
-
Palpacija i auskultacija pulsa
-
Inspekcija vena
-
Inspekcija i palpacija prsnog koša:
-
Srčana perkusija, palpacija i auskultacija
-
Pregled pluća, uključujući perkusiju, palpaciju i auskultaciju
-
Pregled ekstremiteta i abdomena
Auskultacija srca objašnjena je u zasebnom poglavlju. Unatoč sve većem korištenju dijagnostičkog snimanja srca, auskultacija uz krevet bolesnika ostaje vrijedan alat, budući da je lako dostupna i može se ponoviti onoliko puta koliko se želi, bez troškova.
(Vidi također Uvod u pristup srčanom bolesniku i Srčana auskultacija.)
Vitalni parametri:
Vitalni parametri uključuju
Krvni tlak mjeri se na obje ruke a, u slučaju sumnje na prirođene bolesti srca ili bolesti perifernih krvnih žila i na obje noge. Prikladna dužina manžete tlakomjera obuhvaća 80% opsega ekstremiteta, a prikladna širina manžete je 40% opsega ekstremiteta. Prvi zvuk koji se čuje kod pada živinog stupca je sistolički tlak; nestanak zvuka je dijastolički tlak (5. faza Korotkoffljevim zvuk). Do 15 mm žive razlike tlaka između desne i lijeve ruke je normalna; veća razlika implicira patološke promjene žila (npr disekcija torakalne aorte) ili perifernu vaskularnu bolest. Tlak u nogama obično je 20 mm žive viši od tlaka na rukama.
Broj otkucaja srca i ritam ocjenjuje se palpacijom karotida ili radijalnog pulsa ili srčanom auskultacijom ako se sumnja na aritmiju; neki otkucaji srca za vrijeme aritmije mogu se čuti, ali ne stvaraju palpabilni puls.
Frekvencija disanja, ako je patološka, može ukazivati na srčano popuštanje ili primarnu bolest pluća. Disanje se ubrzava kod zatajivanja srca ili anksioznosti, a usporava u terminalno iscrpljenih (moribundnih). Plitko i brzo disanje može ukazivati na pleuralnu bol.
Temperatura može biti povišena zbog akutne reumatske groznice ili infekcije srca (npr. endokarditis). Nakon infarkta miokarda, blaga groznica vidi se vrlo često. Ostali uzroci se istražuju samo ako temperatura potraje > 72 h.
Pedo-brahijalni indeks
Pedo-brahijalni indeks predstavlja omjer sistoličkog krvnog tlaka na gležnju i onog na ruci. Taj omjer obično je > 1. Doppler sonda može se koristiti za mjerenje krvnog tlaka na na gležnju ukoliko su stopalni pulsevi otežano palpabilni.
Niski (≤ 0,90) pedobrahijalni indeks ukazuje na perifernu arterijsku bolest , koja se može klasificirati kao blaga (0,71– 0,90), umjerena (0,41–0,70) ili teška (≤ 0,40). Visoki indeks (>1,30) može ukazivati na nekompresibilnost krvnih žila (kao u Mönckebergovoj arteriosklerozi s kalcifikacijama arterijske stijenke).
Ortostatske promjene
Tlak i srčanu frekvenciju treba mjeriti u ležećem, sjedećem i stojećem položaju, s jednom minutom razmaka između svake promjene položaja tijela. Razlika od ≤ 10 mm Hg je normalna; razlika ima tendenciju da bude nešto veća u starijih osoba zbog gubitka vaskularne elastičnosti.
Paradoksni puls:
Normalno u inspiriju dolazi do sniženja sistoličkog arterijskog tlaka za do 10 mmHg a frekvencija srca se ubrzava radi kompenzacije. Veće sniženje sistoličkog KT ili oslabljenje pulsa u inspiriju smatra se paradoksnim pulsom. Paradoksni puls javlja se u
KT smanjuje se za vrijeme inspirija, jer negativni intratorakalni tlak povećava povrat venske krvi i punjenje desne klijetke (DK); posljedica čega je blago izbočavanje interventrikularnog septuma u izgonski trakt lijeve klijetke (LK), čime se smanjuje srčani minutni volumen i posljedično KT. Ovaj mehanizam (uz sniženje sistoličkog tlaka) je prenaglašen u bolestima koje uzrokuju veliki negativni intratorakalni tlak (npr. astma) ili koje ograničavaju punjenje desnog ventrikula (npr. tamponada srca, kardiomiopatija) ili pražnjenje (npr. plućna embolija).
Paradoksni puls kvantificira se napuhavanjem manžete tlakomjera do vrijednosti malo više od sistoličkog tlaka i njezinim vrlo sporim ispuhavanjem (npr. ≤2 mmHg/otkucaju srca). Bilježi se tlak kada se prvi put čuju Korotkoffljevi tonovi (najprije samo u ekspiriju) i kad se Korotkoffljevi tonovi čuju neprekidno. Razlika između dvije vrijednosti tlaka prestavlja “iznos” paradoksalnog pulsa.
Pulsevi
Periferni pulsevi
Glavni perifernih impulsi u rukama i nogama palpiraju se za simetričnost i volumen (intenzitet); uz notiranje elasticiteta arterijske stijenke. Odsutnost pulseva može upućivati na bolest arterija (npr. aterosklerozu) ili sistemsku emboliju. Kod pretilih i mišićavih osoba palpacija perifernih pulseva može biti otežana. Puls ima brzi uspon, a zatim pad u bolestima s brzim izbacivanjem arterijske krvi (npr. arteriovenska komunikacija, aortna regurgitacija). Puls je brz i nabijajući u hipertireozi i stanjima hipermetabolizma; a može biti spor i trom u hipotireozi. Ukoliko su pulsevi asimetrični, auskultacija nad perifernim krvnim žilama može otkriti strujanje koje nastaje zbog stenoze.
Karotidni puls
Inspekcija, palpacija i auskultacija obaju karotidnih pulseva može ukazati na specifične bolestividi tablicu . Starenje i ateroskleroza uzrokuju rigidnost stijenke krvnih žila koja ima tendenciju brisanja karakterističnih nalaza. U vrlo male djece, karotidni puls može biti uredan čak i kad postoji značajna aortna stenoza.
Auskultacijom nad karotidnim arterijama može se razlikovati šum od arterijskog strujanja. Šumovi nastaju u srcu ili velikim krvnim žilama, obično su glasniji nad gornjim dijelom prekordija, a slabe prema vratu. Strujanje ima viši ton, čujno je samo nad arterijama i čini se da je površnije. Arterijsko strujanje mora se razlikovati od venskog šuma. Za razliku od arterijskog strujanja, venski šum je obično kontinuiran, najbolje čujan ako bolesnik sjedi ili stoji, a nestaje ako se pritisne unutarnja jugularna vena na istoj strani vrata.
Amplituda karotidnog pulsa i pridruženi poremećaji
|
Amplituda karotidnog pulsa
|
Pridruženi poremećaji
|
|
Skokovit i naglašen
|
Hipertenzija;
Stanja hipermetabolizma
Poremećaji s brzim porastom i padom tlaka (npr. otvoreni duktus arteriozus)
|
|
Trzajući, s punim proširenjem nakon čega slijedi nagli kolaps (Corriganov ili “puls vodenog čekića”)
|
Aortna regurgitacija
|
|
Niske amplitude i niskog volumena sa zakašnjelim vrškom
|
Aortna stenoza (opstrukcija izgonskog trakta lijeve klijetke)
Šok
|
|
Uz dvije amplitude (bifidni) s ubrzanim porastom
|
Hipertrofična kardiomiopatija
|
|
Dvogrbi s normalnim ili usporenim usponom
|
Kombinirana aortna stenoza i regurgitacija
|
|
Jednostrano ili obostrano smanjen, često sa sistoličkim strujanjem
|
Ekstrakranijalna stenoza karotidnih arterija zbog ateroskleroze
|
Vene:
Periferne vene
Promatranjem perifernih vena mogu se otkriti poremećaji poput varikoziteta, arteriovenskih malformacija (AVM) ili pretoka (šantova), znakovi upale i otvrdnuća žila zbog tromboflebitisa. Auskultacijom nad suspektnom AVM ili šantom može se otkriti kontinuirani šum, pri čemu je često moguće palpirati podrhtavanje (zato što je otpor uvijek niži u veni nego u arteriji, u sistoli i u dijastoli).
Vratne vene
Vratne vene se ispituju radi procjene visine i oblika venskog vala. Visina vala je proporcionalna tlaku u desnom atriju, a oblik odražava događaje u srčanom ciklusu; oboje se optimalno inspicira na veni jugularis interni.
Jugularne vene obično se pregledavaju kod bolesnika koji je nagnut pod kutem od 45°. Tada se normalno vrh venskog stupca nalazi odmah ispod klavikula (gornja granica normale: 4 cm iznad sternalnog ureza u vertikalnoj ravnini). Venski stupac povišen je kod popuštanja srca, volumnog preopterećenja, konstriktivnog perikarditisa, trikuspidne stenoze, opstrukcije gornje šuplje vene i smanjene popustljivosti desne klijetke. U težim slučajevima, venski stupac može se protezati sve do razine donje čeljusti, a moguće mu je vidjeti jedino vrh kad bolesnik uspravno sjedi ili stoji. Venski stupac je niži uz hipovolemiju.
Normalno, venski stupac može se kratko povisiti čvrstom pritiskom dlanom na abdomen (hepatojugularni ili abdominojugularni refluks); stupac se vraća natrag za nekoliko sekundi (maksimalno 3 respiratorna ciklusa ili 15 sek), unatoč kontinuiranom abdominalnom pritisku (jer popustljiva DK povećava udarni volumen putem Frank-Starlingova mehanizma). No, stupac ostaje povišen (> 3 cm) prilikom pritiskanja abdomena kod bolesti koje dovode do dilatacije i oslabljene popustljivost DK ili opstrukcije punjenja DK uslijed trikuspidne stenoze ili tumora u desnom atriju.
Normalno visina venskog stupca blago pada pri inspiriju zato što sniženi intratorakalni tlak privlači krv iz periferije u donju šuplju venu. Povišenje visine venskog stupca pri inspiriju (Kussmaulov znak) izraženo je kod kroničnog konstriktivnog perikarditisa, infarkta miokarda desne klijetke i kronične opstruktivne plućne bolesti, a obično i kod popuštanja srca i trikuspidne stenoze.
Jugularni venski valovi (vidi sliku) obično se mogu razlikovati klinički, no bolje se vide na zaslonu prilikom monitoriranja centralnog venskog tlaka.
Valovi jugularnih vena kod zdravih osoba.
|
a val uzrokovan je kontrakcijom desnog atrija (sistola), a slijedi x pad, uzrokovan atrijskom relaksacijom. cval, zbog prekida x pada, uzrokovan je prijenosom karotidnog pulsa i utiskivanjem trikuspidnog zaliska u desni atrij, zbog zatvaranja; što se rijetko prikazuje klinički. V val nastaje zbog punjenja desnog atrija u sistoli ventrikula (trikuspidna valvula je zatvorena). Silaznica y nastaje zbog naglog punjenja desne klijetke za vrijeme dijastole prije kontrakcije atrija.
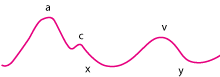
|
A val povišen je u plućnoj hipertenziji. Gigantski a valovi (topovski valovi) vide se u atrioventrikulskoj disocijaciji kad se atrij kontrahira dok je trikuspidna valvula zatvorena. A val nestaje u atrijskoj fibrilaciji, dok je naglašen kad je popustljivost desne klijetke oslabljena (npr. pri plućnoj hipertenziji ili stenozi pulmonalne valvule). V val postaje naglašen pri trikuspidnoj regurgitaciji. Silaznica x je strmog toka u slučaju tamponade srca. U stanjima sa slabom popustljivosti RK, silaznica y je dosta nagla jer se povišeni stupac venske krvi strmoglavi u desni ventrikul kad se trikuspidna valvula otvori, da bi se potom naglo zaustavio zbog rigidne RK (pri restriktivnoj kardiomiopatiji) ili perikarda (pri konstriktivnom perikarditisu).
Inspekcija i palpacija prsnog koša:
Inspekcijom se uočava oblik prsnog koša i svaki vidljivi srčani puls. Prekordij se palpira kako bi se otkrile pulsacije (određujući apikalni udarac i sukladno tome topografske točke srca), i strujanja.
Inspekcija:
Deformiteti prsnog koša, kao štitasti prsni koš i pectus carinatum (izbočeni sternum kao kod ptica—kokošja prsa), mogu biti povezani s Marfanovim sindromom (koji može biti praćen bolesti korijena aorte ili mitralnog zaliska). Rijetko, lokalizirano udaranje gornjeg prsnog koša sugerira aortnu aneurizmu, kao posljedicu sifilisa. Ljevkasta prsa (denivelirana prsna kost) s uskim antero-posteriornim promjerom prsnog koša i patološki izravnane torakalne kralježnice može biti povezana s nasljednim poremećajima uključuju kongenitalne srčane mane (npr Turnerov sindrom, Noonanov sindrom), a ponekad Marfanov sindrom.
Palpacija:
Odizanje središnjeg dijela prekordija koje se može vidjeti i palpirati kao pojava odizanja sternuma i prednjeg dijela prsnog koša lijevo od sternuma što ukazuje na tešku hipertrofiju desne klijetke (engl. RVH). Povremeno, kod kongenitalnih bolesti srca koje izazivaju tešku hipertrofiju desne klijetke prekordij može imati asimetričnu pulsirajuću deformaciju lociranu lijevo od sternuma.
Sporo uzlazan udar srčanog vrška (koji se lako razlikuje od manje fokalnog, donekle difuznog odizanja prekordija pri RVH) ukazuje na hipertrofiju lijeve klijetke. Patološki fokalni sistolički pomaci mogu se katkada otkriti palpacijom u bolesnika s diskinetičnom aneurizmom ventrikula. Patološki difuzni sistolički pomak može odizati prekordij u bolesnika s teškom mitralnom regurgitacijom. Odizanje se događa zato što širi lijevi atrij, i pomiće srce naprijed. Difuzni i inferolateralni pomak udara srčanog vrška nalazi se u slučajevima dilatacije i hipertrofije lijeve klijetke (npr. pri mitralnoj regurgitaciji).
Lokacija strujanja (opipljivo zujanje prisutna s osobito glasnim šumovima) sugerira uzrok (vidi tablicu).
Lokacija strujanja i popratni poremećaji
|
Lokacija strujanja
|
Pridruženi poremećaji
|
|
Iznad baze srca u 2. interkostalnom prostoru parasternalno desno, za vrijeme sistole
|
Aortna stenoza
|
|
Na apeksu za vrijeme sistole
|
Mitralna regurgitacija
|
|
Lijevo od prsne kosti na 2. interkostalnom prostoru
|
Stenoza plućnog zaliska
|
|
Lijevo od prsne kosti na 4. interkostalnom prostoru
|
Mali mišićni defekt ventrikulskog septuma (Rogerova bolest)
|
Visok implus u 2 interkostalnom prostoru lijevo od sternuma može nastati zbog naglašenog zatvaranja plućnog zaliska u slučaju plućne hipertenzije Sličan rano sistolički impuls srčanog vrška može predstavljati zatvaranje stenotičnih mitralnih zalistaka; Otvaranje stenotičnih zalistaka ponekad se može osjetiti na početku dijastole. Ovi su nalazi koincidiraju s auskultatorno pojačanim prvim srčanim tonom (S1) i pljeskom otvaranja mitralne stenoze.
Pregled pluća
Pluća se pregledaju na prisutnost znakova pleuralnog izljeva i plućnog edema, koji se mogu pojaviti kod bolesti srca, poput zatajenja srca. Pregled pluća uključuje perkusiju, palpaciju i auskultaciju.
Perkusija je glavna metoda fizikalnog pregleda za otkrivanje pleuralnog izljeva i razine pleuralne tekućine. Perkutorna muklina ukazuje na prisustvo tekućine, a rjeđe na konsolidaciju parenhima. Palpacija uključuje taktilni fremitus (vibracije prsnog koša koje se osjete dok bolesnik priča); fremitus je smanjen uz pleuralni izljev i pneumotoraks, a pojačan u konsolidaciji plućnog parenhima (npr lobarne pneumonije).
Auskultacija pluća neizostavan je dio pregleda bolesnika kod kojeg postoji sumnja srčane bolesti.
Narav i volumen zvukova disanja korisne su u razlikovanju srčanih od plućnih bolesti. Prateći zvukovi na plućima predstavljaju patološki nalaz. To mogu biti pukoti, hropci, zvižduci (piskanje) i stridor. Pucketa (ranije zvan krkljanja) i piskovi su patološki zvukovi pluća koji se mogu pojaviti pri srčanom popuštanju, kao i ne-srčanim bolestima.
-
Pukoti, odnosno krepitacije, su diskontinuirani sporadični plućni nalaz. Fine krepitacije su kratkotrajni zvukovi višeg intenziteta; grube krepitacije traju dulje i imaju nižu frekvenciju. Krepitacije se prispodobljavaju usporedbom sa zvukom naboranog plastične vrećice, a mogu se simulirati kada se pomoću 2 prsta trlja kosa pored uha. Oni se javljaju najčešće uz atelektazu, alveolarne procesi punjenja alveola (npr, plućni edem zastoj srca) I intersticijske plućne bolesti (npr., plućna fibroza); a predstavljaju naglašeno otvaranje kolabiranih dišnih prostora ili alveola.
-
Zvižduci su zviždeći, muzikalni zvukovi disanja koji su izraženiji za vrijeme ekspirija nego u inspiriju. Zvižduci mogu biti fizikalni nalaz ili simptom obično udružen s dispnejom. Zvižduci se najčešće pojavljuju uz astmu, ali mogu se naći i u bolestima srca poput srčanog popuštanja.
Pregled abdomena i ekstremiteta
Abdomen i ekstremiteti se pregledavaju na znakove preopterećenja tekućinom, koje se mogu pojaviti kod srčanog popuštanja, kao i nekardiogenih stanja (npr, bolesti bubrega, jetre, limfe).
Abdomen:
Značajno opterećenje nakupljanja tekućine u abdomenu manifestira se kao ascites. Naglašeni ascites uzrokuje očitu distenziju abdomena, koji je tenzivan i ne popušta na palpaciju, s pomakom muklkine na perkusiju abdomena i tenzijski val fluida Jetra može biti rastegnuta i blago osjetljiva uz pojavu hepatojugularnog refluksa () Prisutan.
Okrajine
Na okrajinama (primarno nogama) opterećenje tekućinom manifestira se kao edem, koji predstavlja oticanje mekih tkiva zbog povećanog nakupljanja intersticijske tekućine. Edem može biti vidljiv inspekcijom, no diskretni iznosi edema u pretilih ili mišićavih osoba mogu se teško primjetiti samo inspekcijom. Stoga, ekstremiteti se palpiraju za detekciju i procjenu stupnja upadanja površine (vidljiva i palpabilna depresija uzrokovana pritiskom prsta liječnika, koji razmješta intersticijsku tekućinu). Područje edem se ispituju mjeri, simetrija (tj, uspoređujući oba ekstremiteta), toplina, eritem i nježnost. Uz veliko opterećenje tekućinom, edemi mogu biti prisutni na sakrumu, genitalima, ili na obje lokacije.
Osjetljivost, eritem, ili oboje, osobito unilateralne lokalizacije, ukazuje na upalnu etiologiju (npr, celulitis ili tromboflebitis). Neupadajući edem govori više u prilog limfatičke ili vaskularne opstrukcije, nego opterećenja tekućinom.