Pleuralni izljev je nakupljanje tekućine u pleuralnom prostoru. Uzroci su mnogobrojni. Tekućina može biti transudat ili eksudat. Izljev otkriva fizikalni pregled i RTG pluća; torakocenteza i analiza pleuralne tekućine je nužna za utvrđivanje etiologije izljeva. Asimptomatske transudate ne treba liječiti. Simptomatski transudati i gotovo svi eksudati zahtijevaju torakocentezu, drenažu, pleurotomiju ili kombinaciju navedenih postupaka.
Normalno se 10 do 20 ml pleuralne tekućine, sličnog sastava kao plazma, ali siromašnije proteinima (< 1,5 g/dl [< 15 g/L]), nalazi u tankom sloju između visceralne i parijetalne pleure, smanjujući trenje između pluća i unutarnje stijenke prsnog koša. Tekućina ulazi u pleuralni prostor iz sistemskih kapilara parijetalne pleure, a iz pleuralnog prostora izlazi kroz otvore visceralne pleure i limfne žile. Tekućina na kraju otječe u desnu pretklijetku, tako da klirens djelomično ovisi o tlaku u desnoj strani srca. Pleuralna tekućina se nakuplja kada se poremeti normalna ravnoteža između stalne filtracije tekućine na parijetalnoj pleuri i reapsorpcije (80–90%) preko visceralne pleure, odnosno kada više tekućine ulazi ili manje izlazi iz pleuralnog prostora.
Etiologija
Etiologija pleuralnog izljeva
Pleuralni izljevi se obično dijele na:
Kategorizacija (podjela) izljeva temelji se na laboratorijskim karakteristikama tekućine (vidi tablicu Kriteriji za prepoznavanje eksudativnih pleuralnih izljeva). Bilo da je unilateralni ili bilateralni, transudat se obično može liječiti bez opsežne dijagnostičke obrade, dok eksudat zahtijeva obradu kako bi se utvrdila etiologija. Uzroci su brojni (vidi tablicu Uzroci pleuralnog izljeva).
Transudacijski pleuralni izljev obično nastaje zbog kombiniranog djelovanja povećanog hidrostatskog tlaka i smanjenog onkotskog tlaka plazme. Najčešći uzrok je zatajenje srca (kardijalna dekompenzacija), a zatim ciroza jetre s ascitesom i hipoalbuminemija, obično u sklopu nefrotskog sindroma.
Eksudacijski pleuralni izljev posljedica je lokalnih procesa koji povećavaju kapilarnu permeabilnost, što dovodi do eksudacije tekućine, proteina, stanica i drugih sastojaka seruma. Uzroci su brojni, a najčešći su pneumonija (parapneumonični izljevi i empijemi), malignitet, plućna embolija, virusna infekcija i tuberkuloza.
Sindrom žutih noktiju je rijedak poremećaj koji uzrokuje kronični eksudacijski pleuralni izljev, limfedem i distrofične žute nokte, a sve se objašnjava narušenom (oslabljenom) limfnom drenažom.
Kriteriji za identifikaciju eksudacijskih pleuralnih izljevaTest | Eksudat | Senzitivnost (%) | Specifičnost (%) |
* Korekcija za povećanje LDH zbog lize eritrocita = izmjereni LDH − 0.0012 × broj eritrocita/mcL. |
† Poželjan test za bolesnike koji su uzimali diuretike nakon pojave izljeva ako su ispunjeni Lightovi kriteriji za eksudat, ali nijedan biokemijski parametar nije > 15% od granične vrijednosti prema Lightovim kriterijima. |
LDH = laktat dehidrogenaza; GGN = gornja granica normale. |
Podaci preneseni i modificirani iz Light RW: Pleural effusion. New England Journal of Medicine 346:1971–1977, 2002. |
Lightovi kriteriji (≥ 1 od 3 navedena) | | 98 | 77 |
| ≥ 2/3 GGN za serumski LDH | 66 | 100 |
| ≥ 0.5 | 91 | 89 |
| ≥ 0.6 | 93 | 82 |
Ukupni proteini u izljevu | ≥ 3 g/dL (30 g/L) | 90 | 90 |
Kolesterol u izljevu | ≥ 60 mg/dL (1,55 mmol/L) ≥ 43 mg/dL (1,11 mmol/L) | 54 75 | 92 80 |
Kolesterol u pleuralnoj tekućini / serumski kolesterol | ≥ 0.3 | 89 | 71 |
Serumski proteini – proteini u pleuralnoj tekućini† | ≤ 3,1 g/dL (31 g/L) | 87 | 92 |
Hilozni izljev (hilotoraks) je izljev mliječnog izgleda s visokim sadržajem triglicerida. Najčešće je posljedica traumatskog ili neoplastičkog (obično limfomatoznog) oštećenja duktusa toracikusa. Hilozni izljev nastaje i kod sindroma gornje šuplje vene.
Hiliformni (kolesterolski ili pseudohilozni) izljevi slični su hiloznim izljevima, ali su siromašni trigliceridima a bogati kolesterolom. Smatra se da hiliformni izljevi nastaju oslobađanjem kolesterola iz liziranih eritrocita i neutrofila kod kroničnih izljeva (empijema) kada apsorpciju izljeva blokira zadebljana pleura.
Hemotoraks je krvava tekućina (hematokrit pleuralne tekućine > 50% hematokrita periferne krvi) u pleuralnom prostoru prouzročena traumom ili, što je rjeđe, koagulopatijom ili rupturom velike krvne žile, npr. aorte ili plućne arterije.
Empijem je gnoj u pleuralnom prostoru. Može biti komplikacija pneumonije, torakotomije, apscesa (pluća, jetre ili subdijafragmalnog) ili penetracijske traume sa sekundarnom infekcijom. Empiema necessitans označava širenje gnojnog procesa iz pleuralnog prostora kroz meka tkiva prsišta, što dovodi do infekcije stijenke prsnog koša i stvaranja pleurokutanih fistula.
Zarobljeno pluće je pluće obloženo fibroznom pleuralnom kožurom, što je posljedica empijema ili tumora. Budući da se pluća ne mogu širiti, pleuralni tlak postaje negativniji nego normalno, što dovodi do povećane transudacije tekućine iz kapilara parijetalne pleure. Tekućina je karakteristično na granici između transudata i eksudata; tj. biokemijske vrijednosti su unutar 15% od graničnih razina za Lightove kriterije (vidi tablicu Kriteriji za prepoznavanje eksudacijskih pleuralnih izljeva).
Jatrogeni izljevi mogu nastati zbog pomaka ili pogrešno postavljene sonde za hranjenje u traheju ili zbog perforacije vene cave superior izazvane centralnim venskim kateterom, što dovodi do nakupljanja hrane ili infuzijske otopine u pleuralnom prostoru.
Uzroci pleuralnog izljeva*Uzrok | Komentari |
|---|
* Uzroci su navedeni prema približnom redoslijedu najveće učestalosti. |
Transudat |
|---|
Zatajenje srca (kardijalna dekompenzacija) | Obostran izljev u 81%; desnostran u 12%, a lijevostran u 7% Kod insuficijencije lijeve klijetke dolazi do povećanja intersticijskog tlaka, što dovodi do transudacije kroz visceralnu pleuru i pleuralnog izljeva |
Ciroza s ascitesom (hepatički hidrotoraks) | Desnostran u 70%; lijevostran u 15%; obostran u 15% Ascitesna tekućina prelazi u pleuralni prostor kroz defekte u ošitu Izljev se nalazi u 5% bolesnika s klinički očitim ascitesom |
Hipoalbuminemija | Rijetka Obostrani izljev u > 90% Intravaskularni onkotski tlak se smanjuje, što dovodi do transudacije tekućine u pleuralni prostor Udružen s edemima ili anasarkom |
Nefrotski sindrom | Obično obostrani izljev, često subpulmonalno Smanjen intravaskularni onkotski tlak plus hipervolemija uzrokuju transudaciju u pleuralni prostor |
Hidronefroza | Urin se probija retroperitonealno u pleuralni prostor i dovodi do urinotoraksa |
Konstriktivni perikarditis | Povećan intravenski hidrostatski tlak u desnom i lijevom srcu U nekim slučajevima opsežne anasarke i ascitesa zbog mehanizma sličnog onom kod hepatičkog hidrotoraksa |
Atelektaza | Povećan negativni intrapleuralni tlak |
Peritonealna dijaliza | Mehanizam sličan onom kod hepatičkog hidrotoraksa Pleuralna tekućina ima karakteristike slične dijalizatu |
Zarobljena pluća | Fibrozna pleuralna kožura povećava negativan intrapleuralni tlak Može biti eksudativni ili granični eksudat |
Sindrom curenja iz sistemskih kapilara | Rijedak Javlja se uz anasarku i perikardni izljev |
Miksedem (hipotireoza) | Izljev se razvija u oko 5% slučajeva Obično transudat ako istodobno postoji i perikardni izljev, a nastaje zbog povišenog hidrostatskog tlaka; izolirani pleuralni izljev može biti eksudat ili transudat |
Eksudat |
|---|
Pneumonija (parapneumonični izljev) | Može biti nekompliciran ili lokuliran i/ili purulentan (empijem) Torakocenteza neophodna za diferencijaciju |
Malignitet | Najčešće rak pluća, karcinom dojke ili limfom, ali izljev može izazvati svaki tumor koji metastazira u pleuru Obično uzrokuje tupu, stalnu bol u prsima |
Plućna embolija | Izljev u oko 30% slučajeva: Gotovo uvijek je eksudat; krvav u < 50% slučajeva Na plućnu emboliju treba sumnjati kada je dispneja nesrazmjerna veličini izljeva |
Virusna infekcija | Izljev je obično mali sa ili bez infiltrata u parenhimu Prevladavaju sistemski simptomi, a ne plućni simptomi |
Kirurško premoštenje koronarnih arterija | Lijevostran ili veći lijevo u 73%; obostran i jednak u 20%; desnostran ili veći desno u 7% 10% bolesnika ima > 25% izljeva u hemitoraksu 30 dana postoperativno Krvavi izljevi su posljedica postoperativnog krvarenja te se resorbiraju Nekrvavi izljevi koji mogu recidivirati; etiologija često ostaje nepoznata, ali vjerojatno u osnovi imunološka |
Tuberkuloza (TBC) | Izljev je obično jednostran ili se nalazi na istoj strani gdje i infiltrati u parenhimu Izljev uslijed hipersenzitivne reakcije na protein TBC–a Kulture pleuralne tekućine na TBC pozitivne u < 20% slučajeva |
Sarkoidoza | Izljev u 1–2% Bolesnici imaju opsežne promjene u parenhimu (sarkoid) i često izvan toraksa Pleuralni granulomi kod mnogih bolesnika bez izljeva U pleuralnom izljevu prevladavaju limfociti |
Uremija | Izljev u oko 3% slučajeva > 50% ima simptome uzrokovane izljevom, najčešće vrućicu (50%), bolove u prsištu (30%), kašalj (35%) i dispneju (20%) Dijagnosticira se isključivanjem drugih bolesti |
Subdijafragmalni apsces | Uzrokuje simpatički subpulmonalni izljev U izljevu prevladavaju neutrofili pH i glukoza su unutar normale |
HIV infekcija | Etiološki čimbenici su brojni: pneumonije (parapneumonije), uključujući pneumoniju koju uzrokuje Pneumocystis jirovecii, druge oportunističke infekcije, TBC i plućni Kaposijev sarkom |
Reumatoidni artritis | Izljev nastaje obično u starijih muškaraca s reumatskim čvorićima i deformantnim artritisom Mora se razlučiti od parapneumoničnog izljeva (za oba je karakteristična niska razina glukoze, niski pH i visoki LDH) |
Sistemski lupus eritematodes (SLE) | Izljev može biti prva manifestacija SLE Često uz SLE induciran lijekovima Dijagnoza se postavlja serološkim pretragama krvi, a ne analizom pleuralne tekućine |
Lijekovi | Brojni lijekovi, najznačajniji su bromokriptin, dantrolen, nitrofurantoin, interleukin–2 (za liječenje raka bubrega i melanoma) i metisergid. |
Sindrom hiperstimulacije ovarija | Sindrom je komplikacija inducirane ovulacije humanim korionskim gonadotropinom (hCG), a ponekad klomifenom Izljev nastaje 7–14 dana nakon injekcije hCG Desnostrani izljev u 52%; bilateralni izljev u 27% slučajeva |
Pankreatitis | Akutni: Izljev u oko 50% slučajeva; obostran u 77%; lijevostran u 16%; desnostran u 8%. Izljev nastaje uslijed transdijafragmalnog širenja upalnog eksudata i zbog upale ošita Kronični: Fistula iz pseudociste pankreasa vodi kroz ošit u pleuralni prostor Prevladavaju torakalni nad abdominalnim simptomima Kahektični pacijenti sliče na onkološke bolesnike |
Sindrom gornje šuplje vene | Izljev obično nastaje zbog blokade intratorakalnog venskog i limfnog protoka malignim stanicama ili tromboze centralnog venskog katetera Može biti eksudat ili hilotoraks |
Ruptura ezofagusa | Bolesnici u izuzetno teškom stanju Za hitnu intervenciju Morbiditet i mortalitet zbog infekcije medijastinuma i pleuralnog prostora |
Benigni pleuralni izljev u sklopu azbestoze | Izljev nastaje > 30 godina nakon ekspozicije Često asimptomatski Sklon je pojavljivanju i nestajanju Mora se isključiti mezoteliom |
Benigni tumor jajnika (Meigsov sindrom) | Mehanizam nastanka izljeva sličan onome kod hepatičkog hidrotoraksa Nisu sve bolesnice s tumorom ovarija, ascitesom i pleuralnim izljevom neoperabilne Dijagnoza se postavlja postoperativnim nestankom ascitesa i pleuralnog izljeva |
Sindrom žutih noktiju | Trijas: pleuralni izljev, limfedem i žuti nokti; pojedini se elementi trijasa ponekad pojavljuju desetljećima kasnije Pleuralna tekućina s relativno visokim sadržajem proteina, ali niskim sadržajem laktat dehidrogenaze Izljev je sklon recidiviranju Bez pleuralne boli |
Izljevi bez očitog uzroka često su posljedica okultne plućne embolije, tuberkuloze ili raka. Etiologija ostaje nepoznata u oko 15% slučajeva čak i nakon opsežnih dijagnostičkih pretraga. Ipak, većina se ovih izljeva pripisuje virusnim infekcijama.
Simptomi i znakovi
Simptomi i znakovi pleuralnog izljeva
Neki su pleuralni izljevi asimptomatski i otkrivaju se slučajno pri fizikalnom pregledu ili na RTG–u pluća. Većina uzrokuje dispneju, pleuralnu bol u prsima ili oboje. Pleuralna bol, neodređeni pritisak ili oštra bol koja se pojačava u inspiriju, ukazuje na upalu parijetalne pleure. Bol se obično osjeća na strani upale, ali je moguća i odražena bol. Budući da stražnje i periferne dijelove dijafragmalne pleure inervira 6 donjih interkostalnih živaca, nadražaj može izazvati bol u donjem dijelu torakalnog zida ili abdomena pa može oponašati inraabdominalnu bolest. Nadražaj središnjeg dijela dijafragmalne pleure koji inervira n. frenicus, izaziva odraženu bol u vratu i ramenu.
Fizikalni pregled otkriva odsustvo taktilnog fremitusa, perkutornu muklinu i oslabljeno do nečujno disanje na strani izljeva. Ovakve nalaze daju i pleuralne adhezije. Kad je izljev obiman, disanje je obično ubrzano i plitko.
Pleuralno trenje, iako rijetko, klasičan je fizikalni nalaz za tzv. “suhi” pleuritis. Pleuralno trenje varira od jedva povremeno čujnog koje imitira pukote (krepitacije), do izrazito grubog i oštrog, škripavog zvuka ili zvuka trenja, koji je sinkron s disanjem, čujan u inspiriju i ekspiriju. Trenje koji se čuje uz srce (pleuroperikardno trenje) mijenja se sa srčanim otkucajima pa se može zamijeniti za trenje kod “suhog” perikarditisa. Perikardno trenje se najbolje čuje uz lijevi rub sternuma u 3. i 4. interkostalnom prostoru, karakterističnog je zvuka naprijed i nazad, sinkronog sa srčanim udarom, na koji disanje značajno ne utječe. Senzitivnost i specifičnost fizikalnog pregleda za otkrivanje izljeva je mala.
Pleuralno trenje
Hrapavi zvuk koji se mijenja s respiratornim ciklusom.
Audio snimka uz dopuštenje David W. Cugell, MD.
Dijagnoza
Dijagnostička obrada pleuralnog izljeva
Na pleuralni izljev se sumnja u bolesnika s pleuralnim bolovima, neobjašnjivom dispnejom ili sugestivnim znakovima. Indicirane su dijagnostičke pretrage kako bi se dokazalo postojanje pleuralne tekućine i odredio uzrok njezinog nastanka (vidi sliku Dijagnostička obrada pleuralnog izljeva).
Pleuralni izljev
Pleuralni izljev—mali
Mali bilateralni pleuralni izljevi u bolesnika s ne-Hodgkinovim limfomom. Strelica pokazuje prošireni medijastinum zbog limfoma.
Uz dopuštenje izdavača. From Huggins J, Sahn S. In Bone's Atlas of Pulmonary and Critical Care Medicine. Uredio J Crapo. Philadelphia, Current Medicine, 2005.
Postero–anteriorna RTG snimka pluća je prva pretraga koja može otkriti pleuralni izljev. Uvijek kada se sumnja na pleuralni izljev treba uraditi profilni RTG snimak pluća. Na profilnom snimku pluća u stojećem položaju, 75 ml pleuralne tekućine dovodi do zasjenjenja i amputacije (vrh sinusa nije oštar) stražnjeg frenikokostalnog sinusa, koji je inače oštar. Da bi frenikokostalni sinus bio zasjenjen i amputiran (neoštar ili tup) obično je potrebno oko 175 ml izljeva, ali može biti potrebno čak 500 ml. Veći pleuralni izljevi zasjenjuju dio hemitoraksa te mogu dovesti do pomaka medijastinuma, dok izljevi > 4 L zasjene čitav hemitoraks i potiskuju medijastinum na suprotnu stranu.
Pleuralni izljev—veliki
Veliki desnostrani pleuralni izljev (strelica) u bolesnika s reumatoidnim pleuritisom.
Uz dopuštenje izdavača. From Huggins J, Sahn S. In Bone's Atlas of Pulmonary and Critical Care Medicine. Uredio J Crapo. Philadelphia, Current Medicine, 2005.
Pseudotumor pluća
Zasjenjenje u desnom donjem plućnom polju (strelica) nalikuje solidnoj masi, ali radi se o tekućini u velikoj fisuri kod bolesnika sa kardijalnom dekompenzacijom (tzv. fantomski tumor).
Uz dopuštenje izdavača. From Huggins J, Sahn S. In Bone's Atlas of Pulmonary and Critical Care Medicine. Uredio J Crapo. Philadelphia, Current Medicine, 2005.
Začahureni izljevi su tekuće nakupine zarobljene pleuralnim adhezijama ili unutar pleuralnih incizura. Profilni RTG snimak pluća u ležećem položaju, CT toraksa ili ultrazvuk pluća, uvijek treba uraditi kada je nejasno je li zasjenjenje na RTG–u pluća tekućina ili infiltracija parenhima, ili se radi o začahurenom, odnosno slobodnom izljevu. Navedene pretrage su osjetljivije nego RTG u stojećem položaju jer mogu otkriti izljeve < 10 ml. Začahureni izljevi, posebno oni u horizontalnoj i kosoj incizuri, mogu se katkad zamijeniti za solidni tumor pluća (pseudotumor). Sjena začahurenog izljev mijenja oblik i veličinu ovisno o fazi disanja (u inspiriju ima vretenast oblik, a u ekspiriju kuglast), promjeni položaja tijela i količini pleuralne tekućine.
CT nije rutinski indiciran, ali omogućava razlučivanje infiltrata u parenhimu od tumora pluća koji su prekriveni sjenom izljeva, te razlikovanje začahurenog izljeva od sjene solidnog tumora.
Etiologija izljeva
Torakocentezu treba uraditi gotovo uvijek kada je peuralni izljev debljine ≥ 10 mm na CT-u, profilnom RTG snimku u ležećem položaju, ili kada se ultrazvukom otkrije novi izljev ili treba razriješiti njegovu etiologiju. Općenito, jedini bolesnici koji ne zahtijevaju torakocentezu su oni koji imaju zatajenje srca (kardijalnu dekompenzaciju) s bilateralnim pleuralnim izljevima i nemaju bolove u prsištu ni vrućicu; kod ovih bolesnika treba pokušati pojačati diurezu (diuretike) i izbjeći torakocentezu ukoliko izljevi ne potraju ≥ 3 dana.
Torakocenteza i analiza pleuralne tekućine su često nepotrebne kod kroničnih izljeva poznatog uzroka, koji uz to ne izaziva simptome.
Savjeti i zamkeUnatoč čestoj praksi, RTG pluća ne bi trebalo ponavljati nakon torakocenteze, izuzev kada bolesnik ima simptome pneumotoraksa (dispneja ili bol u prsištu), odnosno ako je zrak prilikom torakocenteze prodro u pleuralni prostor.
|
Kad god je moguće, torakocenteza se vrši pod kontrolom ultrazvuka, što povećava količinu evakuirane tekućine i smanjuje rizik od komplikacija kao što je pneumotoraks ili punkcija intraabdominalnog organa.
Analiza pleuralne tekućine vrši se radi utvrđivanja etiologije pleuralnog izljeva. Analiza započinje vizualnim pregledom (inspekcijom) pa se može:
razlikovati krvave i hilozne (ili hiliformne) od ostalih izljeva
identificirati gnojne izljeve koji jako ukazuju na empijem
identificirati viskoznu tekućinu, koja je karakteristična za neke mezoteliome
U pleuralnoj tekućini uvijek treba odrediti sadržaj proteina, LDH, broj stanica i njihovu diferenijalnu sliku, obojiti ga po Gramu i uraditi mikrobiološke kulture na aerobne i anaerobne bakterije. Drugi parametri (glukoza, citologija, markeri za TBC [adenozin deaminaza ili gama–interferon], amilaze, bojanja i kulture na mikobakterije i gljivice) se određuju u odgovarajućim kliničkim stanjima.
Određivanje biokemijskih parametara u pleuralnoj tekućini pomaže razlučiti transudat od eksudata. Postoje brojni kriteriji, ali nijedan od njih ne može dati točan odgovor. Kada se koriste Lightovi kriteriji (vidi tablicu Kriteriji za identifikaciju eksudacijskih pleuralnih izljeva), vrijednost LDH i ukupnih proteina u serumu treba odrediti što je moguće bliže vremenu torakocenteze radi usporedbe s vrijednostima navedenih parametara u pleuralnoj tekućini. Lightovi kriteriji mogu točno identificirati gotovo sve eksudate, ali zato 20% transudata pogrešno svrstavaju u eksudate. Ako se sumnja na transudat (npr. zbog kardijalne dekompenzacije ili ciroze jetre), a nijedan od biokemijskih parametara nije > 15% od isključne razine po Lightovim kriterijima, tada se određuje razlika između razine proteina u serumu i pleuralnoj tekućini. Ako je razlika > 3,1 g/dl (> 31 g/L), bolesnik vjerojatno ima transudat.
Radiološke pretrage također mogu pomoći. Ako nakon analize pleuralne tekućine dijagnoza ostane nejasna, indicirana je CT angiografija radi isključivanja plućne embolije, plućnih infiltrata ili lezija u medijastinumu. Ako se dokaže plućna embolija, nužna je dugotrajna antikoagulantna terapija; infiltrati u plućnom parenhimu nalažu bronhoskopiju, a lezije u medijastinumu transtorakalnu citopunkciju/biopsiju ili medijastinoskopiju. Međutim, prilikom CT angiografije (CTA) bolesnik mora zadržati dah ≥ 24 sekunde, što svi bolesnici nisu u stanju. Ako CT angiografija ne otkrije dijagnozu, opservacija je najbolje rješenje, osim ako pacijent u anamnezi nema podatke o raku, mršavljenju, perzistentnom febrilitetu ili druge nalaze koji upućuju na rak ili tuberkulozu, u kojem slučaju može biti indicirana torakoskopija. Ako torakoskopija nije dostupna, radi se biopsija pleure. Ako postoji zadebljanje pleure ili pleuralni čvorići, dijagnoza se postavlja biopsijom pod kontrolom CT-a ili ultrazvuka.
Kada se sumnja na tuberkulozni pleuritis, određuje se razina adenozin deaminaze u pleuralnoj tekućini. Osjetljivosti i specifičnosti za tuberkulozni pleuritis iznosi 95% kad je razina > 40 jedinica/L (667 nkat/L).
Dijagnostička obrada pleuralnog izljeva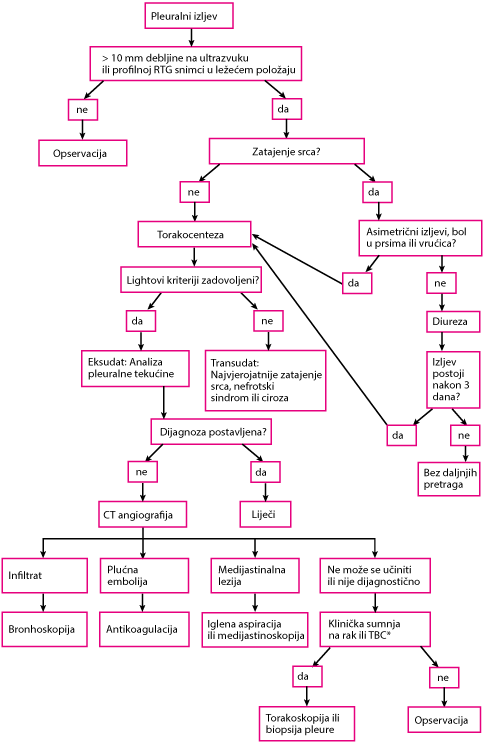 |
*Na temelju vrućice, mršavljenja, pozitivne anamneze na rak ili drugih sugestivnih simptoma. TBC = tuberkuloza |
Liječenje
Liječenje pleuralnog izljeva
liječenje simptoma i osnovnog poremećaja
evakuacija (drenaža) nekih izljeva koji izazivaju simptome
ostali tretmani za parapneumonične i maligne izljeve
Asimptomatske izljeve ne treba liječiti jer se većina spontano resorbira kada se liječi osnovni poremećaj, posebno one u sklopu nekomplicirane pneumonije, plućne embolije ili nakon kirurške intervencije. Pleuralnu bol obično mogu ublažiti nesteroidni anti-inflamatorni lijekovi (NSAIL) ili drugi oralni analgetici. Međutim, katkad su kratkotrajno potrebni i oralni opijati.
Torakocenteza je dovoljna terapija za mnoge simptomatske izljeve, a može se ponavljati u slučaju ponovnog nakupljanja tekućine. Količina tekućine koja se može ukloniti nije ograničena (1). Evakuacija tekućine se vrši sve dok se izljev ne odstrani u potpunosti ili dok se bolesnik ne počne tužiti na stezanje i/ili bol u prsima, ili do napadaja jakog kašlja.
Kronične, recidivirajuće i izljeve koji izazivaju simptome rješava pleurodeza ili drenaža trajnim kateterom. Postpneumonični i maligni izljevi mogu zahtijevati dodatne specifične mjere.
Parapneumonični izljevi i empijem
Kada su prognostički faktori nepovoljni (pH < 7,20, glukoza < 3,33 mmol/L, tj. 60 mg/dl), pozitivan preparat po Gramu ili kulture, “džepovi“), izljev se mora u potpunosti odstraniti torakocentezom ili postavljanjem torakalnog drena. Ako je izljev nemoguće evakuirati u potpunosti, intrapleuralno se daju fibrinolitici (npr. aktivator tkivnog plazminogena 10 mg) plus DNKaza (npr. dornaza alfa 5 mg) u 100 ml fiziološke otopine dva puta dnevno tijekom 3 dana. Ako su ovi postupci neuspješni, mora se uraditi torakoskopija kako bi se lizirale adhezije i uklonilo fibrozno tkivo koje prekriva pluća i na taj način olakšalo širenje pluća. Ako je torakoskopija neuspješna, pribjegava se torakotomiji s kirurškom dekortikacijom (npr. odstranjenje ožiljaka, ugrušaka ili fibroznih kožura oko pluća).
Maligni pleuralni izljevi
Ako torakocenteza ublaži dispneju prouzročenu malignim izljevom, ali se tekućina ponovo nakuplja (a dispneja pojača) u više navrata, indicirana je kronična (intermitentna) drenaža ili pleurodeza. Asimptomatski izljevi i izljevi koji izazivaju dispneju koju ne ublažava torakocenteza ne iziskuju dodatne postupke.
Postavljanje trajnog drenažnog katetera je prioritet kod pokretnih bolesnika, jer se kateter može postaviti ambulantno pa se izljev povremeno može drenirati u vakumsku bocu. Pleurodeza se postiže uštrcavanjem sklerozacijskog sredstva u pleuralni prostor koje izaziva jaku upalnu reakciju visceralne i parijetalne pleure što vodi do stvaranja fibrinskih naslaga na njihovim površinama i obliteracije malih krvnih žila pleure, točnije do skleroze mezotela i obliteracije pleuralnog prostora. Najdjelotvornija i često korištena sklerozacijska sredstva su talk, doksiciklin i bleomicin, a u pleuralni prostor se uvode kroz torakalni dren ili torakoskop. Pleurodeza je kontraindicirana kod karcinoma bronha centralne lokalizacije i atelektaze pluće, te ako je medijastinum potisnut prema izljevu i ako se pluća nisu proširila nakon postavljanja torakalnog drena.
Odvođenje pleuralne tekućine u peritonealni prostor (pleroperitonealni šant) pokazalo se korisnim rješenjem u bolesnika s malignim izljevom u kojih nije uspjela pleurodeza ili koji imaju “zarobljena pluća”.
Literatura
1. Feller-Kopman D, Berkowitz D, Boiselle P, et al: Large-volume thoracentesis and the risk of reexpansion pulmonary edema. Ann Thoracic Surg 84:1656–1662, 2007.
Ključne poruke
Transudacijski pleuralni izljev (transudat) obično nastaje zbog kombiniranog djelovanja povećanog hidrostatskog tlaka i sniženog onkotskog tlaka plazme.
Eksudacijski pleuralni izljev (eksudat) posljedica je lokalnih procesa koji povećavaju kapilarnu permeabilnost, što dovodi do eksudacije tekućine, proteina, stanica i drugih sastojaka seruma.
Najčešći uzroci nastanka transudacijskih izljeva (transudata) su zatajenje srca (kardijalna dekompenzacija), ciroza s ascitesom i hipoalbuminemija (obično zbog nefrotskog sindroma).
Najčešći uzroci nastanka eksudacijskih izljeva (eksudata) su pneumonija, rak, plućna embolija i tuberkuloza.
Dijagnostička obrada uključuje radiološke slikovne pretrage (najčešće RTG prsnog koša) kako bi se dokazalo postojanje izljeva i analizu pleuralne tekućine kako bi se utvrdio uzrok.
Profilni RTG snimak pluća, CT toraksa ili ultrazvuk pluća u ležećem položaju uvijek treba uraditi kada je nejasno je li zasjenjenje vidljivo na RTG–u pluća tekućina ili infiltrat u plućnom parenhimu, ili se radi o začahurenom, odnosno slobodnom izljevu.
Kronične, recidivirajuće i izljeve koji izazivaju simptome rješava pleurodeza ili drenaža trajnim kateterom.