Ventrikularni septalni defekt je otvor u interventrikularnoj pregradi (septumu), a čije postojanje dovodi do stvarnja pretoka krvi između klijetki. Veliki defekti imaju za posljedicu značajan lijevo–desni pretok i uzrokuju dispneju pri hranjenju i usporen rast tijekom dojenačke dobi. Uobičajen je nalaz glasnog, grubog holosistoličkog šuma uz donji lijevi rub sternuma. Mogu se razviti opetovane respiratorne infekcije i popuštanje srca. Dijagnoza se postavlja ultrazvukom srca. Defekti se mogu spontano zatvoriti tijekom djetinjstva ili je potreban kirurški zahvat.
(Vidi također Pregled prirođenih srčanih grešaka.)
Ventrikularni septalni defekt (vidi sliku Ventrikularni septalni defekt) je 2. najčešća prirođena srčana greška (PSG), odmah iza bikuspidne aortne valvule, a sačinjava 20% svih PSG-ova. Može se javiti samostalno ili s drugim greškama (npr. s tetralogijom Fallot, kompletnim oblikom atrioventrikularnog septalnog defekta, transpozicijom velikih arterija).
Ventrikularni septalni defekt
|
Povećani su plućni protok krvi i volumeni LA i LV. Atrijski tlakovi su srednje vrijednosti tlakova. Tlak u desnoj klijetki i zasićenje krvi kisikom (O2) su različito povišene, ovisno o veličini defekta.
AO = aorta; IVC = donja šuplja vena; LA = Lijevi atrij; LV =Lijeva klijetka; PA = plućna arterija; PV = plućne vene; RA = desni atrij; RV =desna klijetka; SVC = gornja šuplja vena.
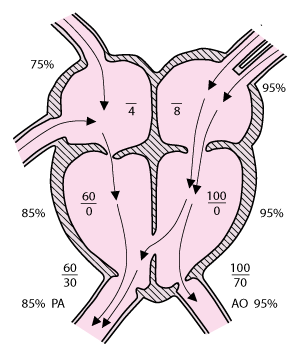 |
Klasifikacija
Većinom se ventrikularni septalni defekti dijele po lokalizaciji:
-
Perimembranozni (još se zovu i konoventrikularni)
-
Trabekularni mišićni
-
Subpulmonalni izlazni/outlet (suprakristalni, konoseptalni, dvostruki subarterijski)
-
Inlet (atrioventrikularni septalni tip, tip atrioventrikularnog kanala)
Perimembranozni defekti (70 do 80% VSD-ova) su defekti u membranskom dijelu septuma u neposrednoj blizini trikuspidne valvule, a koji se različito šire u okolno mišićno tkivo; najčešći tip ovog defekta nalazi se odmah ispod aortne valvule.
Trabekularni mišićni defekti (5 do 20%) su u potpunosti okruženi mišićnim tkivom i mogu se pojaviti bilo gdje u septumu.
Subpulmonalni defekti (5 do 7% u SAD–u; oko 30% u zemljama dalekog Istoka) nastaju u ventrikularnom septumu ispod pulmonalne valvule. Ovi defekti se često nazivaju i suprakristalni, konoseptalni ili dvostruki subarterijski te se često uz njih nalazi i prolaps kuspisa aortne valvule kroz defekt, uzrokujući regurgitaciju na valvuli.
Inlet defekti (5-8%), su prema gore ograničeni anulusom trikuspidne valvule i nalaze se iza membranoznog dijela septuma. Ovi defekti se ponekad nazivaju i atrioventrikularni septalni defekti.
Malalignment (krivo pomaknuti) tipovi ventrikularnog septalnog defekta karakterizirani su pomakom konalnog ili izlaznog dijela septuma. Kad je konalni septum pomaknut prema naprijed, strši u izlazni trakt desne klijetke, što pak često dovodi do opstrukcije, kao što je vidljivo u tetralogiji Fallot. Kada je konalni dio septuma pomaknut straga, može nastati opstrukcija izlaznog trakta lijeve klijetke. Ovi VSD-ovi se pojavljuju na istom mjestu kao i perimembranozni VSD-ovi, ali predstavljaju važnu podskupinu s različitom fiziologijom vezanom uz opstrukciju izlaznog trakta.
Patofiziologija
Patofiziologija VSD-a
Veličina pretoka ovisi o veličini defekta i gradijentu tlakova (npr. obstrukciji izlaznog trakta desne klijetke i plućnoj vaskularnoj rezistenciji).
U nerestriktivnim ventrikularnim septalnim defektima, protok krvi lako prolazi kroz veće defekte; tlak se tako izjednačava između desne i lijeve klijetke te postoji veliki lijevo-desni pretok. Ukoliko nema pulmonalne stenoze, tijekom vremena će veliki pretok dovesti do plućne arterijske hipertenzije, povišene plućne vaskularne rezistencije, povećanog tlačnog opterećenja uz hipertrofiju desne klijetke. U konačnici povišena vaskularna rezistencija uzrokuje obrat pretoka (iz desne klijetke u lijevi) i Eisenmengerov sindrom.
Restriktivni ventrikularni septalni defekti, koji su veličinom manji, limitiraju protok krvi i povećanje tlaka u desnom srcu. Mali VSD-ovi imaju relativno male lijevo-desne pretoke, te je plućni arterijski tlak normalan ili minimalno povećan. Ne dolazi do popuštanja srca niti do Eisenmengerova sindroma.
Umjereno veliki VSD-ovi manifestiraju se srednje izraženim simptomima.
Simptomi i znakovi
Simptomi i znakovi VSD-a
Simptomi ovise o veličini defekta i lijevo-desnog pretoka. Djeca s malim ventrikularnim septalnim defektom su u pravilu bez simptoma, normalnog rasta i razvoja. U djece s većim defektom, simptomi srčanog zatajenja (npr. respiratorni distres, slabo dobivanje na težini, umor nakon hranjenja) pojavljuju se u dobi od 4 do 6 tjedana kada plućni vaskularni otpor padne. Upale donjih dišnih putova se mogu često ponavljati. Konačno, neliječeni bolesnici mogu razviti simptome Eisenmengerova sindroma.
Auskultacijski nalaz je različit ovisno o veličini defekta. Mali VSD-ovi tipično prave različite šumova, od visokofrekventnih kratkih sistoličkih šumova jačine 1-2/6 (uslijed malih defekata koji se zapravo zatvore tijekom kasne sistole) pa do onih jačine 3-4/6 kroz cijelu sistolu (sa ili bez thrill-a) uz donji lijevi rub sternuma; ovaj se šum čuje nakon nekoliko dana života (vidi tablicu Intenzitet srčanih šumova). Prekordij nije hiperaktivan, a drugi srčani ton (S2) je usko pocijepan s naglašenom pulmonalnom komponentom.
Umjereno veliki i velikih VSD-ovi stvaraju holosistolički šum koji se čuje od 2.-3. tjedna života; S2 obično je usko pocijepan s naglašenom pulmonalnom komponentom. Može postojati apikalno dijastoličko brujanje (uslijed pojačanog protoka kroz mitralno ušće) i znakovi popuštanja srca (npr. tahipneja, dispneja pri hranjenju, galopni ritam, krepitacije, hepatomegalija). U umjerenim VSD-ovima s velikim pretocima, šum je često jako glasan i praćen thrillom (jačina šuma 4-5). Zbog izjednačavanja tlakova u lijevoj i desnoj klijetki, sistolički šum je često oslabljen kod velikih defekata.
Šum ventrikularnog septalnog defekta
Šum ventrikularnog septalnog defekta je sličan onom mitralne regurgitacije, ali je glasniji uz lijevi donji rub sternuma, nego na apeksu srca.
Snimila Jules Constant, MD.
Dijagnoza
Dijagnoza VSD-a
Na dijagnozu ukazuje klinički pregled, RTG nalaz i EKG a potvrđuje se ehokardiografijom.
Ako je VSD velik, rendgenska snimka pokazuje kardiomegaliju i pojačani žilni plućni crtež. EKG pokazuje hipertrofiju desne klijetke ili hipertrofiju obje klijetke, a ponekad i lijeve pretklijetke. Ako je VSD malen, nalaz EKG–a i rendgena je tipično normalan.
Dvodimenzionalna ehokardiografija s prikazom protoka u boji i Dopplerom potvrđuje dijagnozu i pruža važne anatomske i hemodinamske podatke, uključujući i one o lokalizaciji te veličini defekta, kao i o tlaku u desnoj klijetki. Kateterizacija srca je rijetko potrebna za dijagnozu.
Liječenje
Liječenje VSD-a
-
Za srčano zatajenje, medikamentozna terapija (npr. diuretici, digoksin, ACE inhibitori)
-
Ponekad kirurški popravak
Mali VSD–ovi, osobito oni u mišićnom dijelu septuma se često spontano zatvore u prvih nekoliko godina života. Kod malog defekta koji se ne zatvori nije potrebna farmakoterapija niti kirurško liječenje. Vjerojatnost spontanog zatvaranja umjereno velikih i velikih defekata je manja.
Diuretici, digoksin i ACE inhibitori mogu biti korisni za kontrolu simptoma srčanog zatajenja prije operacije srca ili se njima može dobiti na vremenu kod dojenčadi s umjereno velikim VSD-ovima koji će se vjerojatno zatvoriti spontano tijekom vremena. Ako dojenčad ne odgovara na medikamentozno liječenje ili pokazuje zaostajanje u tjelesnom napredovanju kirurški se zahvat može učiniti u prvih nekoliko mjeseci života. Čak i u asimptomatske djece, veliki VSD-ovi se trebaju kirurški popraviti, obično tijekom prve godine života, kako bi se spriječile kasnije komplikacije, posebno perzistentna plućna hipertenzija i plućna vaskularna bolest koja dovodi do Eisenmengerovog sindroma. Smrtnost prilikom zahvata je < 2%. Kirurške komplikacije mogu uključivati ostatni ventrikularni pretok i/ili potpuni AV blok.
Zakrpa ventrikularnog septalnog defekta
Profilaksa endoarditisa nije potrebna preoperativno i potrebna je samo tijekom prvih 6 mjeseci nakon kirurške korekcije ili nakon operacije iza koje je ostao pretok uz rub kirurške zakrpe.
Ključne točke
-
Ventrikularni septalni defekt je otvor u u interventrikularnom septumu, što dovodi do lijevo-desnog pretoka između klijetki.
-
S vremenom, veliki lijevo-desni pretoci uzrokuju plućnu hipertenziju, povećanja otpora u plućnoj arteriji, preopterećenja desne klijetke i njezinu hipertrofiju, što u konačnici dovodi do promjene smjera pretoka i Eisenmengerovog sindroma.
-
Veći defekti uzrokuju pojavu simptoma zatajenja srca u dobi od 4 do 6 tjedana.
-
Tipično se nakon rođenja čuje holosistolički šum jačine 3 do 4/6 uz donji lijevi rub sternuma.
-
Djecu koja ne reagiraju na medikamentozno liječenje srčanog zatajenja ili slabo rastu potrebno je kirurški korigirati tijekom prvih nekoliko mjeseci života; čak i djecu s velikim VSD-om koja su bez simptoma potrebno je operirati tijekom prve godine života.
Više informacija
Mogu biti korisni sljedeći izvori na engleskom jeziku. Imajte na umu da ovaj priručnik nije odgovoran za sadržaj tih izvora.
-
American Heart Association: Common Heart Defects: pruža pregled uobičajenih urođenih srčanih mana za roditelje i skrbnike
-
American Heart Association: Infective Endocarditis: Daje pregled infektivnog endokarditisa, uključujući sažetak profilaktičke uporabe antibiotika, za pacijente i njegovatelje