Revaskularizacija je uspostavljanje krvne opskrbe u ishemijskom miokardu u nastojanju da se ograniči trajno oštećenje, smanji iritabilnost ventrikula i poboljšaju kratkoročni i dugoročni ishodi u bolesnika s akutnim koronarnim sindromom. Načini revaskularizacije uključuju
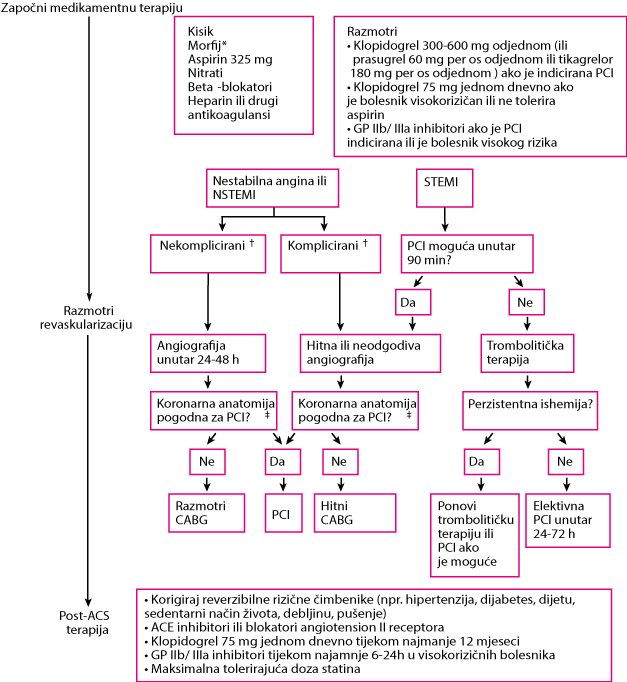
Upotreba, vrijeme i modalitet revaskularizacije ovise o tome koja je vrsta akutnog koronarnog sindroma (AKS) prisutna, vremenu prezentacije, opsegu i lokalizaciji anatomskih lezija te o raspoloživosti osoblja i objekata (pogledaj sliku Pristup akutnom koronarnom sindromu).
Pristup akutnom koronarnom sindromu
|
|
*Morfij treba koristiti razumno (npr. ako jenitroglicerin kontraindiciran ili ako bolesnik ima simptome unatoč terapijinitroglicerinom).
|
|
†* Komplicirano znači da je bolnički tijek bio kompliciran ponavljajućom anginom ili infarktom, zatajenjem srca ili stalnim ponavljajućim ventrikularnim aritmijama. Izostanak bilo kojeg od ovih događaja naziva se nekompliciranim.
|
|
‡
†Iako neka nedavna ispitivanja ostavljaju otvorena pitanja, CABG je općenito terapija izbora u usporedbi sa PCI za bolesnike sa sljedećim:
-
Bolest debla lijeve koronarne arterije ili ekvivalent istoga
-
Disfunkcija lijeve klijetke
-
Diabetes mellitus na terapiji
Također, lezije koje su duge ili blizu bifurkacija koronarnih arterija često nisu pogodne za PCI
|
|
CABG = aortokoronarno premoštenje koronarnih arterija; GP = glikoprotein; LDL = lipoprotein niske gustoće; NSTEMI = infarkt miokarda bez elevacije ST segmenta PCI = perkutana koronarna intervencija; STEMI = infarkt miokarda sa elevacijom ST segmenta
|
Nestabilna angina i infarkt miokarda bez elevacije ST segmenta
Neposredna reperfuzija nije toliko hitna kod bolesnika s nekompliciranim infarktom miokarda bez elevacije ST segmenta (NSTEMI), u kojih nije vjerojatna kompletna okluzija krvne žile odgovorne za infarkt miokarda, ili u bolesnika sa nestabilnom anginom koji imaju dobar odgovor na medikamentoznu terapiju. Takvi bolesnici obično se podvrgnu angiografiji unutar prvih 24 do 48 sati nakon hospitalizacije kako bi se utvrdile koronarne lezije koje zahtijevaju PCI iliCABG.
Neintervencijski pristup i pokušaj medikamentozne terapija se koriste kod pacijenata u kojih angiografija pokazuje
-
Samo mali dio ugroženog miokarda
-
Morfologiju lezije koja nije podobna za PCI
-
Anatomski neznačajnu bolest (< 50% koronarna stenoza)
-
Značajnu bolest debla lijeve koronarne arterije u bolesnika koji su kandidati za CABG
Nadalje, angiografiju ili PCI treba odgoditi u korist medikamentozne terapije kod pacijenata s visokim rizikom smrtnosti i morbiditeta povezanih s postupkom.
Suprotno tome, bolesnici s protrahiranom boli u prsima unatoč maksimalnoj medicinskoj terapiji ili komplikacijama (npr. izrazito povišeni srčani biljezi, prisutnost kardiogenog šoka, akutna mitralna regurgitacija, ventrikularni septalni defekt, hemodinamski nestabilne aritmije) trebaju se izravno uputiti u laboratorij za kateterizaciju srca radi utvrđivanja koronarnih lezija koje zahtijevaju PCI ili CABG.
Kao i u bolesnika sa stabilnom anginom pektoris, CABG se općenito preferira više od PCI za pacijente sa zahvaćenim deblom lijeve koronarne arterije ili ekvivalentnom bolesti debla i za one disfunkcijom lijevog ventrikula ili dijabetesom. CABG se također mora uzeti u obzir u slučaju neuspjeha PCI-ja, kada se PCI ne može izvršiti (npr. kod lezija koje su duge ili na bifurkacijama krvnih žila) ili kad PCI izazove akutnu disekciju koronarne arterije.
Fibrinolitici nisu indicirani kod nestabilne angine i NSTEMI. Rizik je veći od potencijalne koristi.
Infarkt miokarda sa elevacijom ST segmenta
Hitna PCI je preferirani modalitet liječenja infarkta miokarda sa elevacijom ST segmenta (STEMI) kada je dostupna pravovremeno (vrijeme od vrata od inflacije balona < 90 min) i od strane iskusnog operatera. Indikacije za PCI kasnije u tijeku infarkta miokarda sa elevacijom ST segmenta su hemodinamska nestabilnost, postojanje kontraindikacija za fibrinolitike, maligne aritmije koje zahtijevaju privremenu elektrostimulaciju ili ponavljanu kardioverziju i dob >75 god. CABG u akutnom STEMI ima stopu smrtnosti oko 4–12%.
Ako je vjerojatno da će doći do značajnog kašnjenja u dostupnosti PCI-ja, trombolizu treba učiniti za pacijente sa STEMI-om koji ispunjavaju kriterije za trombolizu (pogledaj tablicu Fibrinolitička terapija za STEMI). Reperfuzija fibrinoliticima najučinkovitija je u prvih nekoliko minuta do sati nakon početka IM. Što se ranije započne davanje fibrinolitika, učinci su bolji. Cilj je da vrijeme “od vrata do igle” bude od 30–60 min. Najveća korist se događa unutar 3 sata,ali lijekovi mogu biti učinkoviti do 12 sati. Fibrinolitici dati zajedno s ASK smanjuju bolničku stopu smrtnosti za oko 30–50% i poboljšavaju funkciju ventrikula. Prehospitalnim korištenjem fibrinolitika od strane obučenog osoblja može se značajno smanjiti vrijeme do početka liječena i treba se uzeti u obzir u situacijama u kojima PCI unutar 90 minuta nije moguća, osobito u bolesnika koji se prezentiraju u roku od 3 sata od pojave simptoma.
Bez obzira na to, većina pacijenata koji su podvrgnuti trombolizi u konačnici će zahtijevati transfer do objekta sposobnog za PCI radi elektivne angiografije i perkutane koronarne intervencije u slučaju indikacije prije otpusta iz bolnice. PCI bi trebalo razmotriti nakon fibrinolitika ako bol u prsima ili elevacija ST–segmenta traju ≥60 min nakon uvođenja fibrinolitika, ili kod ponovne pojave boli i elevacije ST– segmenta, ali samo ako se PCI može učiniti u <90 min nakon ponovne pojave. Ako je PCI nedostupna, fibrinolitici se mogu ponovno dati.
Karakteristike i odabir fibrinolitika se raspravlja drugdje.
Fibrinolitička terapija za STEMI
|
Kriteriji
|
Specifičnosti
|
|
* Pacijenti koji su u hiperakutnoj fazi infarkta miokarda s hiperakutnim T valovima ne ispunjavaju trenutne kriterije za fibrinolitičku terapiju; EKG se ponavlja za 20 do 30 min da bi se vidjelo je li došlo do povišenja ST segmenta.
|
|
EKG kriteriji*
|
Elevacija ST segmenta ≥ 2 susjedna odvoda
|
|
Tipični simptomi i novonastali blok lijeve grane
|
|
Ograničeni posteriorni infarkt miokarda (veliki R val u V1 i ST depresija V1–V4)
|
|
Apsolutne kontraindikacije
|
Disekcija aorte
|
|
Prethodi hemoragijski moždani udar (u bilo koje vrijeme)
|
|
Prethodna ishemijski moždani udar u roku od 1 godine
|
|
Aktivno unutarnje krvarenje (ne uključujući menstrualno krvarenje)
|
|
intrakranijalni tumor
|
|
Perikarditis
|
|
Relativne kontraindikacije
|
Krvni tlak > 180/110 mm Hg nakon početne antihipertenzivne terapije
|
|
Trauma ili velike operacije u roku od 4 tjedna
|
|
Aktivni peptički ulkus
|
|
Trudnoća
|
|
Sklonost krvarenju
|
|
Nekompresibilna punkcija krvne žile
|
|
Trenutna antikoagulantna terapija (INR > 2)
|