Toksoplazmoza je infekcija s parazitom Toxoplasma gondii. Infekcija može biti asimptomatska, ali se može prezentirati i kao benigna limfadenopatija (sindrom infektivne mononukleoza) ili kao po život opasna infekcija središnjeg živčanog sustava ili drugih organskih sustava u imunokompromitiranih bolesnika. U bolesnika s AIDS-om i niskim brojem CD4 limfocita može se razviti encefalitis. Kongenitalna infekcija karakterizirana je korioretinitisom, konvulzijama i smanjenjem intelektualnih sposobnosti. Dijagnoza se postavlja serološkim pretragama, histološki ili PCR–om. Za liječenje se najčešće koristi kombinacija pirimetamina i sulfadijazina ili klindamicina. Kod korioretinitisa se istovremeno primjenjuju kortikosteroidi.
Izloženost toksoplazmozi je česta gdje god se nalaze psi. Oko 15% stanovnika SAD-a su seropozitivni, što ukazuje na to da su bili zaraženi. Opasnost za razvoj klinički teške bolesti je mala, osim za fetus zaražen in utero i teško imunokompromitirane bolesnike s AIDS-om i drugim bolestima.
Patofiziologija
Patofiziologija
T. gondii je ubikvitaran parazit u ptica i sisavaca. Obligatni intracelularni parazit invadira i aseksualno se umnožava kao tahizoiti u citoplazmi bilo koje stanice s jezgrom (vidi sliku Toxoplasma gondii životni ciklus ). Razmnožavanje tahizoita prestaje kad se razvije imunost domaćina te se u tkivu stvaraju cistične forme. Ciste perzstiraju u latentnom stadiju godinama, osobito u mozgu, očima i mišićima. Latentni oblici Toxoplasmae unutar ciste nazivaju se bradizoitima.
Seksualno razmnožavanje T. gondii kojim nastaju oociste događa se samo u probavnom traktu mačke. Oociste se izlučuju fecesom i ostaju infektivne mjesecima u vlažnom tlu.
Životni ciklus Toxoplasma gondii
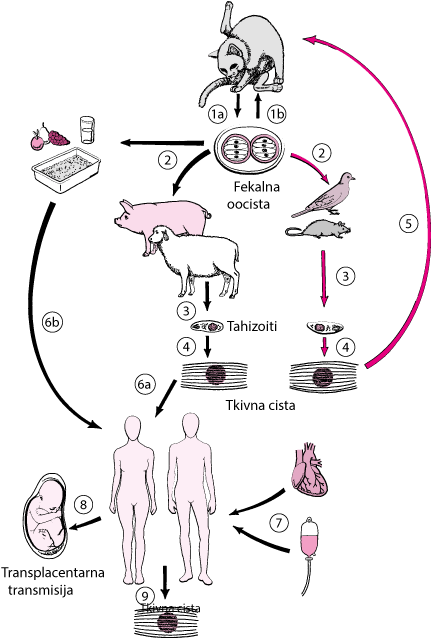
Jedini poznati definitivni domaćin zaT. gondii su članovi obitelji Felidae (domaće mačke i njihovi rođaci)
-
1a. Oociste se izlučuju mačjim izmetom. Izluči se veliki broj oocista, ali najčešće tijekom 1-2 tjedna. Oocistama treba 1-5 dana da postanu infektivne.
-
1b. Mačke se mogu reinficirati ingestijom sporuliranih oocista.
-
2. Tla, voda, biljni materijal ili mačja nosila postaju kontaminirani oocistama. Intermedijarni domaćini u prirodi (npr. ptice, glodavci, divljač, životinje koje se uzgajaju za prehranu ljudi) postaju inficirane nakon ingestiranja zaraženih materijala.
-
3. Oociste se razvijaju u tahizoite ubrzo nakon ingestije.
-
4. Tahizoiti se šire po cijelom tijelu i stvaraju ciste u živčanom i mišićnom tkivu.
-
5. Mačke se mogu zaraziti nakon konzumacije mesa intermedijarnih domaćina u kojem se nalaze ciste.
-
6a. Ljudi se mogu zaraziti ingestijom nedovoljno kuhanog mesa koje sadrži ciste.
-
6b. Ljudi se mogu zaraziti ingestijom hrane ili vode kontaminirane s mačjim izmetom ili drugim materijalom koje može biti kontaminirano izmetom (npr. tlo) ili nosila.
-
7. Rijetko, ljudska infekcije nastaju nakon transfuzije krvi ili transplantacije organa.
-
8. Transplacentalni prijenos s majke na fetus se događa rijetko.
-
9. U ljudskom domaćinu, paraziti formiraju ciste u tkivima, najčešće u skeletnim mišićima, srčanom mišiću, mozgu i očima. Ciste mogu ostati u latentnoj formi tijekom cijelog domaćinovog života i mogu se reaktivirati ako domaćin postane imunokompromitiran.
|
Infekcija se može dogoditi u slučaju:
Najčešći način oralnog prijenosa infekcije je ingestija oocista u hrani ili vodi koja je kontaminirana mačjim izmetom. Do infekcije može doći i konzumacijom sirovog ili nedovoljno kuhanog mesa koje sadrži tkivne ciste, najčešće janjetine, svinjetine ili, rijetko, govedine.
Tahizoiti se otpuštaju iz oocisti ili tkivnih cisti nakon njihove ingestije i šire se po cijelom tijelu. Nakon akutne infekcije razvijaju se zaštitni imunološki odgovor i formiraju se tkivne ciste u mnogim organima. Ciste se mogu reaktivirati, a do tog dolazi prvenstveno u imunokompromitiranih bolesnika. Reaktivacija toksoplazmoze događa se u 30 do 40% bolesnika s AIDS-om koji ne uzimaju antimikrobnu profilaksu, ali proširena primjena sulfametoksazol/trimetoprima kao profilaksa Pneumocystis infekcije je dramatično smanjila incidenciju toksoplazmoze.
Infekcija se može prenijeti transplacentarno ako se majka zarazi tijekom trudnoće ili ako dođe do reaktivacije infekcije zbog imunosupresije. Prijenos Toxoplasma na fetus je rijetka u imunokompetentkih majki koje su inficirane s Toxoplasma i imaju imunitet prije trudnoće
Infekcija se također može prenijeti transfuzijom pune krvi ili leukocita ili transplantacijom organa seropozitivnog darivatelja.
U inače zdravih osoba, može doći do reaktivacije prirođene ili stečene infekcije. Nenokularna reaktivacija vrlo je rijetka u zdravih ljudi. Prethodna infekcija pruža zaštitu od reinfekcije.
Simptomi i znakovi
Simptomi i znakovi toksoplazmoze
Simptomatska infekcija može se manifestirati na nekoliko načina:
Akutna toksoplazmoza
Akutna infekcija je najčešće asimptomatska, ali 10 do 20% bolesnika razvija blagu obostranu cervikalnu ili aksilarnu limfadenopatiju. Neke od njih imaju sindrom nalik na gripu ili temperaturu, opću slabost, mialgiju, hepatosplenomegaliju te, rijetko, faringitis koji nalikuje onom kod sindroma infektivne mononukleoze te uključuju limfadenitis. Često je prisutna atipična limfocitoza, blaga anemija, leukopenija te blago povišenje jeternih enzima. Sindrom može trajati tjednima do mjesecima, no, gotovo uvijek je samoograničavajuće prirode.
Toksoplazmoza SŽS-a
Encefalitis i rubno imbibirane ("prstenaste") intrakranijske lezije na kompjuteriziranoj tomografiji s kontrastom (CT) ili MRI prisutne su kod većine bolesnika s AIDS-om i ostalih imunokompromitiranih bolesnika koji razviju toksoplazmozu SŽS-a. Najveći rizik imaju oni bolesnici s <50/μL CD4 limfocit T. Encefalitis je rijedak kad je broj CD4 stanica >200/μL. Kad takvih bolesnika prisutni su sljedeći simptomi i znakovi: glavobolja, promjene mentalnog stanja, konvulzije, koma, temperatura, a povremeno i fokalni neurološki ispadi (senzorički ili motorički), pareza kranijalnih živaca, poremećaji vida ili fokalni napadi.
Prirođena toksoplazmoza
Prirođena toksoplazmoza nastaje zbog primarne, često asimptomatske, akutne infekcije majke tijekom trudnoće. Ukoliko je žena zaražena prije začeća najčešće ne dolazi do transplacentarnog prijenosa na fetus, osim ako tijekom trudnoće dodje do reaktivacije infekcije zbog imunosupresije. Može doći do spontanog pobačaja, mrtvorođenosti ili kongenitalnih malformacija. Postotak preživjelih fetusa ovisi o tome kada je infekcija stečena te se povećava s 15% u 1. trimestru na 30% u drugom trimestru, pa do 60% ukoliko je infekcija stečena u 3. trimestru. Ozbiljnost infekcije u fetusa postaje manja što se majka zarazi kasnije u trudoći.
U novorođenčeta bolest može biti teška, pogotovo ako je infekcija stečena u ranoj trudnoći. Simptomi uključuju žuticu, osip, hepatosplenomegaliju i karakterističnu tetradu koju čine:
Prognoza je loša.
Mnogo djece s blažom infekcijom i većina dojenčadi čije su majke zaražene u trećem trimestru klinički su zdravi pri rođenju, ali imaju povećan rizik za razvoj konvulzija, intelektualno zaostajanje, korioretinitis ili ostale simptome koji se mogu razviti nakon nekoliko godina.
Očna toksoplazmoza
Očna toksoplazmoza najčešće nastaje kao posljedica reaktivacije kongenitalne infekcije, uglavnom tijekom adolescencije i 20–ih godina. Rijetko se javlja u sklopu akvirirane infekcije. Fokalni nekrotizirajući retinitis i sekundarna granulomatozna upala žilnice mogu uzrokovati bol u oku, zamućenje vida, a ponekad i sljepoću. Recidivi su česti.
Retinitis (Toxoplasmosis)
This image shows a retinal scar (upper center) caused by toxoplasmosis infection.
Paul Whitten/SCIENCE PHOTO LIBRARY
Diseminirane infekcije i bolest koja ne zahvaća SŽS
Bolest koja ne zahvaća oko i SŽS je izrazito rijetka i prvenstveno se javlja u izrazito imunosuprimiranih bolesnika. Boelst se može manifestirati kao pneumonitis, miokarditis, polimiozitis, difuzni makulopapularni osip, visoka temperatura, zimica i prostracija.
Kod pneumonitisa difuzni intersticijski infiltrati mogu brzo progredirati do konsolidacije plućnog parenhima i uzrokovati respiratorni distres, dok endarteritis može izazvati infarkte malih plućnih segmenata. Miokarditis je često asimptomatski, ali može doći do brzog zatajenja srca zbog poremećaja provođenja srčanog impulsa.
Smrtni ishod je čest kod neliječene diseminirane infekcije.
Dijagnoza
Dijagnoza toksoplazmoze
-
Serološki testovi
-
Za zahvaćanje SŽS-a, CT ili MR ili lumbalna punkcija
-
Histopatološka evaluacija bioptata
-
PCR testovi na uzorcima krvi, likvora, tkiva ili amnionske tekućine, tijekom trudnoće
Toksoplazmoza se obično dijagnosticira serologijom indirektnom imunoflourescencijom (IFA) ii enzimskim imunoesejom (EIA) na IgG i IgM protutijela (vidi tablicu Interpretacija seroloških nalaza za toksoplazmu). Specifična IgM protutijela pojavljuju se tijekom prva 2 tjedna akutne bolesti, najveću koncentraciju dosežu od 4 do 8 tjedna, a potom njihova koncentracija pada ispod razine detekcije, ali perzistiraju i do 18 mjeseci nakon akutne infekcije. Titar IgG protutijela raste sporije, vrhunac doseže unutar 1-2 mjeseca, a potom ostaje stabilan mjesecima i godinama. Testovima za Toxoplasma IgM nedostaje specifičnost.
Interpretacija seroloških nalaza za Toxoplasma*
|
IgG
|
IgM
|
Interpretacija†
|
|
*Osim u dojenčadi.
|
|
†Ako su rezultati dvosmisleni ili je tumačenje je nepouzdanu, testiranje dodatnih uzoraka u referentnom laboratoriju ili testiranje uzoraka uzetih u nekom kasnijem trenutku može pružiti korisne informacije.
|
|
Prilagođeno prema CDC: DPDx - Laboratory Identification of Parasites of Public Health Concern: Toxoplasmosis
|
|
Negativan
|
Negativan
|
Nema dokaza infekcije
|
|
Negativan
|
Dvosmislen
|
Moguća rana infekcija ili lažno pozitivan IgM
|
|
Negativan
|
Pozitivan
|
Moguća akutna infekcija ili lažno pozitivan IgM
|
|
Dvosmislen
|
Negativan
|
kronična neodređena
|
|
Dvosmislen
|
Dvosmislen
|
kronična neodređena
|
|
Dvosmislen
|
Pozitivan
|
Moguća akutna infekcija
|
|
Pozitivan
|
Negativan
|
Infekcija od koje je prošlo više od ≥ 6 mjeseci
|
|
Pozitivan
|
Dvosmislen
|
Infekcija starija od > 1 godine i lažno pozitivan IgM
|
|
Pozitivan
|
Pozitivan
|
Moguća recentna infekcija tijekom posljednjih 12 mjeseci ili lažno pozitivan IgM
|
Postavljanje dijagnoze akutne toksoplazmoze tijekom trudnoće, u fetusa ili novorođenčeta može biti teško te se preporuča konzultacija sa stručnjakom. Ako bolesnica trudna te su IgG i IgM pozitivni, potrebno je napraviti test avidnosti IgG-a. Protutijela visoke avidnosti u prvih 12 do 16 tjedana trudnoće naročito isključuju infekcciju zadobivenu tijekom trudnoće. S obzirom na to da kod nekih bolesnika IgG protutijela niskog aviditeta mogu perzistirati mjesecima nakon infekcije, niski IgG aviditet ne može se koristiti kao indikator recentne infekcije. Sumnju na recentnu infekciju u trudnice treba potvrditi u u referentnom laboratoriju za toksoplazmozu. Ukoliko bolesnik ima nizak titar IgG protutijela i kliničku sliku toksoplazmoze, potrebono je titar ponoviti za 2 do 3 tjedna. U akutnoj infekciji doći će do porasta titra protutijela osim ako je domaćin izrazito imunokompromitiran.
Općenito, prisutnost specifičnih IgM protutijela u novorođenčadi upućuje na kongenitalnu infekciju. Majčina IgG protutijela prolazi transplacentarno, a IgM ne prolaze. Detekcija specifičnih Toxoplasma IgA protutijela je osjetljivija od detekcije IgM protutijela u kongenitalno zaražene dojenčadi, ali ta je pretraga dostupna samo u referentnim laboratorijima (npr. Palo Alto Medical Foundation, telefon 650-853-4828). Potrebno je konzultirati stručnjaka ukoliko postoji sumnja na fetalnu ili kongenitalnu infekciju.
Toxoplasma parazit se ponekad može vizualizirati u histološkom preparatu. Tahizoiti, koji su prisutni tijekom akutne infekcije, bojaju se po Giemsi ili Wrightu, ali ih je teško vizualizirati na rutinskim rezovima tkiva. Na temelju prisutnosti tkivnih cisti ne možemo razlikovati akutnu od kronične infekcije. Toxoplasma se mora razlikovati od drugih intracelularnih uzročnika poput Histoplasmae, Trypanosoma cruzi i Leishmaniae. PCR testovi koji detektiraju prisutnost parazitske DNA u krvi, cerebrospinalnoj tekućini ili amnijskoj tekućini dostupni su u nekoliko referentnih laboratorija. Analiza amnijske tekućine PCR-om je preferirana metoda za postavljanje dijagnoze toksoplazmoze u trudnoći.
Ukoliko ne postoje znakovi povišenog intrakranijskog tlaka, a u bolesnika se sumnja na toksoplazmozu središnjeg živčanog sustava, potrebno je učiniti MR, CT s kontrastom ili oboje te lumbalnu punkciju. MR je osjetljivija od CT–a. MR i CT s kontrastom tipično pokazuju pojedinačne ili višestruke okruglaste, prstenasto imbibirane promjene. Iako ove lezije nisu patognomonične, njihova prisutnost u osoba s AIDS-om i simptomi od strane središnjeg živčanog sustava zahtjevaju kemoterapiju za T. gondii. U likvoru može biti prisutna limfocitna pleocitoza, ali i proteinorahija.
Na akutnu infekciju treba posumnjati u imunokompromitiranih bolesnika ukoliko je IgG pozitivan. Međutim, koncentracija IgG protutijela u bolesnika s AIDS-om i Toxoplasma encefalitisom su najčešće niske ili umjereno povišene, a ponekad IgG protutijela ne moraju biti prisutna. IgM protutijela nisu prisutna.
Ukoliko se sumnja na toksoplazmozu potvrdi, kliničko i radiološko poboljšanje trebalo bi uslijediti unutar 7 do 14 dana. Ukoliko se simptomi pogoršavaju unutar prvog tjedna ili ne regrediraju do kraja drugog tjedna bolesti, potrebno je razmišljati o biopsiji mozga.
Dijagnoza očne toksoplazmoze postavlja se na temelju lezija u oku, simptoma, tijeka bolesti i rezultata seroloških testova.
Liječenje
Liječenje očne toksoplazmoze
-
Pirimetamin, sulfadiazin i leukovorin (prevencija supresije koštane srži).
-
Klindamicin ili atovakon i pirimetamin ukoliko je bolesnik alergičan na sulfonamide ili ne podnosi sulfadiazin.
Nije indicirano liječenje asimptomatske ili blage, nekomplicirane akutne infekcije. Liječenje je indicirano ukoliko su zahvaćeni visceralni organi ili je riječ o teškoj akutnoj infekciji.
Međutim, specifično liječenje akutne toksoplazmoze indicirano je u sljedećim slučajevima:
Liječenje imunokompetentnih bolesnika
Najučinkovitiji modalitet liječenja bolesnika s uključenim unutrnim organima ili teškim i perzistentnim tegobama kod imunokompetentnih bolesnika je pirimetamin + sulfadiazin kroz 2 do 4 tjedna. Doziranje
-
Pirimetamin 50 mg 2 puta dnevno kroz 2 dana, potom 25 mg do 50 mg jedanut dnevno kod odraslih (kod djece 2 mg/kg oralno jedanput dnevno, potom 1mg/kg jedanut dnevno; najviše do 25kg/dan) plus
-
Sulfadiazin 1 g oralno 4 puta dnevno u odraslih (u djece 50 mg/kg 2 puta na dan) plus
Leukovorin se daje istovremeno kako bi se spriječija supresija mijelosupresija.
Klindamicin u dozi 600 do 800 mg peroralno 3x/dan u kombinaciji s pirimetaminom može se primijeniti umjesto sulfonamida u bolesnika koji od ranije imaju ili razviju preosjetljivost na sulfonamide. Druga opcija je atovakon 1500 mg svakih 12 sati uz pirimetamin. Fiksna kombinacija trimetoprima sa sulfametoksazolom korištena je kao alternativa, kao i pirimetamin i leucovorin plus klaritromicin, ili dapson, ili azitromicin, ali oni nisu opsežno proučavani.
Liječenje bolesnika s AIDS-om i drugom imunosupresivnosti
Bitno je optimizirati antiretrovirusu terapiju.
Više doze pirimetamina koriste se kod imunokompromitiranih pacijenata, od kojih većina ima AIDS s toksoplazmozom središnjeg živčanog sustava ili neuobičajeno zahvaćenim drugim organima. Prvog dana daje se udarna doza pirimetamina od 200 mg oralno, zatim 50 mg jednom dnevno u bolesnika < 60 kg i 75 mg jednom dnevno u onih > 60 kg, plus sulfadiazin 1000 mg oralno 4 puta dnevno u bolesnika < 60 kg i 1500 mg oralno 4 puta na dan u bolesnika > 60 kg tijekom najmanje 6 tjedana i 4 do 6 tjedana nakon povlačenja kliničkih znakova i simptoma. Mijelosupresija uzrokovana pirimetaminom može se smanjiti primjenom leukovorina ili folinične kiseline, ali ne folata koji blokira terapijski učinak. Doza leukovorina je 10 do 25 mg jednom/dan (7.5 mg 1x/ dan za djecu). Kompletnu krvni sliku potrebno je kontrolirati jednom tjedno, čak i uz primjenu leukovorina.
Ako pirimetamin nije dostupan, trimetoprim-sulfametoksazol, 5 mg/kg trimetoprima i 25 mg/kg sulfametoksazola IV ili oralno dva puta dnevno je potencijalno učinkovita alternativa, ali pirimetamin je aktivniji od trimetoprima protiv dihidrofolat reduktaze parazita.
Ako pacijenti ne mogu uzimati sulfonamide, mogu se koristiti pirimetamin i leucovorin plus klindamicin 600 mg 4 puta dnevno. Još jedna opcija je kombinacija atovakona 1500 mg dvaout dnevno s ili bez pirimetamina i leukovorin.
Kronična terapija održavanja koristi se nakon uspješnog liječenja akutne bolesti za sprječavanje recidiva kod pacijenata koji ostaju imunokompromitirani. Recidivi su osobito česti u bolesnika s AIDS-om s brojem CD4 < 200/mL. Terapija održavanja se nastavlja sve dok broj CD4 ne ostane > 200/mcL tijekom > 6 mjeseci na antiretrovirusnoj terapiji.
Postoji nekoliko opcija za terapiju održavanja:
-
SUlfadiazin, pirietamin i leukovorin
-
Klindamicin, pirimetamin i leukovorin
-
Atokvaon, pirimetamin i leukovorin
-
Atovakon i sulfadiazin
-
atokvaon
Sulfadiazin i pirimetamin te leucovorin mogu se nastaviti primjenjivati u nižim dozama od onih koje su se koristile za početno liječenje: Sulfadiazin se daje 1 g dva puta dnevno do četiri puta dnevno s pirimetaminom 25 do 50 mg jednom dnevno i leucovorinom 10 do 25 mg jednom dnevno. Alternativa za bolesnike koji ne podnose sulfonamide je klindamicin 600 mg 3 puta dnevno plus pirimetamin 25 do 50 mg jednom dnevno plus leukovorin 10 do 25 mg jednom dnevno, ali je potrebno dodatno sredstvo za spriječiti upalu pluća uzrokovanu Pneumocystis jirovecii. Ako pirimetamin nije dostupan ili se ne podnosi, trimetoprim-sulfametoksazol 1 tableta dvostruke jačine dva puta dnevno može se koristiti za održavanje. Ostale opcije za kroničnu terapiju održavanja uključuju atovaquone 750 do 1500 mg dva puta dnevno s pirimetaminom 25 mg jednom dnevno plus leucovorin 10 mg jednom dnevno; atovaquone 750 do 1500 mg plus sulfadiazin 1 g dva puta dnevno do četiri puta dnevno; ili sam atovakon 750 do 1500 mg dva puta dnevno. Stopa recidiva može biti veća s alternativama na bazi atovakona.
Liječenje očne toksoplazmoze
Liječenje očne toksoplazmoze temelji se na rezultatima kompletne oftalmološke evaluacije (stupanj upale, oštrina vida, veličina, položaj i postojanost lezije). Doze su
-
Pirimetamin 100 mg 1. dan kao jednokratna udarna doza, zatim 25 do 50 mg oralno jednom dnevno u odraslih (u djece 2 mg/kg 1. dana, zatim 1 mg/kg jednom dnevno) plus
-
Sulfadiazin 2 do 4 g oralno 1. dan kao udarna doza, zatim 500 mg do 1 g četiri puta dnevno u odraslih (u djece 50 mg/kg dva puta dnevno) plus
-
Folna kiselina (leukovorin) 5 do 25 mg oralno jednom dnevno sa svakom dozom pirimetamina sve dok se pirimetamin daje odraslima (u djece 7,5 mg jednom dnevno)
The Centers for Disease Control and Prevention (CDC) preporučuju liječenje očne toksoplazmoze korz 4 do 6 tjedana, praćeno reevaluacijom bolesnika (vidi CDC: Toxoplasmosis: Resources for Health Professionals).
Bolesnici s očnom toksoplazmozom često primaju kortikosteroide zbog njihovog protuupalnog učinka.
Liječenje trudnica
Liječenje akutno zaraženih trudnica smanjuje incidenciju fetalne infekcije.
Spiramicin u dozi 1 g oralno 3 do 4 puta dnevno se koristio sigurno za redukciju prijenosa na feetus u trudnica s akutnom toksoplazmozom tijekom prvih 18ntjedana gestacije, ali spiramamicin je manje aktivan od pirimetamina plus sulfonamida i ne prelazi placentu. Primjena spiramicina se nastavlja sve dok se fetalna infekcija ne dokumentira ili isključi u gestacijskoj dobi od 18 tjedana kada se dobije amnionska tekućina i testira pomoću testa koji se temelji na lančanoj reakciji polimeraze (PCR). S primjenom spiramicina se može nastaviti do termina ukoliko nije došlo do infekcije fetusa. Ako je fetus zaražen ili se majka zarazi nakon 18 tjedana, koristi se pirimetamin plus sulfadiazin plus leucovorin. Pirimetamin je snažan teratogen i ne smije se koristiti tijekom prvog trimestra trudnoće niti u ranom drugom trimestru. NAPOMENA: Spiramicin nije komercijalno dostupan u SAD-u, ali je dostupan preko Odjela za lijekove protiv infekcija američke Uprave za hranu i lijekove (telefon: 301-796-1400).
Preporučuje se konzultirati specijalistu za infektivne bolesti.
Liječenje djece s kongenitalnom toksoplazmozom
Dojenčad s kongenitalnom toksoplazmozom treba liječiti pirimetaminom i sulfonamidom tijekom 1 godine (1). Dojenčad treba primiti leukovorin tijekom i tjedan dana nakon primjene pirimetamina kako bi se reducirala mijelosupresija. Preporuke Nacionalnog referentnog laboratorija za toksoplazmozu (PAMF-TSL) i Centra za toksoplazmozu na Sveučilištu u Chicagu za liječenje kongenitalno zaražene dojenčadi su
-
Pirimetamin 1 mg/kg oralno dva puta dnevno tijekom prva 2 dana; zatim od 3. do 2. mjeseca (ili 6 mjeseci ako je simptomatski) 1 mg/kg jednom dnevno, zatim 1 mg/kg 3 puta tjedno do završetka 12 mjeseci terapijeplus
-
Sulfadiazin 50 mg/kg dva puta dnevno plus
-
Folinska kiselina (leucovorin) 10 mg 3 puta tjedno
Literatura
-
1. Maldonado YA, Read JS, Committee on Infectious Diseases: Diagnosis, treatment, and prevention of congenital toxoplasmosis in the United States. Pediatrics 139(2):e20163860, 2017. doi:10.1542/peds.2016-3860
Prevencija
Prevencija tromboembolije
Temeljito pranje ruku nakon rukovanja sa sirovim mesom, zemljom ili mačjim nužnikom. Izbjegavati hranu koja bi mogla biti zagađena mačjim izmetom. Toplinska obrada mesa na adekvatnim temperaturama - 74 do 77 °C.
Savjetovati trudnicama da izbjegavaju kontakt s mačkama. Ukoliko je kontakt neizbježan, trudnice bi trebale izbjegavati čišćenje mačjih nužnika ili barem koristiti rukavice pri tome.
Kemoprofilaksa se preporuča HIV pozitivnim bolesnicima koji imaju pozitivan IgG na T. gondii onda kad je broj CD4 stanica <100/μL. Trimethoprim/sulfametoksazol je jedna tableta koja se uzima jedanput dnevno, koja djeuje i kao profilaksa protiv Pneumocystis jirovecii Ako osoba teško podnosi ovaj režim, alternativno se može preporučiti uzimanje dvije tablete 3x/tjedno ili jedna tableta dnevno. Alternative za pacijente koji uopće ne podnose trimetoprim-sulfametoksazol uključuju dapson 50 mg jednom dnevno plus pirimetamin 50 mg jednom tjedno i leucovorin 25 mg jednom tjedno; ili dapson 200 mg jednom tjedno plus pirimetamin 75 mg jednom tjedno plus leucovorin 25 mg jednom tjedno. Kemoprofilaksa se prekida kad je broj CD4 stanica > 200/μL dulje od 3 mjeseca.
Ključne točke
-
T. gondii se seksualno razmnožava u probavnom sustavu mačaka. Većina infekcija u ljudi posljedica je direktnog ili indirektnog kontakta s mačjim izmetom, ali se infekcije mogu steći i transplacentarno ili ingestijom nedovoljno kuhanog mesa u kojem se nalaze ciste.
-
Oko 15% populacije SAD-a je zaraženo s T. gondii, ali je simptomatska bolest rijetka i javlja se uglavnom u fetusa koji se zaraze transplacentarno kad majka akvirira akutnu infekciju tijekom trudnoće ili u imunokompromitiranih s HIV ili drugim uzrocima.
-
Akutna infekcija je najčešće asimptomatska u imunokompetentkog bolesnika, ali u 10 do 20% bolesnika bolest nalikuje mononukleozi te bolesnici imaju limfadenopatiju.
-
Infekcija se u imunokompromitiranih bolesnika najčešće prezentira kao encefalitis, a na MR-u ili CT-u s kontrastom vizualiziraju se rubno imbibirane intrakranijalne mase.
-
Serološki testovi (IgG i IgM), histopatologija i PCR koriste se za postavljanje dijagnoze.
-
Indikacije za liječenje su kongenitalna infekcija, akutna infekcija u trudnica i infekcija u imunokompromitiranih bolesnika.
-
Lijekovi izbora su pirimetamin i sulfadiazin uz leukovorin ili, ako je bolesnik alergičan na sulfonamide ili slabo tolerira sulfadiazin, pirimetamin i klindamicin.
-
Pirimetamin je izrazito teratogen i ne smije se koristiti tijekom prvogi ranog drugog trimestra trudnoće; spiramicin se preporuča za majčinu infekciju.
-
U bolesnika s AIDS-om supresivno liječenje se prekida kad bolesnici postanu asimptomatski i kad je broj CD4 stanica >200/uL dulje od tri mjeseca.
Više informacija