Tjelesna ozljeda (trauma) vodeći je uzrok smrti u osoba između 1. i 44. godine života. U SAD-u je 2016. godine zabilježen 231,991 smrtni slučaj uzrokovan tjelesnim ozljedama, a više od 70 % uzroka činile su nesreće. Od smrti uslijed namjernih ozljeda, 70% ih je bilo zbog samoozljeđivanja. Osim smrti, ozljede su uzrok oko 39 milijuna dolazaka u hitnu službu te 2.8 milijuna hospitalizacija godišnje.
Bolesnici s teškim ozljedama, a koje ne ugrožavaju neposredno život, trebali bi se zbrinjavati u traumatološkim centrima koji imaju odgovarajuće educirano osoblje i razvijene protokole zbrinjavanja takvih bolesnika. Kriteriji za postupanje kod takvih pacijenata (te odluka o transportu u traumatološki centar) se razlikuju od države do države, no obično se slijede smjernice ¨American College of Surgeons' Committee on Trauma˝.
Mnoge traumatske ozljede su opisane na drugim mjestima u priručniku:
Etiologija
Od brojnih načina koji dovode do ozljeda, većina ih se može svrstati u tupe i penetrirajuće (probojne). Tupa ozljeda podrazumijeva snažan sraz (npr. udarac šakom, nogom, predmetom, pad, sudar motornih vozila, eksplozivnu ozljedu). Penetrirajuće ozljede podrazumijevaju probijanje kože predmetom (npr. nožem, razbijenim staklom) ili projektilom (npr. metkom, šrapnelom od eksplozije).
Druge vrste ozljeda obuhvaćaju toplinske i kemijske opekline, udisanje ili gutanje otrovnih tvari i ozljedu uslijed zračenja.
Patofiziologija
Po definiciji, sve ozljede dovode do izravnog oštećenja tkiva, čija priroda i opseg ovise o anatomskoj lokalizaciji, mehanizmu nastanka i jačini ozljede. Za većinu trenutnih smrti uslijed ozljede odgovorno je teško, neposredno oštećenje ključnih organa (npr. srca, mozga, kralježnične moždine).
Kod bolesnika koji prežive početnu ozljedu mogu se razviti posredni učinci ozljede. Prekid kontinuiteta krvnih žila dovodi do krvarenja koje može biti vanjsko (i stoga očito) ili unutarnje, koje može biti ograničeno na organ ili slobodno krvarenje u tjelesne šupljine (npr. peritonealnu šupljinu, prsište). Većina bolesnika dobro podnosi gubitak malog volumena krvi ( <10% volumena krvi). Gubitak veće količine izaziva progresivan pad krvnog tlaka i perfuzije organa (šok) što dovodi do disfunkcije stanica, zatajenja organa i, u konačnici, do smrti. Hemoragični šok i ozljeda moždanog tkiva uzrokuje većinu smrtnih ishoda u kratkom vremenu nakon ozljede (unutar nekoliko sati), a višestruko zatajenje organa uslijed dugotrajnog šoka uzrokuje mnoge smrtne ishode u relativno kratkom vremenu nakon ozljede (u prvih 14 dana). Dodatni smrtni ishodi u relativno kratkom razdoblju nakon ozljede nastaju uslijed infekcije zbog prekida normalnih anatomskih zaštitnih barijera i disfunkcije imunološkog sustava.
Procjena i liječenje
-
Primarno zbrinjavanje: A, B, C, D, E procjena i stabilizacija uključuje dišni put (Airway), procjenu disanja (Breathing), cirkulacije (Circulation), brzu neurološku procjenu (Disability) te razotkrivanje pacijenta (Exposure /environmental control)
-
Sekundarno zbrinjavanje: pregled od glave do pete nakon početne stabilizacije
-
Selektivna primjena CT-a i drugih slikovnih dijagnostičkih metoda
U ovom poglavlju se raspravlja o postupcima u bolničkom hitnom prijemu, a ne na mjestu nesreće. Procjena i liječenje se provode istodobno, a prvo se pažnja posvećuje sustavima čija ozljeda predstavlja neposrednu opasnost po život. Obraćanje pažnje na dramatične, ali ne i smrtonosne ozljede (npr. otvoreni prijelom donjih ekstremiteta, amputacije prstiju) prije procjene neposredne opasnosti po život može biti fatalna pogreška. Primarno zbrinjavanje se obavlja prema A, B, C, D, E principu - Airway, Breathing, Circulation, Disability (neurološki status) te Exposure /environmental control. Sustavi se brzo ispituju kako bi se ustanovila prisutnost ozbiljnih ozljeda (primarno istraživanje), a detaljniji pregled (sekundarno istraživanje) slijedi nakon stabilizacije pacijenta.
Dišni put
Prohodnosti dišnog puta prijete krvni ugrušci, zubi, strana tijela u orofarinksu, opuštenost mekih tkiva i zapadanje jezika uzrokovano poremećajem svijesti (npr. zbog ozljeda glave, šoka, trovanja), edem ili hematom zbog izravne traume vrata. Ove smetnje su lako vidljive prilikom inspekcije usta i vrata, a ako bolesnik govori, vidljivo je da nije u neposrednoj životnoj opasnosti zbog opstrukcije dišnog puta.
Krv i strana tijela se odstranjuju sukcijom ili ručno. Pacijenti s poremećajem svijesti kod kojih postoji sumnja u prohodnost dišnih puteva, prisutnost zaštitnih mehanizama, oksigenaciju ili ventilaciju, kao i pacijenti s značajnim orofaringealnim ozljedama, zahtijevaju endotrahealnu intubaciju, obično olakšanu korištenjem mišićnih relaksansa i intravenskih anesteticika. Kod postupaka na dišnom putu na raspolaganju su brojna pomagala, poput ekstraglotičkih uređaja, Eschmannovog uvodnika za endotrahealnu intubaciju i video-laringoskopa. Uz pomoć kolorimetrijskog uređaja za mjerenje ugljičnog dioksida ili kapnometra možemo potvrditi položaj endotrahealnog tubusa.
Ako pacijenti zahtijevaju osiguravanje dišnog puta, a endotrahealna intubacija nije moguće (npr. zbog edema dišnog puta uzrokovanog opeklinom) ili je kontraindicirana (npr. zbog teške maksilofacijalne ozljede), indicirana je kirurška ili perkutana krikotirotomija. Upozorenje: Pri procjeni ili manipulaciji dišnog puta, vratna kralježnica treba biti imobilizirana (primjerice, krutim ovratnikom,"inline" tehnikom imobilizacije) dok se ne isključi ozljeda cervikalne kralježnice kliničkim pregledom i/ili slikovnim dijagnostičkim metodama.
Disanje i ventilacija
Adekvatna ventilacija ugrožena je smanjenim podražajem centra za disanje (npr. ozljeda glave, intoksikacija, šok) ili ozljedom prsnog koša (npr. hematotoraks ili pneumotoraks, višestruki prijelomi rebara, nagnječenje pluća).
Inspekcijom prsnog koša potrebno je procjeniti jačinu njegovog odizanja prilikom respiracije, vanjske znakove traume i paradoksalno gibanje prsnog koša (npr.uvlačenje stjenke prsnog koša prilikom udisaja) koje ukazuje na nestabilan prsni koš. Stijenka prsnog koša se palpira kako bi se pronašli znakovi prijeloma rebara i zrak u potkožju (što je ponekad jedini znak pneumotoraksa).
Auskultacija obično otkriva kakvo je disanje. Tenzijski pneumotoraks, jednostavan pneumotoraks ili hematotoraks uzrokuju oslabljen šum disanja na zahvaćenoj strani. Tenzijski pneumotoraks može uzrokovati distenziju vratnih vena te, kasnije, i hipotenziju i pomak dušnika prema strani suprotnoj od ozljede.
Za dekompresiju pneumotoraksa potrebno je postaviti torakalni dren (vidi Kako postaviti torakalni dren). U bolesnika sa znakovima pneumotoraksa potrebno je učiniti RTG ili ultrazvuk pluća prije započinjanja mehaničke ventilacije. Mehanička ventilacija može povećati jednostavan pneumotoraks ili ga pretvoriti tenzijski pneumotoraks. Kod sumnje na tenzijski pneumotoraks potrebno je učiniti dekompresiju toraksa punkcijom širokom kanilom (npr. igla promjera 14 G postavljena u srednju aksilarnu liniju, u 5.-ti međurebreni prostor) kako bi se stabilizirao bolesnik, ako torakalni dren nije moguće odmah postaviti. Pacijente koji se ne ventiliraju zadovoljavajuće, potrebno je intubirati i mehanički ventilirati. Kod otvorenog pneumotoraksa potrebno je postaviti pokrov preko ozlijede i fiksirati ga s 3 strane, a 4. strana se ostavlja otvorena, kako bi zrak mogao izlaziti, ali ne i ulaziti te tako spriječiti nastanak tenzijskog pneumotoraksa.
Cirkulacija
Do značajnog vanjskog krvarenja može doći iz bilo koje velike krvne žile, ali je krvarenje uvijek očito. Životno ugrožavajuće unutarnje krvarenje je često slabo uočljivo. Međutim, do tako obilnog unutarnjeg krvarenja može doći u samo određene dijelove tijela kao što su prsište, abdomen, retroperitonealni prostor i meko tkivo zdjelice ili bedara (npr. uslijed prijeloma zdjelice ili femura).
Provjeravaju se puls i krvni tlak te se uočavaju znakovi šoka (npr. tahipneja, bljedilo, preznojavanje, promjene stanja svijesti, produljeno kapilarno punjenje). Kada je unutarnje krvarenje u ta područja obilno i životno ugrožavajuće, često je prisutna distenzija i bol u abdomenu, nestabilnost zdjelice ili nestabilnost i deformacija u području bedara.
Vanjsko krvarenje se kontrolira direktnim pritiskom na mjesto krvarenja. Potrebno je postaviti dva venska puta kanilama širokog lumena (npr. 14 G ili 16 G) te započeti infuziju 0.9 %-tne fiziološke otopine ili Ringerova laktata. Kod znakova šoka i hipovolemije daje se brzo 1 L infuzije (20 ml / kg za djecu). Treba razmotriti ranu primjenu krvnih pripravaka. Kontrola laktata i acido-baznog statusa (i izračun viška baza) može ukazati na ozbiljnost tkivne hipoperfuzije i šoka te pomoći u terapiji tekućinama. Razvijeni su protokoli za pacijente koji zahtijevaju velike volumene krvnih pripravaka (protokol za masivnu transfuziju), uključujući kontrolu koagulacije tromboelastometrijom ili rotacijskom tromboleastometrijom (tamo gdje je to moguće) te rana primjena traneksamične kiseline. Kod bolesnika kod kojih postoji snažna klinička sumnja na intraabdominalno krvarenje, može biti potrebna hitna laparotomija. Postavljanje intraaortalne balon-pumpe može pomoći u stabilizaciji pacijenta prije operacije. Bolesnici s masivnim intratorakalnim krvarenjem mogu zahtijevati hitnu torakotomiju i autotransfuziju krvi koja se drenira iz prsišta.
Neurološka procjena
Neurološka funkcija se ispituje kako bi se pronašli ispadi koji upućuju na ozljedu mozga ili kralježnične moždine. Glasgowska ljestvica procjene kome (GCS; vidi tablice Glasgowska ljestvica procjene kome * i Modificirana Glasgowska ljestvica procjene kome za dojenčad i djecu * ) i odgovor zjenica na svjetlo koriste se za procjenu razine svijesti i ozbiljnosti intrakranijalne ozljede.
Ispituje se gruba motorika i osjet svih ekstremiteta zbog utvrđivanja ozljede kralježnične moždine. Vratni dio kralježnice se palpira kako bi se utvrdila bolnost i deformacija te se stabilizira rigidnim ovratnikom dok se ne isključi ozljeda. Uz pažljivu manualnu stabilizaciju glave i vrata, bolesnik se okreće na bok, kako bi se mogao palpirati torakalni i lumbalni dio kralježnice, učiniti inspekcija leđa te digitorektalni pregled kojim se utvrđuje tonus (smanjeni tonus ukazuje na moguću ozljedu moždine), prisutnost krvi te palpira prostata (mobilna visoko položena prostata upućuje na uretralnu ili zdjeličnu ozljedu)
U SAD–u većina bolesnika dovezena kolima hitne pomoći je imobilizirana na dugoj, čvrstoj podlozi čime se olakšava transport i stabiliziraju mogući prijelomi kralježnice. Bolesnike treba skinuti s podloge što je prije moguće, jer je položaj vrlo neugodan i mogu se pojaviti dekubitusi već unutar nekoliko sati.
Glasgowska ljestvica procjene kome*
|
Područje
|
Odgovor
|
Bodovi
|
|
* Ukupan rezultat <8 obično se smatra komom.
|
|
Prilagođeno iz Teasdale G, Jennett B: Assessment of coma and impaired consciousness. A practical scale. Lancet Lancet 2:81–84;
|
|
Otvaranje očiju
|
Spontano
|
4
|
|
|
Na poziv
|
3
|
|
|
Otvaraju se kao odgovor na bolni podražaj na ekstremitetima ili prsnoj kosti
|
2
|
|
|
Ne otvara oči
|
1
|
|
Verbalni odgovor
|
Orijentiran
|
5
|
|
|
Dezorijentiran, ali bolesnik odgovara na pitanja
|
4
|
|
|
Neadekvatan odgovor na pitanja, neprikladne riječi
|
3
|
|
|
Nerazumljiv govor
|
2
|
|
|
Bez odgovora
|
1
|
|
Motorički odgovor
|
Izvršava naredbe
|
6
|
|
|
Lokalizira bol
|
5
|
|
|
Nesvrsishodni pokretni na bolni podražaj
|
4
|
|
|
Odgovara na bol s abnormalnom fleksijom (položaj dekortikacije)
|
3
|
|
|
Odgovara na bol s abnormalnom (rigidnom) ekstenzijom (položaj decerebracije)
|
2
|
|
|
Nema motoričkog odgovora
|
1
|
Modificirana Glasgowska ljestvica procjene kome za dojenčad i djecu
|
Područje
|
Dojenčad
|
Djeca
|
Bodovi*
|
|
* Rezultat ≤ 12 ukazuje na ozbiljne ozljede glave. Zbroj <8 ukazuje na potrebu za intubacijom i ventilacijom. Zbroj ≤6 ukazuje na potrebu nadziranja intrakranijalnog tlaka.
|
|
†Ako je bolesnik intubiran, nije pri svijesti ili još ne zna govoriti, najvažniji dio ove procjene čini motorički odgovor. Procjenjivanje se mora vršiti vrlo pažljivo.
|
|
Prilagođeno iz Davis RJ et al: Head and spinal cord injury. In Textbook of Pediatric Intensive Care, edited by MC Rogers. Baltimore, Williams & Wilkins, 1987; James H, Anas N, Perkin RM: Brain Insults in Infants and Children New York, Grune & Stratton, 1985; and Morray JP et al: Coma scale for use in brain-injured children. Critical Care MedicineCritical Care Medicine 12:1018, 1984.
|
|
Otvaranje očiju
|
Otvaraju se spontano
|
Otvaraju se spontano
|
4
|
|
|
Otvaraju se na verbalni podražaj
|
Otvaraju se na verbalni podražaj
|
3
|
|
|
Otvaraju se samo na bolni podražaj
|
Otvaraju se samo na bolni podražaj
|
2
|
|
|
Nema odgovora
|
Nema odgovora
|
1
|
|
Verbalni odgovor
|
Odgovarajuće guguće i blebeće
|
Orijentirani, primjereno
|
5
|
|
|
Razdražljiv plač
|
Zbunjen
|
4
|
|
|
Plač kao odgovor na bol
|
Neprimjerene riječi
|
3
|
|
|
Stenjanje kao odgovor na bol
|
Nerazumljive riječi ili nespecifični zvukovi
|
2
|
|
|
Nema odgovora
|
Nema odgovora
|
1
|
|
Motorički odgovor†
|
Pomiče se spontano i namjerno
|
Sluša naredbe
|
6
|
|
|
Povlači na dodir
|
Lokalizira bolni podražaj
|
5
|
|
|
Povlači na bolni podražaj
|
Povlači na bolni podražaj
|
4
|
|
|
Odgovara na bol s dekortikacijskim položajem (abnormalna fleksija)
|
Odgovara na bol s dekortikacijskim položajem (abnormalna fleksija)
|
3
|
|
|
Odgovara na bol s decerebracijskim položajem (abnormalna ekstenzija)
|
Odgovara na bol s decerebracijskim položajem (abnormalna ekstenzija)
|
2
|
|
|
Nema odgovora
|
Nema odgovora
|
1
|
Pacijenti s teškim traumatskim ozljedama mozga (GCS < 8) zahtijevaju endotrahealna intubaciju za zaštitu dišnih putova, slikovnu dijagnostiku mozga, neurokiruršku evaluaciju i terapiju kako bi se spriječile sekundarne ozljede mozga (npr. optimizacija krvnog tlaka i oksigenacije, profilaksa epileptičkih napadaja, liječenje povišenog intrakranijalnog tlaka, ponekad privremena hiperventilacije za pacijente sa znakovima hernijacije mozga).
Kompletan pregled vanjskih ozljeda
Pacijent se potpuno razodijeva (razrezivanjem odjeće), cijela površina tijela se pregledava kako ne bi promaknule određene skrivene ozljede. Pacijenta je potrebno utopliti (npr. s grijanim dekama i korištenjem toplih intravenskih tekućina) kako bi se spriječila hipotermija.
Sekundarno zbrinjavanje
Nakon što su utvrđene neposredne opasnosti po život i bolesnik je stabiliziran, vrši se detaljniji pregled i uzima se ciljana anamneza. Ako je moguće provesti samo kratkotrajan razgovor, “AMPLE” anamnezom se dobivaju osnovni podaci.
-
A llergies (alergije)
-
M edications (lijekovi)
-
P ast medical history (komorbiditeti)
-
L ast meal (vrijeme uzimanja posljednjeg obroka)
-
E vents of the injury (mehanizmi nastanka ozljede)
Nakon što se bolesnika u potpunosti svuče, slijedi pregled od glave do pete koji obuhvaća sve tjelesne otvore i podrobniji pregled područja koja su već pregledana prilikom inicijalnog pregleda. Sva meka tkiva se pregledavaju na promjene i oteknuća, sve kosti se opipavaju kako bi se utvrdila bol, a pregledava se i opseg pokreta zglobova (osim ako ne postoji jasan prijelom ili deformacija).
U teško ozlijeđenih i besvjesnih bolesnika obično se uvodi mokraćni kateter, ako nema znakova ozljede uretre (npr. krv na vanjskom ušću, ekhimoza međice). Intubirani, teško ozlijeđeni bolesnici često imaju postavljenu orogastričnu sondu.
Otvorene rane se prekrivaju sterilnim zavojem, no čišćenje i obrada se odgađaju do završetka obrade i liječenja težih ozljeda. Velike, klinički očite dislokacije s izraženom deformacijom ili neurovaskularnom ugroženošću se rješavaju odmah čim se isključe ili zbrinu ozljede koje neposredno ugrožavaju život.
Očite ili suspektne frakture se imobiliziraju udlagom te se čeka potpuna procjena teških ozljeda i slikovna dijagnostika. Klinički utvrđen nestabilan prijelom zdjelice se stabilizira povojima, komercijalnim uređajima za stabilizaciju kako bi se zatvorio zdjelični prostor i smanjilo krvarenje. Kod obilnog krvarenja može biti potrebna hitna angiografska embolizacija, kirurška fiksacija ili izravna kirurška kontrola.
U ozlijeđenih trudnica prioritet je stabilizacija majke, što je najbolji način da se osigura fetalna stabilnost. Imobilizacija u ležećem položaju vrlo brzo dovodi do pritiska na donju šuplju venu i opstrukcije povratka krvi te uzrokuje hipotenziju. U tom slučaju, potrebno je manualno pomaknuti trbuh na lijevu stranu ili cijelu dasku nagnuti na lijevo. Fetalni nadzor obavlja se u slučaju > 20 tjedana trudnoće i nastavlja se najmanje 4 do 6 sati. Kod trudnica s teškim traumatskim ozljedama ili znakovima komplikacija u trudnoći (npr. abnormalnosti fetalnih otkucaja, vaginalno krvarenje, kontrakcije) treba brzo konzultirati opstetričara. Rh0 (D) imunoglobulin se daju svim Rh-negativnih ženama uslijed i manje traume. Ako trudnica ima kardijalni arest, a mjere resuscitacije se ne mogu provesti, moguće je napraviti carski rez, ako je fetus > 24 tjedna (što odgovara visini fundusa maternice oko 4 cm iznad pupka).
Pretrage
Slikovne pretrage i laboratorijski testovi dopunjuju kliničku procjenu. Bolesnici s ubodnim ranama tipično imaju žarišne ozljede koje mogu ograničiti potrebne slikovne prikaze na očito ozlijeđeno područje. Tupa ozljeda, osobito ona kod koje je došlo i do značajne deceleracije (npr. pad, sudar vozila ili motorkotača) može zahvatiti bilo koji dio tijela pa slikovne pretrage obično trebaju obuhvatiti više dijelova tijela. Nekada se rutinski radio RTG ili CT vrata, prsnog koša i zdjelice kod većine pacijenata s tupom traumom. Međutim, većina traumatoloških centara sada radi slikovne dijagnostičke pretrage koje su indicirane s obzirom na mehanizam nastanka ozljede.
Slikovna dijagnostika cervikalne kralježnice se može odgoditi kod bolesnika koji nisu intoksicirani, nemaju žarišne neurološke ispade, ne javljaju bolnost u području cervikalne kralježnice ili druge ozljede koje odvlače pažnju (npr. prijelomi femura) kod budnih i kontaktibilnih pacijenata. Svim ostalim bolesnicima je potrebno učiniti slikovnu dijagnostiku cervikalne kralježnice, ako je moguće CT.
RTG prsnog koša može otkriti prekid kontinuiteta dišnih putova, ozljedu pluća i pneumotoraks, a može ukazati i na razdor torakalne aorte (npr. proširen medijastinum). Međutim, CT prsnog koša je osjetljiviji za intratorakalne ozljede te se preferira. Danas je uobičajena dijagnostička tehnika dostupna uz krevet bolesnika E-FAST (prošireni ciljani ultrazvučni pregled kod traumatiziranih bolesnika), posebno korisna ako su pacijenti nestabilni. Mogu se identificirati pneumotoraks, hematotoraks i hematoperikard.
CT prsnog koša, trbuha, zdjelice, kralježnice, glave ili kombinacije, često se koristi za pacijente koji zahtijevaju dijagnostiku nakon teške multiple tupe traume.
Najvažnije je otkriti intraabdominalne ozljede. Nekada se za dijagnosticiranje intraperitonealnog krvarenja radila dijagnostička peritonealna lavaža. Kod DPL-a postavlja se peritonealni dijalizni kateter u peritonealnu šupljinu kroz stijenku abdomena. Ako se aspirira > 10 ml krvi, indicirana je hitna laparotomija. Ako se krv ne aspirira, infundira se te potom iscijedi kroz kateter 1 L 0,9% fiziološke otopine, a analiza vraćene tekućine koristi se za vođenje daljnjeg postupanja. Međutim, u svim, osim u ustanovama s ograničenim resursima, DPL je uglavnom zamijenjen ultrazvukom (E-FAST), posebno za nestabilne bolesnike koji je osjetljiv na značajne intraperitonealne volumene krvi te potrebu za hitnom laparotomijom. Ako su pacijenti stabilni, poželjna dijagnostička metoda je CT. Vrlo je precizan, omogućuje snimanje retroperitonealnih struktura i kostiju, a prikazuje volumen i ponekad porijeklo krvarenja.
Ako se sumnja na frakturu zdjelice, treba se napraviti CT zdjelice koji je mnogo točniji od nativnog RTG-a.
CT glave se obično obavlja kod bolesnika s promijenjenim stanjem svijesti, onih sa žarišnim neurološkim ispadima ili onih koji su doživjeli gubitak svijesti. Neki dokazi pokazuju da CT nije nužan kod pacijenata s kratkotrajnim gubitkom svijesti (tj. <5 sekundi) ili kod amnezije ili dezorijentiranosti, ali koji su pri svijesti s GCS 15 tijekom ispitivanja. Kod pacijenata s perzistirajućim glavoboljama, povraćanjem, amnezijom, epileptičkim napadajima, starijih od 60 godina, kod intoksiciranih alkoholom, lijekovima ili onih na antikoagulantnoj ili antitrombocitnoj terapiji, slikovna dijagnostika se radi puno liberalnije. Razvijene su smjernice kako bi se olakšalo odlučivanje o tome koji bolesnik treba CT glave(1). Te smjernice treba koristiti kao pomoć, ali nisu zamjena kliničkoj odluci.
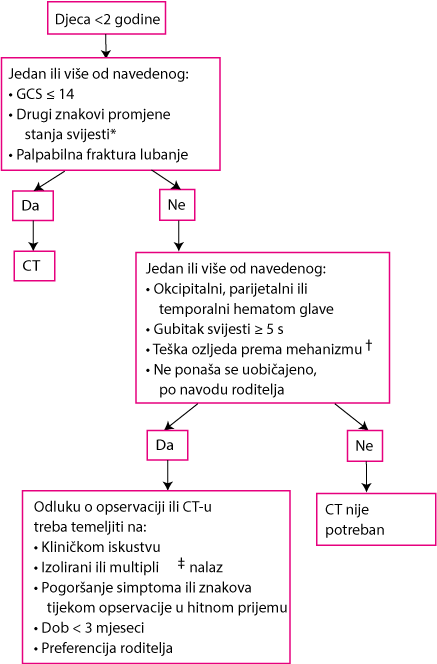
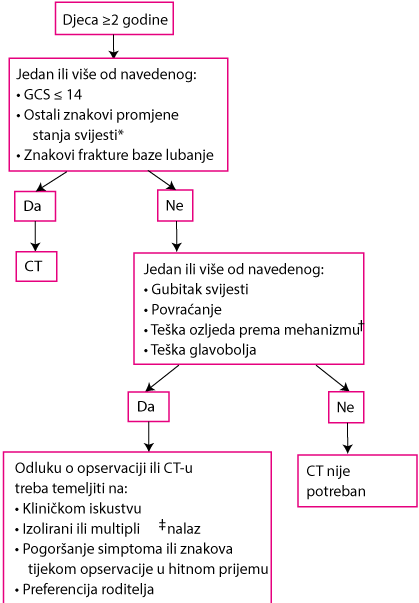
Za djecu s ozljedama glave, Pediatric Emergency Care Applied Research Network (PECARN) je razvio algoritam koji može pomoći pri ograničavanju izlaganja zračenju kod CT-a glave (vidi sliku). Djecu kod koje bi se inače učinio CT, klinički se promatra i prati.
Procjena djece <2 god s ozljedom glave
|
* Uključiti agitaciju, somnolenciju, ponavljajuće ispitivanje i spor odgovor na verbalnu komunikaciju.
|
|
†Uključiti sudar motornih vozila koji uključuje izbacivanje bolesnika, smrt drugog putnika ili prevrtanja vozila; Sudar motornog vozila s pješakom ili biciklistom bez kacige; pad od > 0,9 metara za djecu < 2 god; udarac u glavu.
|
|
‡Ostali nalazi ne ukazuju na traumatsku ozljedu mozga, kao što je samo gubitak svijesti, glavobolja, povraćanje i određeni hematomi na glavi kod djece > 3 mjeseca.
|
|
ED = hitna služba; GCS = Glasgowska ljestvica procjene kome; LOC = gubitak svijesti.
|
|
Prilagođeno iz Kupperman N, Holmes JF, Dayton PS, et al for the Pediatric Emergency Care Applied Research Network: Identification of children at very low risk of clinically-important brain injuries after head trauma: A prospective cohort study. Lancet 374: 1160-1170, 2009.
|
|
Procjena djece ≥ 2 god s ozljedom glave
|
* Uključiti agitaciju, somnolenciju, ponavljajuće ispitivanje i spor odgovor na verbalnu komunikaciju.
|
|
†Uključiti sudar motornih vozila koji uključuje izbacivanje bolesnika, smrt drugog putnika ili prevrtanje vozila; sudar motornog vozila s pješakom ili biciklistom bez kacige; pad > 1,5 m za djecu ≥ 2 god; udarac u glavu od strane objekta.
|
|
‡Ostali nalazi ne ukazuju na traumatsku ozljedu mozga, kao što je samo gubitak svijesti, glavobolja, povraćanje i određeni hematomi na glavi kod djece > 3 mjeseca.
|
|
ED = hitna služba; GCS = Glasgowska ljestvica procjene kome; LOC = gubitak svijesti.
|
|
Prilagođeno iz Kupperman N, Holmes JF, Dayton PS, et al for the Pediatric Emergency Care Applied Research Network: Identification of children at very low risk of clinically-important brain injuries after head trauma: A prospective cohort study. Lancet 374: 1160-1170, 2009.
|
|
Ozlijede aorte treba uzeti u obzir u bolesnika s teškim deceleracijskim ozljedama prsnog koša ili znakova koji bi mogli upućivati na navedenu dijagnozu (primjerice, odsutnost pulsa ili asimetrična mjerenja krvnog tlaka, ishemiju perifernih tkiva, znakove na RTG-u koji upućuju na dijagnozu). Ti pacijenti mogu zahtijevati CT angiografiju ili druge dijagnostičke slikovne metode. ( vidi: Traumatska ruptura (disrupcija) aorte). Kratkodjelujući beta-blokatori mogu se koristiti za kontrolu brzine otkucaja srca i krvnog tlaka u bolesnika s traumatskom ozljedom aorte.
Svim pacijentima za koje se sumnja da imaju značajnu tupu ozljedu prsnog koša, treba postaviti srčani monitor i snimiti EKG za otkrivanje oštećenja miokarda i aritmija. Onima s promjenama u EKG– u obično se određuju pokazatelji ozljede miokarda u krvi (srčani enzimi), a ponekad se radi i ultrazvučni pregled srca.
Kod bolesnika s traumom glave i vrata treba se posumnjati na vaskularne ozljede karotidnih i vertebralnih krvnih žila, osobito kod onih s jednostranim neurološkim ispadima, znakom sigurnosnog pojasa na vratu (linearna ekhimoza zbog ramenog remena) ili predisponirajućih ozljeda (npr. prijelom C1, C2 ili C3, ostale frakture cervikalne kralježnica sa subluksacijom, vješanje). Takvi bolesnici obično trebaju CT angiografiju.
Nativne RTG snimke se rade kod sumnje na frakture i dislokacije. U slučaju posebnih indikacija rade se i druge dijagnostičke slikovne metode (npr. angiografija za dijagnosticiranje, a ponekad za embolizaciju ozlijeđene krvne žile, CT za bolji prikaz prijeloma kralježnice, zdjelice i složenih prijeloma zglobova).
Laboratorijski testovi koji mogu biti korisni uključuju:
-
Ponavljajuće mjerenje razine hemoglobina radi procjene krvarenja
-
Acido-bazni status radi određivanja parcijalnog tlaka kisika, ugljičnog dioksida i deficita baza
-
Urin zbog krvarenja
-
Kompletna krvna slika zbog određivanja bazalnih vrijednosti i praćenja krvarenja
-
Glukoza zbog procjene hipoglikemije
-
Krvna grupa i križna proba zbog moguće transfuzije krvi
-
Koagulogram
Pokazatelji perfuzije (serumski laktati, deficit baza, centralna venska saturacija kod bolesnika s kateteriziranom centralnom venom) indicirani su kako bi se uočili rani znakovi ili znakovi neadekvatno liječenog šoka. Druge pretrage koje se rutinski naručuju (npr. elektroliti i drugo, parametri koagulacije) nemaju veliku važnost osim kada anamnestički podatci ne sugeriraju potrebu vađenja.
Često se radi toksikološki probir (npr. na alkohol u krvi, prisutnost droge u mokraći). Nalazi ovih testova rijetko utječu na neposredni postupak, ali mogu pomoći pri utvrđivanju prisutnosti tvari koje su mogle uzrokovati ozljeđivanje, što omogućuje izvođenje mjera za sprječavanje kasnijeg ozljeđivanja.
Kod trudnica se mogu mjeriti D-dimeri, fibrinogen i raspadni produkti fibrina. Rezultati testova mogu odstupati od referentnih vrijednosti u pacijentica s abrupcijom posteljice, ali ti testovi nisu niti osjetljivi, niti specifični i ne mogu definitivno potvrditi ili isključiti dijagnozu.
Literatura
-
Bouida W, Marghli S, Souissi S, et alBouida W, Marghli S, Souissi S, et al: Prediction value of the Canadian CT head rule and the New Orleans criteria for positive head CT scan and acute neurosurgical procedures in minor head trauma: A multicenter external validation study. Ann Emerg Med 61(5): 521-527, 2013.
Više informacija
-
American College of Surgeons' Statement on Trauma Center Designation Based Upon System NeedAmerican College of Surgeons' Statement on Trauma Center Designation Based Upon System Need
-
Pediatric Emergency Care Applied Research Network (PECARN)Pediatric Emergency Care Applied Research Network (PECARN)