Urednica sekcije: prof. prim. dr. sc. Marija Tonkić, dr. med.
Prijevod: prof. prim. dr. sc. Marija Tonkić, dr. med.
CITOMEGALOVIRUS
MIKROBIOLOGIJA
CMV je herpesvirus s dvolančanom DNK koji dovodi do povećanja zaraženih stanica pa one postaju 2–4 puta veće od okolnih stanica. Ove povećane stanice sadrže ekscentrično smještenu intranuklearnu inkluziju okruženu bistrim haloom što se opisuje kao “sovino oko”.
EPIDEMIOLOGIJA
CMV bolest se javlja diljem svijeta. U mnogim regijama velika većina odraslih osoba je seropozitivna, kao i ~50% odraslih u SAD-u i Kanadi. Česte su perinatalne infekcije te one koje se javljaju u ranom djetinjstvu. U SAD-u je virusom zaraženo ~1% novorođenčadi.
· Virus se može širiti preko majčinog mlijeka, sline, stolice i urina.
· Prijenos zahtijeva ponovljeni ili produljeni, a ne slučajni kontakt. Spolni način prijenosa je čest među adolescentima i odraslima, a CMV je identificiran u sjemenu i cervikalnim sekretima.
· Latentna CMV infekcija traje čitav život, osim ako ne dođe do reaktivacije izazvane oslabljenim imunološkim odgovorom koji je posredovan stanicama (npr. u primatelja transplantata ili bolesnika inficiranih HIV-om).
PATOGENEZA
Primarna CMV infekcija je povezana sa snažnim odgovorom T limfocita a među atipičnim limfocitima prevladavaju aktivirane CD8+ T stanice.
· Latentna infekcija se javlja u više tipova stanica i u različitim organima. Reaktivaciju CMV infekcije potiče kronična antigena stimulacija pri imunosupresiji (npr. u slučaju transplantacije) i kada se primjenjuju određena imunosupresivna sredstva (npr. antitimocitni globulin).
· CMV bolest povećava rizik od infekcije oportunističkim patogenima zbog slabljenja odgovora T limfocita.
KLINIČKA SLIKA
CMV infekcija se najčešće javlja u obliku mononukleoze u imunokompetentnih bolesnika, ali bolest može biti teža u imunokompromitiranih bolesnika (uključujući novorođenčad).
Konatalna CMV infekcija
CMV infekcija se javlja u ~5% zaraženih fetusa kada trudnica ima primarnu CMV infekciju.
· U 60–80% slučajeva prisutne su petehije, hepatosplenomegalija i žutica. Manje često se javlja mikrocefalija sa ili bez cerebralne kalcifikacije, intrauterine zastoj u rastu, prijevremeni porođaj i korioretinitis.
· Laboratorijski nalazi uključuju povišene vrijednosti jetrenih enzima, trombocitopeniju, hiperbilirubinemiju, hemolizu i povećanu razinu proteina u likvoru.
· Stopa smrtnosti je 20–30% među dojenčadi s teškom bolesti. Preživjeli imaju intelektualne ili slušne poteškoće.
Perinatalna CMV infekcija
Perinatalna infekcija CMV-om stječe se dojenjem ili kontaktom s inficiranim majčinim sekretima (npr. u porođajnom kanalu). Iako je većina bolesnika bez simptoma, može doći do razvoja bolesti slične konatalnoj, ali manje teškoj, CMV infekciji.
CMV mononukleoza
Znakovi i simptomi traju 2–6 tjedana i uključuju visoku temperaturu, izražen umor i slabost, mialgije, glavobolju i splenomegaliju. Za razliku od EBV infekcije, u CMV infekciji su rijetki eksudativni faringitis i cervikalna limfadenopatija.
· Laboratorijski nalazi uključuju relativnu limfocitozu s >10% atipičnih limfocita, povećanje transaminaza i imunološke abnormalnosti (npr. prisutnost krioglobulina, reumatoidnog faktora ili hladnih aglutinina).
· Razdoblje inkubacije kreće se od 20 do 60 dana.
· Oporavak je općenito potpun, ali postvirusna astenija može trajati mjesecima.
CMV infekcije u imunokompromitiranih bolesnika
CMV je najčešći virusni patogen koji dovodi do komplikacije transplantacije organa, s najvećim rizikom od infekcije u razdoblju od 1–4 mjeseca nakon transplantacije. Bolesnici inficirani HIV-om, s brojem CD4+ T stanica < 50–100/μL također su u opasnosti za razvoj teške CMV bolesti.
· Tešku kliničku slika s velikim brojem prisutnih virusnih čestica će vjerojatnije izazvati primarna CMV infekcija (uključujući reinfekciju s novim sojem porijeklom od donora) nego reaktivacija virusa.
– Reaktivacija je česta, ali je klinički manje važna.
– Postoji veliki rizik za transplantirani organ. Npr. CMV pneumonitis ima tendenciju da se javlja nakon transplantacije pluća.
– Rizik za nastanak teške bolesti se smanjuje korištenjem antivirusne profilakse ili prevencijskom terapijom.
· Bolesnici najprije imaju prolongiranu vrućicu, slabost, anoreksiju, umor, noćno znojenje i artralgije ili mialgije, ali u konačnici mogu imati zahvaćanje više organa.
– Zahvaćanje dišnog sustava očituje se tahipnejom, hipoksijom, neproduktivnim kašljem a rentgenska snimka prsnog koša pokazuje radiografi bilateralne intersticijske ili retikulonodularne infiltrate.
– Zahvaćanje probavnog sustva često uključuje hepatitis i nastanak ulkusa. U osoba kojima je transplantiran organ, najčešće se javlja kolitis.
– CMV encefalitis, naročito u bolesnika inficiranih HIV-om, može se pojaviti kao progresivna demencija ili ventrikuloencefalitis, dezorijentiranost i letargija.
– CMV retinitis je važan uzrok sljepoće u bolesnika s uznapredovalim AIDS-om.
DIJAGNOZA
Dijagnoza se postavlja izolacijom CMV ili detekcijom njegovih antigena ili DNK u odgovarajućim kliničkim uzorcima u kombinaciji s odgovarajućim kliničkim sindromom. Metode kao što su testovi imunofluorescencije za CMV antigene (pp65), PCR, kultura virusa i serologija korisne su za detekciju virusa.
LIJEČENJE CITOMEGALOVIRUSNE INFEKCIJE
· Kada je to moguće, organe seronegativnih donora treba koristiti za seronegativne primatelje transplantata.
· Ganciklovir (5 mg/kg IV kroz 14–21 dan nakon čega slijedi 5 mg/kg IV qd) ili valganciklovir (peroralni predlijek ganciklovira; 900 mg PO kroz 14–21 dan, a zatim 900 mg PO qd) dovodi do kliničkog odgovora u 70–90% bolesnika s HIV-om koji imaju CMV retinitis ili kolitis.
– U teškim infekcijama ganciklovir se često kombinira s CMV imunim globulinom.
– Neutropenija je nuspojava pri liječenju ganciklovirom koja može zahtijevati primjenu čimbenika koji stimuliraju kolonije.
– Visikorizičnim primateljima transplantata (onima koji su seropozitivni prije transplantacije ili im je kultura virusa pozitivna nakon transplantacije), može se dati profilaksa ili supresijska terapija.
– Otpornost na ganciklovir je uobičajena u bolesnika liječenih >3 mjeseca i obično se odnosi na mutacije u genu CMV UL97.
– Za CMV retinitis može se davati ganciklovir u obliku peleta s polaganim oslobađanjem smještenim u oko, ali ovaj postupak ne osigurava tretman za drugo oko ili u slučaju sistemske bolesti.
· Foskarnet (180 mg/kg qd podijeljen u 2 ili 3 doze tijekom 2 tjedna, a zatim 90–120 mg/kg IV qd) inhibira CMV DNK polimerazu i djeluje protiv većine izolata CMV otpornih na ganciklovir. Primarne nuspojave uključuju poremećaje elektrolita i disfunkciju bubrega.
· Cidofovir (5 mg/kg IV tjedno tijekom 2 tjedna, a zatim 3–5 mg/kg IV svaka 2 tjedna) je analog nukleotida koji je također učinkovit protiv CMV otpornih na ganciklovir. Međutim, može prouzročiti tešku nefrotoksičnost zbog oštećenja stanica proksimalnih tubula. Ovaj se štetni učinak ublažava primjenom fiziološke otopine zbog hidracije i davanjem probenecida.
· Imuni ili hiperimmuni CMV globulin može smanjiti rizik od CMV bolesti kod seronegativnih primatelja transplantata bubrega i spriječiti nastanak kongenitalne CMV infekcije kod dojenčadi koju su rodile žene s primarnom CMV infekcijom dok su bile trudne.
EPSTEIN-BARROV VIRUS
EPIDEMIOLOGIJA
EBV je DNK virus iz obitelji Herpesviridae koji inficira >90% osoba do odrasle dobi.
· Infektivna mononukleoza (IM) je bolest mladih i češća je u područjima s boljim higijenskim standardima. Infekcija se javlja u mlađoj dobi u područjima s manjkavim higijenom.
· EBV se širi kontaktom s oralnim sekretima (npr. prijenosom slinom tijekom ljubljenja) i prisutan je u orofaringealnim sekretima >90% asimptomatskih seropozitivnih osoba.
PATOGENEZA
Prije nastupa viremije, EBV inficira epitel orofarinksa i žlijezde slinovnice, kao i B stanice u tonzilarnim kriptama.
· B stanice podliježu poliklonskoj aktivaciji, a memorijske B stanice tvore rezervoar za EBV. Proliferiraju reaktivne T stanice, tako da je tijekom akutne infekcije, do 40% CD8+ T stanica usmjereno protiv EBV antigena.
· U kontroli infekcije je stanična imunost važnija od humoralnog imuniteta. Ako je imunitet posredovan T stanicama oslabljen, EBV-om zaražene B stanice mogu proliferirati što je korak prema neoplastičnoj transformaciji.
KLINIČKA SLIKA
Priroda EBV bolesti ovisi o dobi i imunološkom statusu bolesnika: mala djeca obično razvijaju asimptomatske infekcije ili blagi faringitis, adolescenti i odrasli razviju sindrom IM, a imunokompromitirani bolesnici mogu razviti limfoproliferativnu bolest.
· Kada se javi IM, umor, slabost i mialgija mogu trajati 1–2 tjedna prije pojave groznice, eksudativnog faringitisa i limfadenopatije s mekanim, simetričnim i pokretnim čvorovima. Splenomegalija je više prisutna u drugom ili trećem tjednu.
– Razdoblje inkubacije je ~4–6 tjedana.
– Većina bolesnika liječenih ampicilinom razvija osip koji ne predstavlja istinsku alergiju na penicilin.
– Bolest traje 2–4 tjedna, ali ~10% bolesnika ima umor koji traje ≥6 mjeseci. EBV, međutim, nije uzrok sindroma kroničnog umora.
– Limfocitoza se javlja u drugom ili trećem tjednu, s >10% atipičnih limfocita (povećane stanice s obilnim citoplazmom i vakuolama). Često je poremećena funkcija jetre.
– Komplikacije uključuju bolest SŽS-a (npr. meningitis, encefalitis), Coombs–pozitivnu autoimunu hemolitičku anemiju, rupturu slezene i opstrukciju gornjih dišnih putova zbog hipertrofije limfoidnog tkiva.
· Limfoproliferativna bolest, tj. infiltracija limfnih čvorova i multiplih organa zbog proliferacije B stanica inficiranih EBV-om, javlja se u bolesnika s oslabljenom staničnom imunosti (npr. s AIDS-om, onih s teškom kombiniranom imunodeficijencijom i onih koji primaju imunosupresivne lijekove). Pacijenti razviju groznicu i limfadenopatiju ili gastrointestinalne simptome.
· Oralna vlasasta leukoplakija je rana manifestacija infekcije HIV-om u odraslih osoba a javlja se kao izdignuta, bijela, valovita, lezija na jeziku koja sadrži DNK EBV.
· S EBV povezani zloćudni tumori uključuju Burkittov limfom (~90% slučajeva u Africi i ~15% slučajeva u SAD-u), anaplastični nazofaringealni karcinom u južnoj Kini, karcinom želuca (s ~9% ovih tumora pozitivnih na EBV), Hodgkinovu bolest (naročito tip miješanih stanica) i limfom SŽS-a (osobito povezan s HIV-om).
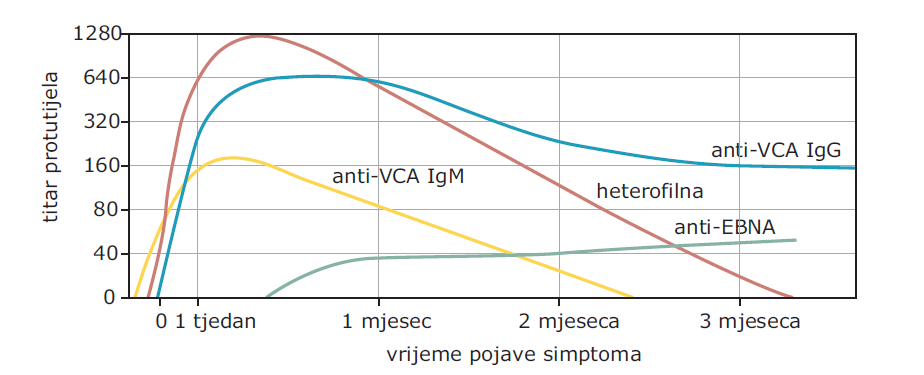
SLIKA 100-1 Obrazac nalaza seroloških testova za Epstein-Barrov virus (EBV) tijekom akutne infekcije. EBNA = Epstein-Barrov nuklearni antigen; VCA = virusni kapsidni antigen. (Iz JI Cohen, u NS Young i sur. [ur.]: Clinical Hematology. Philadelphia, Mosby, 2006.)
DIJAGNOZA
Serološko testiranje je glavna metoda za postavljanje dijagnoze. PCR analiza može biti korisna u praćenju razine DNK EBV u krvi bolesnika s limfoproliferativnom bolešću.
· Heterofilna antitijela (Sl. 100-1) su temelj za najbrže testove kojima se ispituju sposobnost seruma da aglutinira eritrocite ovce, konja ili krave nakon adsorpcije sa stanicama bubrega zamorca.
– Protutijela mogu trajati i do jedne godine nakon infekcije.
– Monospot test za heterofilna protutijela je ~75% osjetljiv i ~90% specifičan u usporedbi sa specifičnim serološkim testovima na EBV.
– Bolesnici < 5 godina i stariji bolesnici obično ne razvijaju heterofilna antitijela.
· Dokazivanje specifičnih protutijela na EBV može se koristiti i u heterofilno negativnih bolesnika kao i u onih s atipičnom bolešću. Protutijela na virusni kapsidni antigen se pojavljuju u >90% slučajeva, s povišenim IgM titrom prisutnim samo u prva 2–3 mjeseca bolesti.
· Protutijela na nuklearni antigen Epstein-Barrova virusa se ne otkrivaju sve do 3–6 tjedana nakon pojave simptoma, a potom ostaju prisutna doživotno.
LIJEČENJE INFEKCIJE KOJE UZROKUJE EPSTEIN-BARROV VIRUS
· IM se liječi potpornim mjerama, uključujući odmor i analgeziju.
– Tijekom prvog mjeseca bolesti treba izbjegavati pretjeranu tjelesnu aktivnost kako bi se smanjila mogućnost rupture slezene, što zahtijeva splenektomiju.
– Glukokortikoidi mogu biti indicirani za neke komplikacije IM. Primjerice, mogu se dati da spriječe opstrukciju dišnih putova ili u slučaju autoimune hemolitičke anemije, hemofagocitne limfohistiocitoze ili teške trombocitopenije.
– Antivirusna terapija (npr. aciklovir) općenito nije učinkovita u slučaju IM, ali je učinkovita za oralnu vlasastu leukoplakiju.
· Liječenje posttransplantacijskog EBV limfoproliferativnog sindroma općenito je usmjereno ka redukciji imunosupresije, iako su s različitim uspjehom korišteni i drugi načini liječenja, npr. interferonom α, protutijelima za CD20 (rituksimab) i infuzije limfocita donora.
Opširnije vidi u Baden LR, Dolin R: Antiviral Chemotherapy, Excluding Antiretroviral Drugs, Pogl. 215e; Cohen JI: Epstein-Barr Virus Infections, Including Infectious Mononucleosis, Pogl. 218, str. 1186; i Kotton CN, Hirsch MS: Cytomegalovirus and Human Herpesvirus Types 6, 7, and 8, Pogl. 219, str. 1190, u HPIM-19.