Urednik sekcije: Željko Ivančević, dr. med.
Prijevod: Željko Ivančević, dr. med.
Hitna stanja u onkoloških bolesnika mogu se svrstati u tri skupine: učinci tumorskog rasta (ekspanzije), metabolički ili hormonski učinci izazvani tumorskim proizvodima i terapijske komplikacijes.
STRUKTURNA/OPSTRUKTIVNA ONKOLOŠKA HITNA STANJA
Najčešći problemi su: sindrom gornje šuplje vene; perikardni izljev/tamponada, kompresija na kralježničnu moždinu; konvulzije (Pogl. 181) i/ili povišen intrakranijski tlak; te opstrukcija crijeva, urinarnog ili bilijarnog trakta. Posljednja tri stanja opisana su u Pogl. 331 u HPIM-19.
SINDROM GORNJE ŠUPLJE VENE
Opstrukcija gornje šuplje vene smanjuje povrat venske krvi iz glave, vrata i gornjih udova. Oko 85% slučajeva posljedica je raka pluća; isto tako, uzrok može biti limfom i tromboza centralnog venskog katetera. Bolesnici često imaju otok lica, zaduhu i kašalj. U teškim slučajevima medijastinalna tvorba može izazvati opstrukciju traheje. Pri fizikalnom pregledu uočavaju se proširene vratne vene i pojačane kolateralne vene na prednjem zidu prsnog koša. RTG toraksa pokazuje proširenje gornjeg medijastinuma; 25% bolesnika ima desnostrani pleuralni izljev.
LIJEČENJE SINDROM GORNJE ŠUPLJE VENE
Radioterapija (RT) je terapija izbora za nemikrocelularni rak pluća; primjena kemoterapije uz radioterapiju učinkovita je kod mikrocelularnog raka pluća i limfoma. Simptomi se ponovno vraćaju u 10–30% slučajeva, a mogu se ublažiti postavljanjem venskog stenta. U slučaju kad je začepljenje centralnog venskog katetera ugruškom uzrok ovom sindromu, kateter treba odstraniti i primijeniti antikoagulantnu terapiju.
PERIKARDNI IZLJEV/TAMPONADA
Nakupljanje tekućine u perikardu remeti punjenje srca i smanjuje minutni volumen. Najčešće se viđa u pacijenata s rakom pluća ili dojke, leukemijama ili limfomima, a tamponada perikarda može biti kasna komplikacija radioterapije medijastinuma (konstriktivni perikarditis). Uobičajeni simptomi su: zaduha, kašalj, bol u prsima, ortopneja i slabost. Učestali fizikalni nalazi su: pleuralni izljev, sinusna tahikardija, distenzija jugularnih vena, hepatomegalija i cijanoza. Paradoksalni puls, tiši srčani tonovi, pulsus alternans i pleuralno trenje rjeđe prate maligne nego nemaligne bolesti perikarda. Ehokardiografija ima dijagnostičku vrijednost; perikardiocenteza može otkriti serozni ili krvavi eksudat, a citološki se obično dokažu maligne stanice.
LIJEČENJE PERIKARDNI IZLJEV/TAMPONADA
Drenaža tekućine iz perikardne vreće može spasiti život dok se ne izvrši konačni kirurški zahvat (ljuštenje perikarda ili otvaranje “prozora” na perikardu.
PRITISAK NA KRALJEŽNIČNU MOŽDINU
Primarni tumori kralježnične moždine su rijetki, a pritisak na moždinu najčešće uzrokuju epiduralne presadnice iz tijela kralježaka zahvaćenih tumorom, osobito presadnice primarnih tumora prostate, pluća, dojke, limfoma i mijeloma. Bolesnici se tuže na bol u leđima koja se pogoršava dok leže, te na lokalnu osjetljivost na dodir. Može doći do gubitka kontrole crijeva i mokraćnog mjehura. Pri fizikalnom pregledu bolesnici imaju gubitak osjeta ispod horizontalne linije na trupu, nazvan osjetilna razina, koja se redovito nalazi jedan ili dva kralješka ispod mjesta pritiska. Često se zapažaju slabost i spasticitet nogu te hiperaktivnost refleksa s ispravljenim i lepezasto raširenim palcima pri izvođenju testa po Babinskom. RTG kralježnice može otkriti eroziju izdanaka (znak sovina žmirkanja), lizu ili sklerotične lezije tijela kralješka i urušeni kralježak. Samo urušavanje nije pouzdan pokazatelj tumora; to je obično manifestacija jedne češće bolesti, osteoporoze. MR može prikazati moždinu u čitavoj njenoj dužini i odrediti opseg tumorskog zahvaćanja.
LIJEČENJE PRITISAK NA KRALJEŽNIČNU MOŽDINU (Sl. 25-1)
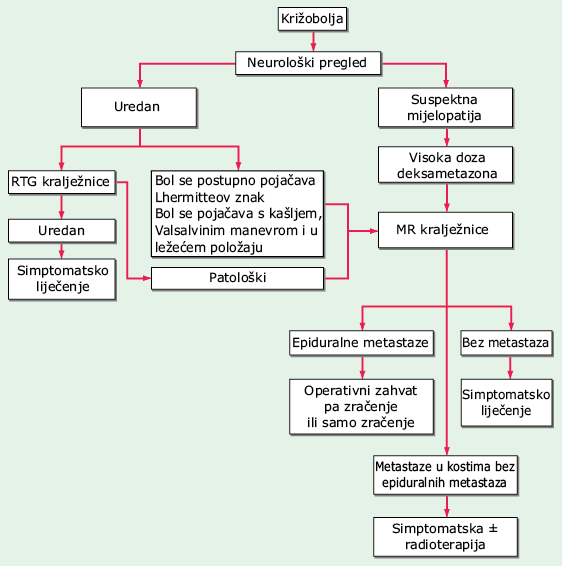
SLIKA 25-1 Obrada, liječenje i zbrinjavanje onkoloških bolesnika s bolovima u leđima.
Radioterapija plus deksametazon u dozi od 4 mg IV ili PO svaka 4 h uspješno otklanja i ublažava simptome u oko 75% bolesnika koji su u vrijeme postavljanja dijagnoze pokretni. Kirurškim se zahvatom postiže veća stopa oporavka ali operacija može biti opsežna (resekcija tijela kralješka sa stabilizacijom kralježnice). Samo 10% bolesnika u kojih je tumor izazvao paraplegiju ima priliku ponovno postati pokretnima.
HITNI PARANEOPLASTIČKI SINDROMI
Većina paraneoplastičkih sindroma počinje podmuklo (Pogl. 76). Hiperkalcijemija, sindrom neprimjerenog lučenja antidiuretskog hormona (SIADH) i insuficijencija nadbubrežne žlijezde mogu predstavljati hitna stanja.
HIPERKALCIJEMIJA
Najčešći paraneoplastički sindrom, javlja se u oko 10% onkoloških bolesnika, osobito u onih s rakom pluća, dojke, glave i vrata, bubrega i mijelomom. Resorpcija kosti posredovana proteinom srodnim parathormonu predstavlja najčešći mehanizam; interleukin 1 (IL-1), IL-6, faktor tumorske nekroze (TNF) i faktor-βtransformacije rasta mogu djelovati lokalno u kosti zahvaćenoj tumorom. Bolesnici se obično tuže na nespecifične simptome: umor, anoreksiju, opstipaciju i slabost. Hipoalbuminemija u sklopu maligniteta može izazvati pogoršanje simptoma pri bilo kojoj razini serumskog kalcija jer će se manje kalcija vezati za proteine, a više će ga biti slobodno.
LIJEČENJE HIPERKALCIJEMIJA
Hidracija fiziološkom otopinom, antiresorpcijska sredstva (npr. pamidronat, 60-90 mg IV kroz 4 h, ili zoledronat, 4–8 mg IV) i glukokortikoidi obično značajno snize razinu kalcija unutar 1–3 dana. Terapijski učinci obično traju nekoliko tjedana. Isto tako, važno je liječiti i osnovnu malignu bolest.
SIADH
Potaknut djelovanjem arginin vazopresina kojeg proizvode neki tumori (osobito mikrocelularni karcinom pluća), SIADH se očituje hiponatrijemijom, neprimjereno koncentriranim urinom i pojačanim izlučivanjem natrija mokraćom, a bez iscrpljenja volumena. Većina bolesnika sa SIADH-om nema simptoma. Kada Na u serumu padne na <115 meq/L pacijenti se mogu tužiti na anoreksiju, depresiju, letargiju, iritabilnost, smetenost, slabost i promjene osobnosti.
LIJEČENJE SIADH
Blagi oblici se kontroliraju ograničenjem unosa vode. Demeklociklin (150–300 mg PO 3× ili 4×/dan) inhibira učinke vazopresina na bubrežne tubule, ali počinje djelovati tek za 1 tjedan (spori početak djelovanja). Konivaptan se može dati PO (20–120 mg bid) ili IV (10–40 mg); može se primijeniti agonist vazopresina tolvaptan (15 mg PO dnevno). Isto tako, važno je liječiti osnovnu malignu bolest. Ako bolesnik ima promijenjeno duševno stanje i razinu natrija <115 meq/L, poboljšanje se brzo može postići infuzijom normalne fiziološke otopine i furosemida da se poveća klirens slobodne vode. Brzina korekcije ne smije prijeći 0.5–1 meq/L na sat. Brža promjena može izazvati tzv. pomak tekućine koji vodi do oštećenja mozga.
INSUFICIJENCIJA NADBUBREŽNIH ŽLIJEZDA
Dva najčešća uzroka su tumorska infiltracija i razaranje nadbubrežnih žlijezda izazvano krvarenjem. Osim toga, protutijela koja inhibiraju immunološki kontrolni mehamizam, ipilimumab, nivolumab i pembrolizumab mogu izazvati autoimuni hipofizitis koji dovodi do insuficijencije nadbubrežnih žlijezda. Simptomi kao što su mučnina, povraćanje, anoreksija i ortostatska hipotenzija mogu se pripisati napredovanju raka ili nuspojavama liječenja. Određena terapija (npr. ketokonazol, aminoglutetimid) može izravno ometati sintezu steroida u nadbubregu.
LIJEČENJE INSUFICIJENCIJA NADBUBREŽNIH ŽLIJEZDA
U hitnim se stanjima daje 100 mg hidrokortizona IV odjednom, a zatim u trajnoj infuziji 10 mg/h. U stresnim, ali ne hitnim stanjima, daje se početna doza od 100–200 mg/d hidrokortizona PO, a zatim se doza postupno snižava do doze održavanja od 15–37,5 mg/d. U slučaju hiperkalijemije može biti potreban fludrokortizon (0,1 mg/d).
TERAPIJSKE KOMPLIKACIJE
Komplikacije izazvane liječenjem mogu se javiti akutno ili iskrsnuti mnogo godina nakon terapije. Toksičnost može biti posljedica djelovanja tada primijenjenih citostatika u liječenju raka ili rezultat odgovora raka na terapiju (npr. zaostajanje perforacije šupljog unutarnjeg organa ili izazivanje metaboličkih komplikacija poput sindroma tumorske lize). Nekoliko terapijskih komplikacija spada u hitna stanja. Vrućica, neutropenija i sindrom tumorske lize opisani su u ovom poglavlju; ostale su opisane u Pogl. 331 u HPIM-19.
VRUĆICA I NEUTROPENIJA
Brojni se onkološki bolesnici liječe mijelotoksičnim agensima. Kad je broj granulocita u perifernoj krvi <1000/µL, opasnost od infekcije bitno raste (48 infekcija/100 bolesnika). Neutropeničnog bolesnika s vrućicom (>38°C) treba podvrgnuti fizikalnom pregledu i obratiti posebnu pozornost na kožne lezije, sluznice, mjesta gdje su postavljeni IV kateteri i perirektalno područje. Treba uzeti dva uzorka krvi za hemokulturu s različitih mjesta i uraditi RTG pluća i srca, te izvršiti sve potrebne dodatne pretrage s obzirom na anamnezu i fizikalni pregled. Kako bi se dokazala infekcija treba evakuirati sve nakupine tekućine i mikroskopski pregledati mokraću i/ili dobivene tekućine.
LIJEČENJE VRUĆICA I NEUTROPENIJA
Nakon uzimanja kultura svi bolesnici trebaju dobiti IV antibiotik širokog spektra (npr. ceftazidim, 1 g svakih 8 h). Ako se otkrije mjesto infekcije, antibiotska se terapija određuje tako da se pokriju vjerojatni uzročnici infekcije. Obično se započinje s antibiotskom terapijom koja pokriva i gram-pozitivne i gram-negativne mikroorganizme. Ako vrućica padne, terapiju treba nastaviti dok se ne povuče neutropenija. Ako bolesnik ostane febrilan i neutropeničan poslije 7 dana, tada antibiotskom režimu treba dodati amfotericin B (ili neki drugi antimikotik širokog spektra djelovanja kao što je posakonazol).
SINDROM TUMORSKE LIZE
Kada se brzo rastući tumor tretira učinkovitim kemoterapijskim protokolom, brzo uništenje tumorskih stanica može dovesti do oslobađanja velike količine produkata razgradnje nukleinskih kiselina (uglavnom mokraćne kiseline), kalija, fosfata i mliječne kiseline. Porast fosfata može dovesti do hipokalcijemije. Povišena mokraćna kiselina, osobito uz acidozu, može se odlagati u bubrežnim tubulima i dovesti do zatajenja bubrega. Zatajenje bubrega može pogoršati hiperkalijemiju.
LIJEČENJE SINDROM TUMORSKE LIZE
Prevencija je najbolji pristup. Održite hidraciju davanjem 3 litre/dan fiziološke otopine, očuvajte pH urina na >7.0 primjenom bikarbonata i dajte alopurinol 300 mg/m2 na dan 24 h prije kemoterapije. Nakon što ste primijenili kemoterapiju kontrolirajte elektrolite u serumu svakih 6 h. Ako su nakon 24 h povišeni mokraćna kiselina (>8 mg/dl) i serumski kreatinin (>1.6 mg/dl), rasburikaza (rekombinantna uratna oksidaza), 0.2 mg/kg IV dnevno, može sniziti razinu mokraćne kiseline. Ako je kalij u serumu >6.0 meq/L i zatajenje bubrega napreduje, može biti nužna hemodijaliza. Održavajte normalnu razinu kalcija.
Opširnije vidi u Finberg R: Infekcije u onkoloških bolesnika, pogl. 104, str. 484; Jameson JL, Longo DL: Paraneoplastički sindromi: Endokrinološki/Hematološki, pogl. 121, str. 608, i Gucalp R, Dutcher J: Hitna stanja u onkologiji, pogl. 331, str. 1787, HPIM-19.