Urednik sekcije: doc. prim. dr. sc. Hrvoje Budinčević, dr. med.
Prijevod: Berislav Dalić, dr. med.
Karakterizirana je kroničnom upalom i selektivnim razaranjem mijelina CNS-a; periferni živčani sustav je pošteđen. Patološki, višežarišne ožiljkaste lezije u MS nazivaju se plakovi. Smatra se da je etiologija autoimuna, a osjetljivost određuju genetički i vanjski faktori. Od MS boluje >350.000 Amerikanaca, a u svijetu je oko 2.500.000 oboljelih; najčešće počinje u ranoj i srednjoj odrasloj dobi, a žene oboljevaju otprilike tri puta češće od muškaraca.
KLINIČKA SLIKA
Početak može biti dramatičan ili podmukao. Neki bolesnici imaju trivijalne, klinički beznačajne simptome koji ne zahtjevaju medicinsku pozornost mjesecima ili godinama. Tipični su rekurentni napadaji žarišne neurološke disfunkcije koji traju tjednima ili mjesecima nakon čega uslijedi različiti stupanj oporavka, dok neki pacijenti od početka imaju sporo progresivno pogoršanje neurološke disfunkcije, bez faze oporavka. Simptomi se često prolazno pogoršavaju pri umoru, stresu, vježbanju ili vrućini. Manifestacije MS obično uključuju mišićnu slabost i/ili senzorne simptome, poremećaje vida, poremećaje hoda i koordinacije, žurno i učestalo mokrenje, kao i nenormalni umor. Zahvaćenost motoričkih neurona se prezentira osjećajem teških, ukočenih, slabih ili nespretnih udova. Lokalizirano peckanje, osjećaj poput uboda iglica ili osjećaj utrnulosti, česte su senzorne smetnje. Optički neuritis dovodi do monokularnog zamagljenja vida, osobito u centralnom vidnom polju, često uz popratne retroorbitalne bolove koji se pojačavaju pri očnim pokretima. Zahvaćenost moždanog debla može rezultirati pojavom dvoslika, nistagmusa, vrtoglavice, ili pojavom facijalne boli, neosjetljivosti, slabosti, hemispazma ili miokimije (mrežasto širenje mišićnih kontrakcija). Ataksija, tremor i dizartrija mogu biti posljedica zahvaćanja putova maloga mozga. Lhermitteov znak, trenutačan osjet nalik električkom šoku izazvan fleksijom vrata, ukazuje na bolest cervikalne kralješnične moždine. Dijagnostički kriteriji za MS navedeni su u Tbl. 190-1, a bolesti koje mogu oponašati MS u Tbl. 190-2.
TABLICA 190-1 DIJAGNOSTIČKI KRITERIJI ZA MS
|
|
Klinička slika
|
Dodatni podaci potrebni za dijagnozu MS
|
|
2 ili više napada; objektivni klinički dokaz za 2 ili više lezija ili objektivni klinički dokaz 1 lezije s uvjerljivim anamnestičkim dokazom o prethodnom napadu
|
Ne
|
|
2 ili više napada; objektivni klinički dokaz jedne lezije
|
Potvrda diseminacije u prostoru:
• ≥1 T2 lezija na MR u najmanje 2 od 4 područja CNS-a tipična za MS (periventrikularno, jukstakortikalano, infratentorijalno ili spinalno)
ili
• Čekati sljedeći klinički napad koji pogađa drugo područje CNS-a
|
|
1 napad; objektivni klinički dokaz o dvije ili više lezije
|
Potvrda diseminacije u vremenu:
• Istovremena prisutnost asimptomatske gadolinijske postkontrastne lezije i nekontrastne lezije od bilo kada
ili
• Nova T2 i/ili gadolinijska poskontrastna lezija/e na kontrolnom MR bez obzira na njeno vrijeme pojave u odnosu na bazični MR
ili
• Čekati drugi klinički napad
|
|
1 napad; objektivni klinički dokaz jedne lezije (klinički izolirani sindrom)
|
Potvrda diseminacije u prostoru i vremenu:
Za diseminaciju u prostoru:
• ≥1 T2 lezija na MR u najmanje 2 od 4 MS tipična područja CNS-a (periventrikularno, jukstakortikalano, infratentorijalno ili spinalno);
ili
• Čekati sljedeći klinički napad koji pogađa drugo područje CNS-a
ili
Za diseminaciju u vremenu:
• Istovremena prisutnost asimptomatske gadolinijske postkontrastne lezije i nekontrastne lezije od bilo kada
ili
• Nova T2 i/ili gadolinijska poskontrastna lezija/e na kontrolnom MR bez obzira na njeno vrijeme pojave u odnosu na bazični MR; ili
ili
• Čekati drugi klinički napad
|
|
Podmukao tijek neurološkog oštećenja koji ukazuje na MS (PPMS)
|
1 godina progresije bolesti (određena retrospektivno ili prospektivno)
plus
2 od 3 sljedeća kriterija:
Potvrda diseminacije u prostoru u mozgu temeljena na ≥1 T2+ leziji u područjima karakterističnim za MS (periventrikularnom, jukstakortikalanom ili infratentorijalnom području)
Potvrda diseminacije u prostoru u kralježničnoj moždini temeljena na ≥2 T2+ spinalne lezije;
Pozitivan nalaz u likvoru (dokaz izoelektričnog fokusiranja oligoklonskih vrpci ili/i povišeni IgG indeks)
|
|
Kratice: MS = multipla skleroza; PPMS = primarno progresivna multipla skleroza.
Izvor: CH Polman i sur.: Diagnostic Criteria for Multiple Sclerosis: 2010 Revisions to the “McDonald Criteria.” Ann Neurol 69:292, 2011.
|
TABLICA 190-2 POREMEĆAJI KOJI MOGU OPONAŠATI MS
|
|
Akutni diseminirani encefalomijelitis (ADEM)
|
|
Sindrom antifosfolipidnih antitijela
|
|
Behçetova bolest
|
|
Cerebralna autosomno dominantna arteriopatija, subkortikalni infarkti i leukoencefalopatija (CADASIL)
|
|
Kongenitalne leukodistrofije (npr. adrenoleukodistrofija, metakromatska leukodistrofija)
|
|
Infekcija HIV-om
|
|
Ishemička optička neuropatija (arterijska i nearterijska)
|
|
Lymeska bolest
|
|
Mitohondrijska encefalopatija s laktacidozom i moždanim udarom (MELAS)
|
|
Neoplazme (npr. limfom, gliom, meningiom)
|
|
Sarkoid (sarkoidoza)
|
|
Sjögrenov sindrom
|
|
Moždani udar i ishemička cerebrovaskularna bolest
|
|
Sifilis
|
|
Sistemski lupus eritematodes i srodne bolesti vezivnog tkiva i krvnih žila
|
|
Tropska spastična parapareza (infekcija s HTLV I/II)
|
|
Malformacije krvnih žila (posebno spinalne duralne AV fistule)
|
|
Vaskulitis (primarno CNS-a ili drugi)
|
|
Manjak vitamina B12
|
|
Kratice: HTLV = limfotropni virus ljudskih T stanica (engl. human T cell lymphotropic virus); AV = arteriovenska.
|
FIZIKALNI PREGLED
Nenormalni znakovi su obično rašireniji no što bi se očekivalo prema anamnestičkim podacima. Treba tražiti ispade vidnog polja, gubitak vidne oštrine, poremećenu percepciju boja, optičko bljedilo ili papilitis, aferntni pupilarn defekt (nakon konstrikcije na konsenzualno svjetlo slijedi paradoksalna dilatacija na izravno svijetlo), nistagmus, internuklearnu oftalmoplegiju (usporenje ili gubitak adukcije jednog oka s nistagmusom abduciranog oka pri gledanju lateralno), utrnulost ili slabost mišića lica, dizartriju, slabost i spastičnost, hiperrefleksiju, klonus gležnjeva, nožne prste upravljene prema gore, ataksiju, senzorne nenormalnosti.
TIJEK BOLESTI
Tri su velika podtipa MS:
- Relapsno-remitirajuća MS (RRMS) karakterizirana je ponavljanim atakama neurološke disfunkcije koji traju danima ili tjednima nakon čega slijedi potpun ili djelomičan oporavak, a između ataka ne dolazi do progresije neurološkog oštećenja. U ovu skupinu spada oko 85% novootkrivenih slučajeva MS.
- Sekundarno progresivna MS (SPMS) se uvijek u početku očituje relapsno-remitirajućom kliničkom slikom ali kod nekih pacijenata se kasnije razvija u progresivni oblik bolesti (~1–2% godišnje).
- Primarno progresivna MS (PPMS) je od početka karakterizirana postupnim napredovanje invalidnosti bez jasno odvojenih napada; 15% novih MS slučajeva.
MS je kronična bolest. 15 godina nakon dijagnoze samo 20% bolesnika nema funkcionalno ograničenje; dok kod trećine do polovine bolesnika bolest napreduje u SPMS te će oni trebati pomoć za kretanje. Uvođenjem terapije koja modificira bolest za MS, dugoročni tijek bolesti može usporiti nastanak invalidnosti ili je ublažiti.
LABORATORIJSKA OBRADA
MR otkriva višežarišna svjetla područja na T2-pojačanim sekvencama u >95% bolesnika, često periventrikularno; pojačani prikaz nakon primjene gadolinija ukazuje na akutne lezije s probijanjem krvno-moždane barijere (Sl. 190-1). MR također pomaže i u isključivanju poremećaja koji oponašaju MS, iako nalazi nisu potpuno specifični za ovu bolest. U cerbrospinalnom likvoru može se naći blaga limfocitna pleocitoza (5–75 stanica u 25%), oligoklonalske vrpce (>75% ima dvije ili više), povišeni IgG (80%) i normalna razina ukupnih bjelančevina. Testovi vidnih, slušnih i somatosenzornih evociranih odgovora mogu prepoznati klinički nijeme lezije. Jedan ili više testova evociranih odgovora patološki su u 80–90% bolesnika. Urodinamske pretrage pomažu u zbrinjavanju simptoma sa strane mokraćnog mjehura.
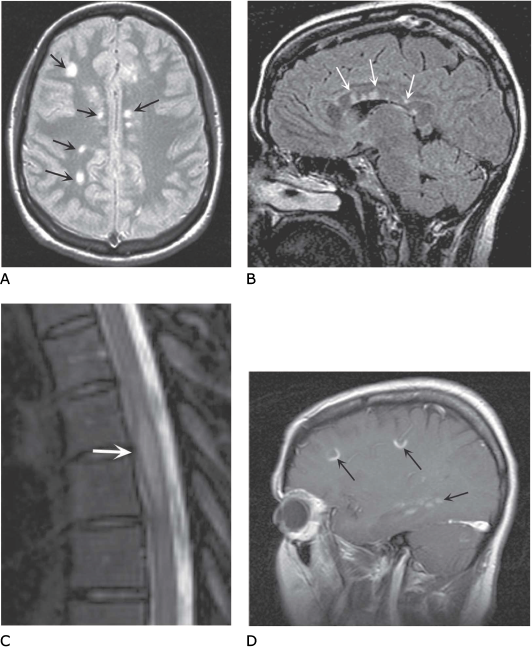
SLIKA 190-1 MR nalazi kod MS-a. A. Aksijalni prikaz u T2-mjerenoj slici pokazuje brojne svijetleće signale abnormalnosti bijele tvari, tipične za MS. B. Sagitalni prikaz u T2-mjerenoj slici, tzv. FLAIR (weighted fluid-attenuated inversion recovery image) u kojoj je suprimiran visoki signal cerebrospinalne tekućine (CST). CST je tamna, dok su područja moždanog edema ili demijelinizacije svijetla kao što je pokazano ovdje u corpus callosumu (strelice). Lezije u prednjem dijelu corpus callosuma su česte kod MS-a, a rijetke kod vaskularne bolesti mozga. C. Sagitalni prikaz tzv. brzi spin-eho uT2-mjerenoj slici torakalne medule pokazuje fuziformne lezije visoke signalne gustoće u srednjem dijelu torakalne medule. D. Sagitalni prikaz u T1-mjerenoj slici učinjen nakon IV primjene gadolinijuma otkriva žarišna područja oštećenja krvno-moždane barijere, koja se prikazuju kao područja visoke signalne gustoće (strelice).
LIJEČENJE MULTIPLA SKLEROZA (SL. 190-2)
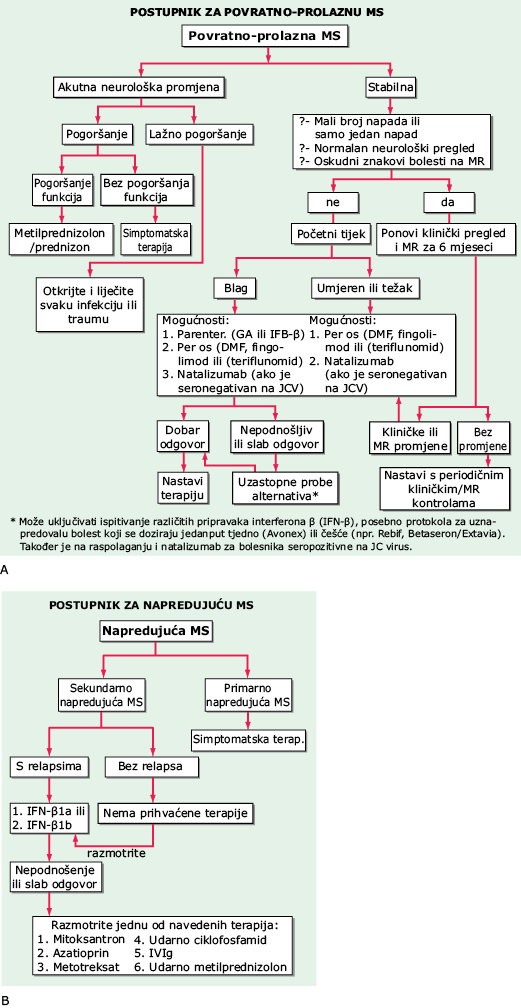
SLIKA 190-2 Prikaz postupnika terapijskog odabira za MS.
TERAPIJE KOJE MODIFICIRAJU BOLEST ZA RELAPSNE OBLIKE MS (RRMS, SPMS S POGORŠANJIMA)
- U SAD-u je dostupno deset različitih lijekova: interferon (IFN)-β1a (Avonex; 30 μg IM jedanput tjedno), IFN-β1a (Rebif; 44 μg SC triput tjedno), IFN-β1b (Betaseron; 250 μg SC svaki drugi dan ili Extavia; 0,25 mg SC svaki drugi dan), glatiramer acetat (Copaxone; 12 mg SC jedanput dnevno), natalizumab (Tysabri; 300 mg IV svaka 4 tjedna), fingolimod (Gilenya; 0,5 mg PO dnevno), dimetil fumarat (Tecfidera; 240 mg PO dvaput dnevno nakon inicijalno niže početne doze), teriflunomid (Aubagio; 7–14 mg PO jedanput dnevno), mitoksantron (Novantron; 12 mg/ m2 IV svaka 3 mjeseca), i alemtuzumab (Lemtrada; 12 mg IV jedanput dnevno kroz 5 dana, a nakon 12 mjeseci ponoviti 12 mg IV jedanput dnevno kroz 5 dana).
- Čini se da su pripravci IFN koji se daju više puta tjedno (npr. Rebif ili Betaseron/Extavia) neznatno učinkovitiji u odnosu na pripravke koji se primjenjuju jedanput tjedno (npr. Avonex).
- Nuspojave IFN pripravaka uključuju simptome slične gripi, reakciju na mjestu uboda (kod SC primjene) i blage abnormalnosti laboratoijskih testova (npr. povišenje testova jetrene funkcije ili limfopenija). Rijetko je moguća teška hepatotoksičnost. Nuspojave IFN s vremenom često opadaju, budu slabije izražene. Reakcije na mjestu uboda također su česte kod primjene glatiramer acetata, ali su manje teške u usporedni s IFN. Približno 15% bolesnika koji primaju glatiramer acetat osjete jednu ili više epizoda crvenila, pritiska u prsima, zaduhe, palpitacija, kao i anksioznosti.
- Fingolimod je nečelno dobro podnošljiv a peroralna primjena je bolesnicima prikladna. Moguća je pojava bloka srca prvog stupnja kao i baradikardije pa je potrebno dulje promatranje bolesnika (6 sati) za vrijeme prve primjene lijeka.
- Dimetil fumarat se daje dvaput dnevno što ga čini nešto manje prikladnim za bolesnike. Gastrointestinalne nuspojave su česte na početku liječenja ali kod kontinuirane primjene sve su manje izražene.
- Teriflunomid je dobro podnošljiv peroralni lijek koji je bolesnicima prikladan jer se uzima jedanput na dan. Međutim, malo je dokaza o njegovoj superiornosti nad lijekovima koji se primijenjuju parenteralno, za razliku od drugih peroralnih pripravaka. Glavno ograničenje kod žena u reproduktivnoj dobi je moguća teratogenost.
- Natalizumab je jedan od najučinkovitijih lijekova za MS; Međutim, zbog razvoja progresivne multifokalne leukoencefalopatije (PML) u 0,3 % bolesnika, načelno je njegova primijena rezervirana za one bolesnike kod kojih je liječenje drugim lijekovima neučinkovito ili one s osobito agresivnom prezentacijom bolesti. Testiranje krvi na antitjela na PML (JC) virus može otkriti osobe koje imaju povećani rizik za ovu komplikaciju.
- Većina bolesnika s RRMS i blažim početnim tijekom bolesti primi injekcijske (IFN-β ili glatiramer acetat) ili peroralne pripravke (dimetil fumarat, fingolimod, ili teriflunomid) kao prvu liniju liječenja.
- Za bolesnike kod kojih se bolest prezentira srednje teškim ili teškim početkom, preporučuje se primjena bilo peroralnih pripravaka (dimetil fumarat ili fingolimod) ili kod JC virus seronegativnih bolesnika infuzijska terapija natalizumabom.
- Bez obzira koji je lijek prvi izbor, liječenje treba promijeniti ukoliko bolesnik ima učestale napadaje (Sl. 190-2).
- Mnoge studije sugeriraju da ovi lijekovi mogu unaprijediti dogoročni ishod liječenja MS. Prema tome, rana primjena jednog od lijekova koji modificiraju bolest odgovara većini bolesnika. Razborito je odgoditi početak liječenja u bolesnika s (1.) normalnim neurološkim statusom, (2.) jednim napadom ili niskom učestalošću napada te (3.) niskom aktivnošću bolesti procijenjenom prema nalazu MR mozga.
- Neliječene bolesnike treba pomno pratiti; potreba za terapijom se procjenjuje iznova ako se bolest aktivira.
- Svim oboljelima od MS-a treba nadoknaditi manjak vitamina D, obično peroralnim pripravcima vitamina D3 (4000–5000 i.j. dnevno).
AKUTNI RELAPSI
- Akutni relapsi koji dovode do funkcionalnog pogoršanja mogu se liječiti kratkotrajnim davanjem metilprednizolona IV (500–1000 mg IV svako jutro kroz 3–5 dana, a zatim nastaviti prednizon peroralno (60 mg svako jutro ×4; 40 mg svako jutro ×4; 20 mg svako jutro ×3). Ovaj režim umjereno smanjuje jačinu i skraćuje trajanje napada.
- Izmjena plazme (7 izmjena: 40–60 ml/kg svaki drugi dan, 14 dana) može koristiti bolesnicima s galopirajućim napadima demijelinizacije (ne samo kod MS-a) koji ne reagiraju na glukokortikoide. Troškovi su visoki a nema uvjerljivih dokaza o učinkovitosti.
PROGRESIVNI SIMPTOMI
- Bolesnike sa sekundarnom progresivnom MS koji i dalje imaju relapse, razumno je liječiti jednim od IFN-ova; međutim, IFN-ovi su neučinkoviti protiv čisto progresivnih simptoma MS-a.
- Mitoksantron (12 mg/m2 u IV infuziji svaka 3 mjeseca) je odobren u SAD-u za liječenje sekundarne progresivne MS; međutim, ovdje nije provedeno testiranje populacije u središnjem istraživanju, dokazi o učinkovitosti su relativno slabi, a leukemija i kardiotoksičnost ovisna o dozi predstavljaju razloge za ozbiljnu zabrinutost.
- Katkad se pokuša s metotreksatom (7.5–20 mg PO jedanput svaki tjedan) ili azatioprinom (2–3 mg/kg dnevno PO).
- Pulsna terapija ciklofosfamidom daje se u nekim centrima mlađim odraslim osobama s agresivnim oblicima MS.
- Neka manja istraživanja ispitala su učinkovitost mjesečne pulsne terapije IV imunoglobulinima ili metilprednizolom.
- Bolesnicima s primarnom progresivnom MS preporučuje se samo simptomatska terapija, iako je unaprijed planirana sekundarna analiza negativnosti testiranja rituksimaba bila obećavajuća, a u tijeku je i praćenje istraživanja jednog sličnog lijeka (ocrelizumab).
SIMPTOMATSKA TERAPIJA
- Spastičnost može reagirati na fizikalnu terapiju, baklofen (20–120 mg/d), diazepam (2–40 mg/dan), tizanidin (8–32/dan), dantrolen (25–400mg/d), kao i na ciklobenzapril hidroklorid (10–60 mg/d).
- Dizestezije mogu reagirati na karbamazepin (100–1000 mg/d u podijeljenim dozama), fenitoin (300-600mg/d), gabapentin (300-3600 mg/d), pregabalin (50–300 mg/d) ili amitriptilin (25–150 mg/d).
- Liječenje simptoma od mokraćnog mjehura počiva na uzročnim patofiziološkim promjenama: hiperrefleksija se liječi ograničavanjem unosa tekućine navečer i učestalim mokrenjem; ukoliko to nije uspješno, može se pokušati s antikolinergicima kao što je oksibutinin (5–15 mg/dan), hiporefleksija se liječi kolinergikom betanekolom (50–100 mg/dan), a dissinergija zbog gubitka koordinacije između mišića zida mokračnog mjehura i mišića sfinktera treba liječiti antikolinergicima i povremenom kateterizacijom.
- Depresiju treba liječiti agresivno.
KLINIČKE VARIJANTE MS
Optički neuromijelitis (NMO) ili Devicov sindrom, sastoji se od odvojenih napada akutnog optičkog neuritisa (bilateralnih ili unilateralnih) i mijelitisa. Za razliku od MS, MR mozga je u pravilu, iako ne uvijek, uredna. Žarišno naglašena područja edema i kavitacije koja se pružaju preko tri ili više segmenata kralješnične moždine, tipičan su nalaz na MR kralješnične moždine. Visoko specifična antitijela na vodene kanale aquaporin-4 su prisutna u serumu dvije trećine bolesnika s kliničkom dijagnozom NMO. Akutni napadi obično se liječe visokim dozama glukokortikoida kao i kod pogoršanja MS. Empirijski se također koristi i izmjena plazme kod akutnih napada koji nisu reagirali na glukokortikoide. Profilaksa relapsa može postići primjenom mikofenolat mofetila, rutixamabom, ili kombinacijom glukokotikoida s azatiorinom.
Akutna MS (Marburgova varijanta) je galopirajući demijelinizacijski proces koji vodi do smrti unutar 1 do 2 godine. Ne postoje kontrolirane studije o terapiji; pokušava se visokim dozama glukokortikoida, izmjenama plazme, kao i ciklofosfamidom uz promjenljivu dobrobit.
AKUTNI DISEMINIRANI ENCEFALOMIJELITIS (ADEM)
Galopirajuća, često razarajuća, demijelinizacijska bolest koja ima monofazičan tijek i može biti povezana s prethodnom imunizacijom ili infekcijom. Uvijek su izraženi znakovi diseminirane neurološke bolesti (npr. hemipareza ili kvadripareza, ekstenzorna plantarna reakcija, izgubljeni ili hiperaktivni tetivni refleksi, gubitak osjeta i zahvaćenost moždanog debla). Mogu se javiti vrućica, glavobolja, meningizam, letargije do progresije u komu i konvulzije. Pleocitoza likvora je uobičajena, obično oko 200 stanica/μL. MR može otkriti opsežno pojačano nakupljanje gadolinija u bijeloj tvari u mozgu i kralježničnoj moždini. U početku se liječi visokim dozama glukokortikoida. Kod bolesnika sa slabim terapijskim odgovorom treba pokušati s postupcima izmjene plazme ili intravenskom primjenom imunoglobulina.
Opširnije vidi u Hauser SL, Goodin DS: Multipla skleroza i druge demijelinizirajuće bolesti, Pogl. 458, str. 2667, u HPIM-16.