Cerebelum: Glavobolja, povraćanje, ataksični hod
Neurološki ispad koji se razvija postupno kroz 30–90 min jako upućuje na intracerebralno krvarenje.
LIJEČENJE MOŽDANI UDAR
Terapijska načela prikazuje Sl. 17-1. Moždani udar treba razlučiti od stanja koja ga mogu oponašati, uključujući epi napadaj, migrenu, tumor i metaboličke poremećaje.
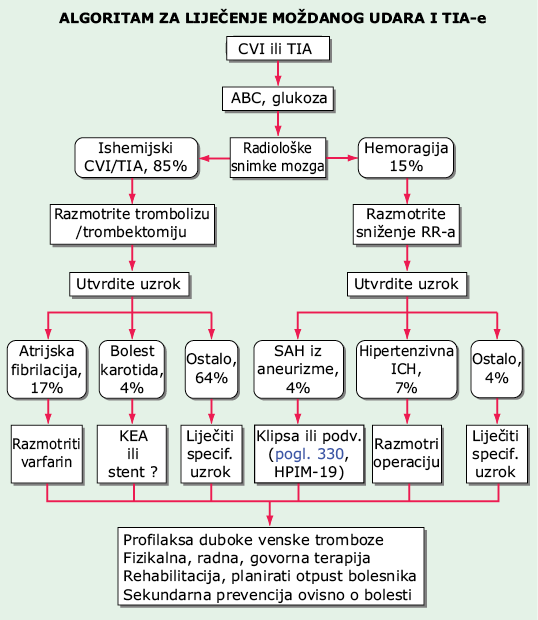
Slika 17-1 Internističko liječenje moždanog udara i TIA-e. U zaobljenim okvirima su dijagnoze; u pravokutnicima su intervencije. Brojevi su postoci svih moždanih udara. ABC = airway (dišni put), breathing (disanje), circulation (krvotok); RR = arterijski krvni tlak; KEA = karotidna endarterektomija; ICH = intracerebralna hemoragija; SAH = subarahnoidalna hemoragija; TIA = prolazni ishemički napad (engl. transient ischemic attack
- Slikovne (radiološke) pretrage. Nakon početne stabilizacije hitno treba uraditi CT glave bez kontrasta da bi se razlučilo ishemični od hemoragičnog moždanog udara. Kod opsežnih ishemičnih moždanih udara patološke promjene na CT-u obično su vidljive unutar prvih nekoliko sati, dok male infarkte CT može teško vizualizirati. CT ili MR angiografija (CTA/MRA) i perfuzija mogu otkriti vaskularnu okluziju i tkivo kojemu prijeti infarkcija. “Diffusion-weighted” MR (tehnika snimanja kod koje se poništava sav signal iz tkiva, tako da jedino signal onih molekula koje se kreću zbog difuzije biva prikazan) ima veliku osjetljivost za identificiranje ishemičnog moždanog udara čak i nekoliko minuta nakon događaja.
AKUTNI ISHEMIČNI MOŽDANI UDAR Terapijski postupci kojima se nastoji sprječiti ili smanjiti infarkt tkiva su: (1) potporne mjere, (2) intravenska tromboliza, (3) endovaskularna revaskularizacija, (4) antitrombotici, (5) antikoagulacija i (6) neuroprotekcija.
POTPORNE MJERE Glavni je cilj optimizirati perfuziju u neomeđenom ishemičnom području uokolo infarkta.
- Krvni tlak se nikada ne smije naglo sniziti (pogoršava ishemiju), a samo se u najekstremnijim situacijama smije postupno sniziti (npr. maligna hipertenzija kad je RR > 220/120 mmHg ili, ako se planira tromboliza, RR > 185/110 mmHg).
- Intravaskularni volumen treba održavati izotoničnim tekućinama jer ograničenje volumena rijetko pomaže. Osmotska terapija manitolom može biti nužna za kontrolu edema kod opsežnog infarkta, ali se izotonični volumen mora nadoknaditi da se izbjegne hipovolemija.
- Kod infarkta cerebeluma (ili hemoragije) može doći do brzog pogoršanja zbog pritiska na moždano deblo i hidrocefalusa, što zahtijeva neurokirurški zahvat.
INTRAVENSKA TROMBOLIZA
- Ishemija koja traje <3 h, bez hemoragije po kriterijima CT-a, može se ublažiti trombolitičnom IV terapijom s rekombinantnim aktivatorom tkivnog plazminogena (Tbl 17-3).
TABLICA 17-3 PRIMJENA INTRAVENSKOG REKOMBINANTNOG AKTIVATORA TKIVNOG PLAZMINOGENAa
|
|
Indikacija
|
Kontraindikacija
|
|
Klinička dijagnoza moždanog udara
|
RR >185/110 mmHgunatoč liječenju
|
|
Vrijeme proteklo od pojave simptoma do primjene lijeka ≤4,5 hb
|
Trombociti <100.000; Htc <25%; glukoza <2,75 ili >22 mmol/L
|
|
CT snimke ne pokazuju krvarenje ni edem na >1/3 opskrbnog područja ACM
|
Primjena heparina unutar 48 h i produženo PTV, ili povišen INR
|
|
Životna dob ≥18 godina
|
Brzo poboljšanje simptoma
|
|
Pristanak bolesnika ili zastupnika
|
Nedavni moždani udar ili ozljeda glave unutar 3 mjeseca; svježe intrakranijsko krvarenje
|
| |
Velika operacija u prethodnih 14 dana
|
| |
Neznatni simptomi moždanog udara
|
| |
Gastrointestinalno krvarenje u prethodnih 21 dan
|
| |
Svježi infarkt miokarda
|
| |
Koma ili stupor
|
|
Primjena rtPA
|
|
Intravenski pristup s dvije periferne IV linije (izbjegnite postavljanje arterijske ili centralne linije).
|
|
Preispitajte je li primjena rtPA prikladna.
|
|
Primijenite 0.9 mg/kg intravenski (maksimalno 90 mg), od čega 10% ukupne doze odjednom, a preostalu količinu ukupne doze tijekom 1 h.
|
|
Učestalo kontrolirajte krvni tlak.
|
|
Nemojte primijeniti drugu antitrombotsku terapiju u naredna 24 h.
|
|
Kod pogoršanja neurološkog stanja ili nekontroliranog krvnog tlaka prekinite infuziju, dajte krioprecipitat i ponovo hitno slikajte mozak.
|
|
Izbjegnite kateterizaciju uretre tijekom ≥2 h
|
|
aKontraindikacije i doziranje vidite u uputi priloženoj uz pakiranje Activase (aktivator tkivnog plazminogena).
bOvisno o zemlji, IV primjena rtPA može biti odobrena i do 4.5 sata od moždanog udara uz dodatna ograničenja.
Kratice: INR = međunarodni standardizirani omjer (engl. international normalized ratio); ACM = arteria cerebri media; rtPA = rekombinantni aktivator tkivnog plazminogena; PTV = parcijalno tromboplastinsko vrijeme; RR = krvni tlak; CT = kompjutorizirana tomografija; Htc = hematokrit.
|
- Na osnovu novih podataka, IV rtPA je korišten u mnogim centrima za ishemiju koja je trajala od 3–4.5 h, ali u SAD-u još nije odobren.
ENDOVASKULARNA REVASKULARIZACIJA
- Ishemični moždani udar prouzročen začepljenjem velike intrakranijske krvne žile ima visoku stopu morbiditeta i mortaliteta; bolesnicima s takvom okluzijom može pomoći embolektomija (ishemija traje <6 h) izvršena prilikom hitne cerebralne angiografije u specijaliziranim centrima. CT angiografija se koristi sve češće kao dio inicijalnog radiološkog dijagnostičkog protokola kako bi se ovakvi bolesnici brzo identificirali.
ANTITROMBOTICI
- Acetilsalicilna kiselina (do 325 mg/d) je sigurna i ima mali ali dokazano povoljan učinak kod akutnog ishemičnog moždanog udara.
ANTIKOAGULACIJA
- Klinička ispitivanja nisu dokazala povoljan učinak heparina ni drugih antikoagulansa kod bolesnika s akutnim moždanim udarom.
NEUROPROTEKCIJA
- Hipotermija je učinkovita u komi nastaloj nakon srčanog zastoja, ali kod moždanog udara nije u potpunosti proučena. Drugi neuroprotektivni agensi nisu pokazali povoljne učinke u istraživanjima na ljudima unatoč obećavajućim rezultatima na životinjama.
CENTRI ZA LIJEČENJE MOŽDANOG UDARA I REHABILITACIJU
- Liječenje i njega u jedinicama za zbrinjavanje moždanih udara uz provođenje rehabilitacije poboljšava neurološki ishod i smanjuje mortalitet
AKUTNO INTRACEREBRALNO KRVARENJE
- CT glave bez primjene kontrasta će potvrditi dijagnozu.
- Brzo utvrdite i otklonite svaku koagulopatiju.
- Unutar prvog mjeseca umre 35-45% bolesnika; prognoza ovisi o volumenu (opsegu) i lokalizaciji hematoma.
- Stuporozni ili komatozni bolesnici uglavnom se liječe s pretpostavkom da je IKT povišen. Antiedematozna terapija osmotskim agensima može biti potrebna zbog edema i učinka mase; glukokortikoidi nisu djelotvorni.
- Neurokirurško mišljenje treba tražiti radi mogućeg žurnog odstranjenja cerebelarnog hematoma; kod drugih lokalizacija kirurška evakuacija obično nije od pomoći.
PROCJENA: OTKRIVANJE UZROKA MOŽDANOG UDARA
Premda početno liječenje akutnog ishemičnog moždanog udara ili TIA-e ne ovisi o etiologiji, bitno je utvrditi uzrok kako bi se smanjio rizik od recidiva (Tbl. 17-4); posebnu pažnju treba obratiti na atrijsku fibrilaciju i aterosklerozu karotidnih arterija jer za ove uzroke postoje dokazane strategije sekundarne prevencije. Gotovo 30% slučajeva ostane nerazjašnjeno unatoč opsežnoj dijagnostičkoj obradi.
TABLICA 17-4 UZROCI ISHEMIJSKOG MOŽDANOG UDARA
|
|
Česti uzroci
|
Rijetki uzroci
|
|
Tromboza
Lakunarni moždani udar (male krvne žile))
Tromboza velike krvne žile
Dehidracija
Začepljenje emolusom
Iz arterije u arteriju
Bifurkacija karotide
Aortni luk
Arterijska disekcija
Kardioembolija
Atrijska fibrilacija
Muralni tromb
Infarkt miokarda
Dilatativna kardiomiopatija
Lezije srčanih zalistaka
Mitralna stenoza
Mehanički zalisci
Bakterijski endokarditis
Paradoksalni embolus
Defekt atrijskog septuma (ASD)
Otvoreni foramen ovale
Aneurizma atrijskog septuma
Spontani eho kontrast
Droge: kokain, amfetamin
|
Hiperkoagulabilni poremećaji
Manjak proteina Ca
Manjak proteina Sa
Manjak antitrombina IIIa
Antifosfolipidni sindrom
Mutacija faktora V Leidena
Mutacija protrombina G20210a
Sistemski malignitet
Anemija srpastih stanica (drepanocitoza)
β Talasemija
Policitemia vera
Sistemski lupus eritematodes
Homocisteinemija
Trombotička trombocitopenička purpura
Diseminirana intravaskularna koagulacija
Disproteinemijea
Nefrotički sindroma
Upalna bolest crijevaa
Oralni kontraceptivi
Tromboza venskog sinusab
Fibromuskularna displazija
Vaskulitis
Sistemski vaskulitis [PAN, granulomatoza s poliangiitisom (Wegenerov), Takayasuov, arteritis orijaških stanica]
Primarni vaskulitis CNS-a
Meningitis (sifilis, tuberkuloza, gljivični, bakterijski, zoster)
Neinflamatorna vaskulopatija
Sindrom reverzibilne vazokonstrikcije
Fabryjeva bolest
Angiocentrični limfom
Kardiogeni
Kalcifikacija mitralnog zaliska
Atrijski miksom
Intrakardijalni tumor
Marantički endokarditis
Libman-Sacksov endokarditis
Vazospazam uz subarahnoidno krvarenje
Moyamoya bolest
Eklampsija
|
|
aUglavnom uzrokuje trombozu venskog sinusa.
bMože pratiti bilo koji hiperkoagulabilni poremećaj.
Kratice: PAN = poliarteritis nodosa.
|
Kod kliničkog pregleda treba se usredotočiti na periferni i cervikalni krvožilni sustav. U rutinske pretrage spadaju RTG prsnog koša i EKG, pregled mokraće, KKS/trombociti, elektroliti, glukoza, SE, lipidogram, PV, PTV i serološki testovi na sifilis. Ako sumnjate na hiperkoagulabilno stanje, indicirane su dodatne koagulacijske pretrage.
Od radioloških pretraga mogu se uraditi MR mozga (u usporedbi sa CT-om, veća osjetljivost za male infarkte u koreteksu i moždanom deblu); MR ili CT angiografija (procjenjuje prohodnost intrakranijskih krvnih žila, te ekstrakranijske karotide i prohodnost vertebralnih krvnih žila); neinvazivni pregled karotida (“dvostruka” pretraga, tj. ultratvučni pregled krvnih žila plus procjena krvnog protoka pomoću Dopplera); ili cerebralna angiografija (“zlatni standard” za procjenu intrakranijske i ekstrakranijske vaskularne bolesti). Kad se sumnja da je srce izvor embolusa, indiciran je ultrazvučni pregled srca s obraćanjem posebne pažnje na desno-lijeve spojeve, te 24-h Holter.
PRIMARNA I SEKUNDARNA PREVENCIJA MOŽDANOG UDARA
Rizični faktori
Ateroskleroza je sistemska bolest koja zahvaća arterije čitavog tijela. Brojni faktori uključujući hipertenziju, dijabetes, hiperlipidemiju, te obiteljsku anamnezu utječu na rizik od moždanog udara i TIA-e (Tbl. 17-5). Kardioembolijski faktori rizika su undulacija/fibrilacija atrija, infarkt miokarda, bolest srčanih zalisaka i kardiomiopatija. Hipertenzija i dijabetes su također specifični rizični faktori za lakunarni moždani udar i intraparenhimsku hemoragiju. Pušenje je jaki faktor rizika za sve vaskularne mehanizme moždanog udara. Identifikacija rizičnih faktora na koje se može utjecati i preventivne intervencije za smanjenje rizika vjerojatno su najbolji sveobuhvatni pristup moždanom udaru.
TABLICA 17-5 PREPORUKE ZA KRONIČNO UZIMANJE ANTITROMBOTIKA KOD RAZLIČITIH KARDIOLOŠKIH STANJA
|
|
Stanje
|
Preporuka
|
|
Nevalvularna atrijska fibrilacija
|
Izračunajte CHADS2a zbir
|
|
• CHADS2 zbir 0
|
ASK ili bez antitrombotika
|
|
• CHADS2 zbir 1
|
ASK ili OAK
|
|
• CHADS2 zbir >1
|
OAK
|
|
Reumatska bolest mitralnih zalistaka
|
|
• S atrijskom fibrilacijom, prethodna embolizacija, ili viseći tromb u atriju, ili promjer lijevog atrija >55 mm
|
OAK
|
|
• Embolizacija ili viseći ugrušak unatoč OAK
|
OAK plus ASK
|
|
Prolaps mitralnog zaliska
|
|
• Asimptomatski
|
Bez terapije
|
|
• Inače kod kriptogenog moždanog udara ili TIA
|
ASK
|
|
• Atrijska fibrilacija
|
OAK
|
|
Kalcifikacija mitralnog prstena
|
|
• Bez atrijske fibrilacije ali kod sistemske embolizacije, ili inače kod kriptogenog moždanog udara ili TIA
|
ASK
|
|
• Recidivirajuće embolije unatoč ASK
|
OAK
|
|
• S atrijskom fibrilacijom
|
OAK
|
|
Kalcifikacija aortnog zalistka
|
|
• Asimptomatska
|
Bez terapije
|
|
• Inače kod kriptogenog moždanog udara ili TIA
|
ASK
|
|
Mobilni aterom aortnog luka
|
|
• Inače kod kriptogenog moždanog udara ili TIA
|
ASK ili OAK
|
|
Otvoreni foramen ovale
|
|
• Inače kod kriptogenog moždanog udara ili TIA
|
ASK
|
|
• Indikacija za OAK (duboka venska tromboza ili hiperkoagulabilno stanje)
|
OAK
|
|
Mehanički srčani zalistak
|
|
• Aortni bikuspisni zalisak ili Medtronic Hall pokretni disk s lijevim atrijem normalne veličine i sinusnim ritmom
|
AVK INR 2.5, raspon 2–3
|
|
• Mitralni pokretni disk ili bikuspisni zalisak
|
AVK INR 3.0, raspon 2.5–3.5
|
|
• Mitralni ili aortni, anteriorno-apikalni infarkt miokarda, ili proširenje lijevog atrija
|
AVK INR 3.0, raspon 2.5–3.5
|
|
• Mitralni ili aortni, s atrijskom fibrilacijom, ili hiperkoagulabilno stanje, ili niska ejekcijska frakcija, ili ateroskleroza krvnih žila
|
ASK plus AVK INR 3.0, raspon 2.5–3.5
|
|
• Sistemska embolizacija unatoč ciljanom INR
|
Dodati ASK i/ili povećati INR: prethodni cilj bio je 2.5 povećanje na 3.0, raspon 2.5-3.5; prethodni cilj bio je 3,0 povećanje na 3,5, raspon 3–4
|
|
Biološki umjetni zalisci
|
|
• Nema drugih indikacija za terapiju AVK
|
ASK
|
|
Infektivni endokarditis
|
Izbjegavajte antitrombotike
|
|
Nebakterijski trombotski endokarditis
|
|
• Uz sistemsku embolizaciju
|
Nefrakcionirani heparin u punoj dozi ili NMH SC
|
|
aCHADS2 rezultat (zbir) izračunava se na sljedeći način: 1 bod za životnu dob > 75 godina, 1 bod za hipertenziju, 1 bod za kongestivno zatajivanje srca (kardijalnu dekompenzaciju), 1 bod za dijabetes, te 2 boda za moždani udar ili TIA-u; zbroj bodova je ukupan rezultat CHADS2.
Napomena: Doza ASK-a je 50–325 mg/d; ciljni INR za OAK je između 2 i 3 osim ako nije drugačije navedeno.
Kratice: INR = internacionalni normalizirani omjer; NMH = niskomolekularni heparin; OAK = oralni antikoagulans (AVK, inhibitor trombina, oralni inhibitori faktora Xa); TIA = tranzitorna ishemijska ataka; AVK = antagonist vitamina K.
Izvor: Iz DE Singer i sur.: Chest 133:546S, 2008; DN Salem i sur.: Chest 133:593S, 2008.
|
Antitrombotici
Lijekovi sa antiagregacijskim djelovanjem na trombocite mogu sprječiti aterotrombotička stanja, uključujući TIA-u i moždani udar, inhibirajući stvaranje trombocitnih nakupina u arterijama. ASK (50–325 mg/d) inhibira tromboksan A2, prostaglandin koji izaziva sljepljivanje trombocita i vazokonstrikciju. ASK, klopidogril (blokira ADP receptor trombocita), te kombinacija ASK-a i sporo otpuštajućeg dipirimadola (sprječava unos adenozina u trombocite) su najčešće propisivani antitrombotici. Uglavnom, antitrombotici smanjuju nastanak novih moždanih udara za 25–30%. Svaki bolesnik koji je doživio aterotrombotički moždani udar ili TIA-u, a nema kontraindikacija, trebao bi redovito uzimati antitrombotik jer prosječan godišnji rizik od novog moždanog udara iznosi 8–10%. Prilikom izbora između ASK-a, klopidogrela, ili dipiridamola plus ASK-a mora se uzeti u obzir činjenica da je potonja kombinacija učinkovitija od ASK-a, ali je skuplja.
Moždani udar izazvan embolusom
Kod bolesnika s fibrilacijom atrija i moždanim udarom na odabir profilaktičnog lijeka (antikoagulans ili ASK) utječu dob i rizični faktori; prisutnost bilo kojeg rizičnog faktora daje prednost antikoagulaciji.
Antikoagulantna terapija za nekardiogeni moždani udar
Postojeći podaci ne podržavaju dugotrajnu primjenu varfarina za prevenciju aterotrombotičkog moždanog udara bilo kod intrakranijske ili ekstrakranijske cerebrovaskularne bolesti.
Revaskularizacija karotida
Karotidna endarterektomija pomaže mnogim bolesnicima s teškom simptomatskom (>70%) karotidnom stenozom; smanjenje relativnog rizika je ~65%. Međutim, ako je perioperativna stopa moždanog udara >6% za svakog je kirurga dobrobit upitna. Postavljanje endovaskularnog stenta (potpornika) je nova mogućnost; postoje polemike o tome kome treba postaviti stent a koga podvrgnuti endarterektomiji. Kirurški rezultati u bolesnika sa asimptomatskom karotidnom stenozom su slabiji, pa se ovoj skupini bolesnika obično preporučuje farmakoterapija koja reducira rizične faktore ateroskleroze plus antitrombotici.
Opširnije vidi u Smith WS, English JD, Johnston SC: Cerebrovascular Diseases, pogl. 446, str. 2559, HPIM-19.