Nestabilna angina (NA) i infarkt miokarda bez elevacije ST-segmenta (engl. NSTEMI) su akutni koronarni sindromi sa sličnim mehanizmima, kliničkom slikom i strategijama liječenja.
Klinička slika
U NA ubrajamo (1.) novonastalu tešku anginu, (2.) anginu u mirovanju ili pri minimalnoj aktivnosti, i (3.) skorašnje povećanje učestalosti i intenziteta kronične angine. NSTEMI se dijagnosticira kada uz simptome NA postoje i dokazi nekroze miokarda (npr. povišeni srčani biomarkeri). Neki bolesnici sa NSTEMI imaju simptome istovjetne onima koje imaju i bolesnici sa STEMI—ova dva stanja razlučujemo na osnovi različitih patoloških promjena u EKG-u.
Fizikalni pregled
Može biti normalan ili uključuje znojenje, blijedu hladnu kožu, tahikardiju, S4, bazalne hropce. Ako je područje obuhvaćeno ishemijom veliko, mogu se pojaviti S3 i hipotenzija.
Elektrokardiogram
Najčešće depresija ST-segmenta i/ili inverzija T-vala; za razliku od STEMI, ne dolazi do razvoja Q zupca.
Srčani biomarkeri
Troponini specifični za srce (specifični i senzitivni biljezi nekroze miokarda) i CK-MB (manje senzitivni biljezi) povišeni su kod NSTEMI. Blagi porast troponina moguć je i kod bolesnika s kongestivnim zatajenjem srca, miokarditisom ili plućnom embolijom.
LIJEČENJENESTABILNA ANGINA I INFARKT MIOKARDA BEZ ELEVACIJE ST-SEGMENTA
Prvi korak je ispravna trijaža (razvrstavanje) koja se temelji na vjerojatnosti bolesti koronarnih arterija (BKA) i akutnog koronarnog sindroma (Sl. 120-1) kao i na prepoznavanju visokorizičnih bolesnika (Sl. 120-2). Bolesnicima u kojih je vjerojatnost za aktivnu ishemiju niska, praćenje se vrši serijskim snimanjem EKG-a, određivanjem kardijalnih biomarkera u serumu te uvidom u ponavljanje pritiska ili boli u prsištu; ako je navedeno negativno, u sklopu daljnje dijagnostičke obrade može se planirati test opterećenja (ili CT angiografija ako je vjerojatnost za BKA niska).
Cilj liječenja NA/NSTEMI je: (1.) otkloniti intrakoronarni tromb i (2.) ponovo uspostaviti ravnotežu između opskrbe (dotoka) i potrošnje kisika (potrebe za O2) u miokardu. Bolesnici s najvišim rizikom (Sl. 120-2) imaju najveću korist od agresivnih intervencija.
ANTITROMBOTIČKA TERAPIJA
- Acetilsalicilna kiselina (početi s 325 mg, a zatim 75–100 mg/dan).
- Antagonist trombocitnog receptora P2Y12 (osim u slučaju prekomjernog rizika od krvarenja ili ako je vjerojatno da će se odmah izvršiti kirurško premoštenje koronarnih arterija [CABG]): klopidogrel (300–600 mg PO doza zasićenja, zatim 75 mg/dan), tikagrelor (180 mg PO, zatim 90 mg PO 2×/dan [kronična doza ASK-a ne bi trebala prelaziti 100 mg dnevno]) ili prasugrel (60 mg PO, zatim 10 mg dnevno—prasugrel koristiti samo ako je planirana PCI).
- Antikoagulantna terapija: Nefrakcionirani heparin (NFH) [70–100 j/kg (maksimalno 5000 j) zatim 12 (j/kg)/h (maksimalno 1000 j/h)] dok se ne postigne aPTV 1.5–2.5 × kontrolnog, ili niskomolekularni heparin (npr. enoksaparin 1 mg/kg SC svakih 12 h), koji je bolji od NFH što se tiče smanjenja budućih kardijalnih incidenata. Alternative su (1.) inhibitor faktora Xa fondaparinuks (2.5 mg SC dnevno), koji je povezan s nižim rizikom od krvarenja, ili (2.) direktni inhibitor trombina bivalirudin [0.75 mg/kg odjednom, zatim 1.75 (mg/kg)/h], što uzrokuje manje krvarenja kod bolesnika podvrgnutih kateterizaciji u usporedbi s onima koji su dobili NFH plus inhibitor GP IIb/IIIa.
- Kod visokorizičnih nestabilnih bolesnika podvrgnutih PCI-u razmotrite primjenu IV antagonista GP IIb/IIIa [npr. tirofiban, 25 (μg/kg)/min doza zasićenja, zatim 0.15 (μg/kg)/min kroz najviše do 18 h; ili eptifibatid, 180 μg/kg odjednom, zatim 2.0 (μg/kg)/min kroz 72–96 h].
ANTI-ISHEMIJSKA TERAPIJA
- Nitroglicerin 0,3–0,6 mg sublingvalno ili bukalni sprej. Ako nelagoda u prsima traje i nakon tri doze primijenjene u razmaku od 5 minuta, razmotrite primjenu nitroglicerina IV (5–10 μg/min, zatim povećajte dozu za 10 μg/min svakih 3–5 min dok simptomi ne prestanu ili dok sistolički tlak ne bude <100 mmHg). Nemojte davati nitrate bolesnicima koji su nedavno primali inhibitore fosfodiesteraze-5 za erektilnu disfunkciju (npr. ne unutar 24 h od uzimanja sildenafila ili unutar 48 h od uzimanja tadalafila).
- Beta-blokatori (npr. metoprolol 25–50 mg PO svakih 6 sati) se daju dok se ne postigne srčana frekvencija od 50–60 otkucaja/min. U slučajevima kada su beta-blokatori kontraindicirani (npr. bronhospazam), razmotrite primjenu dugodjelujućeg verapamila ili diltiazema (Tbl. 166-1) ako kontraktilnost LK nije smanjena.
DODATNE PREPORUKE
- Primite bolesnika u jedinicu intenzivne skrbi radi kontinuiranog praćenja EKG-a; u početku strogo mirovanje u krevetu.
- Razmotrite primjenu morfijeva sulfata 2–5 mg IV svakih 5–30 min u slučaju tvrdokornih bolova/pritiska u prsima.
- Dodajte inhibitor HMG-CoA reduktaze (početno u visokoj dozi, npr. atorvastatin 80 mg dnevno) i razmotrite ACE inhibitor (Pogl. 119).
INVAZIVNA VS KONZERVATIVNA STRATEGIJA
Kod visokorizičnih bolesnika ( Tbl. 120-1 ), rana invazivna strategija (koronarografija unutar ~48 h, nakon koje slijedi perkutana intervencija ili CABG) poboljšava ishod. Kod bolesnika s nižim rizikom, koronarografija se može odgoditi, no treba je učiniti u slučaju ponovne spontane ishemije miokarda (angina ili devijacija ST-spojnice u mirovanju ili pri minimalnoj aktivnosti) ili ako je izazove ergometrija.
DUGOTRAJNO LIJEČENJE
- Naglasiti važnost prestanka pušenja, postizanja optimalne tjelesne težine, prehrane siromašne zasićenim i trans mastima, redovite tjelovježbe; ova se načela mogu pojačati poticanjem bolesnika na ulazak u program za kardijalnu rehabilitaciju.
- Nastaviti uzimati ASK (75–100 mg/d), antagonist receptora P2Y12 (klopidogrel, prasugrel ili tikagrelor), beta-blokator, visoke doze statina te ACE inhibitor ili blokator angiotenzinskih receptora (osobito ako je bolesnik hipertenzivan, ili dijabetičar, ili ako je ejekcijska frakcija LK smanjena).
SLIKA 120-1 Algoritam za procjenu i liječenje bolesnika kod kojih se sumnja na akutni koronarni sindrom. AKS = akutni koronarni sindrom; kTn =kardijalni troponin. (Prilagođeno i preneseno iz JL Anderson isur.: J Am Coll Cardiol 61:e179, 2013.)
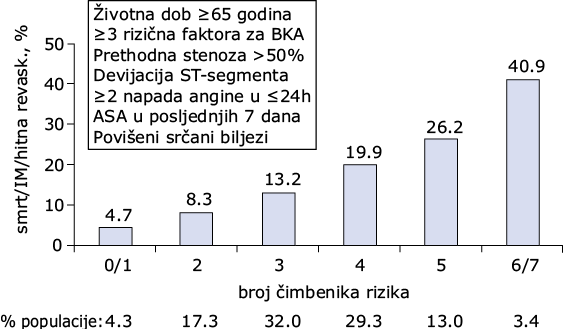
SLIKA 120-2 Procjena rizika na osnovu TIMI-a (engl. Thrombolysis in Myocardial Infarction) za nestabilnu anginu/NSTEMI. Količina navedenih svojstava korelira s rizikom od smrti, IM ili potrebom za hitnom revaskularizacijom tijekom 14 dana. (Modificirano i preneseno iz E Antman isur.: JAMA 284:835, 2000.)
|
TABLICA 120-1PREPORUKE PRVOGA REDA ZA PRIMJENU RANE INVAZIVNE STRATEGIJE
|
|
Ponavljajuća angina/ishemija u mirovanju ili pri minimalnom naporu unatoč anti-ishemičkoj terapiji
|
|
Povišena razina srčanog TnT ili TnI
|
|
Novonastala depresija ST-segmenta pri pregledu
|
|
Simptomi kongestivnog zatajenja srca, hropci ili mitralna regurgitacija koja se pogoršava
|
|
Pozitivna ergometrija
|
|
LVEF <0,40
|
|
Hemodinamska nestabilnost ili hipotenzija
|
|
Postojana (trajna) ventrikulska tahikardija
|
|
PCI unutar prethodnih 6 mjeseci ili prije CABG
|
|
Diabetes mellitus
|
|
Renalna disfunkcija
|
|
Visoki rizik
|
Opširnije vidi u Cannon CP, Braunwald E: Non-ST-Segment Elevation Acute Coronary Syndrome (Non-ST-Segment Elevation Myocardial Infarction and Unstable Angina), Pogl. 294, str. 1593, HPIM-19.