Urednik sekcije: prof. dr. sc. Milan Vrkljan, dr. med.
Prijevod: Davorka Herman Mahečić, dr. med.
Testisi stvaraju spermu i testosteron. Nedovoljna proizvodnja sperme može se pojaviti kao izolirani defekt ili u prisutnosti s androgenon deficijencijom što posljedično utječe i na spermatogenezu.
MANJAK ANDROGENA
Etiologija
Manjak androgena nastaje ili zbog insuficijencije testisa (primarni hipogonadizam) ili zbog poremećaja hipotalamusa i hipofize (sekundarni hipogonadizam).
Primarni hipogonadizam se potvrđuje niskom razinom testosterona i visokim razinama gonadotropnih hormona [luteinizirajućeg hormona (LH) i hormona koji stimulira folikule (FSH)]. Klinefelterov sindrom je najčešći uzrok (~1 na 1000 rođenih muškaraca), a nastaje zbog prisutnosti jednog ili više ekstra X kromosoma, najčešće 47, XXY kariotipa. Ostali genetski uzroci poremećaja razvoja testisa, biosinteze androgena ili djelovanja su vrlo rijetki. Stečeno primarno zatajenje testisa obično je posljedica virusnog orhitisa, često zbog zaušnjaka, ali može nastati i zbog traume, zračenja ili sistemskih bolesti kao što su amiloidoza, Hodgkinova bolest, anemija srpastih stanica ili granulomatozne bolesti. Zatajenje testisa može nastati kao dio poliglandularnog autoimunog zatajenja. Zatajenje testisa može se pojaviti i zbog malnutricije, AIDS-a, zatajenja bubrega, jetrene bolesti, miotonične distrofije, paraplegije i toksina kao što su olovo, alkohol, marihuana, heroin, metadon i citostatici. Spironolakton i ketokonazol blokiraju sintezu testosterona, a spironolakton i cimetidin djeluju kao antiandrogeni natječući se za vezna mjesta na androgenim receptorima.
Dijagnoza sekundarnog hipogonadizma postoji kad je ukupna razina i testosterona i gonadotropina u plazmi niska (hipogonadotropni hipogonadizam). Najčešći uzrok je Kallmanov sindrom koji nastaje zbog oštećenja sinteze i/ili oslobađanja luteotropnog hormona (LHRH) i odlikuje se niskom razinom LH i FSH te u nekih, anosmijom. Neki bolesnici imaju idiopatski urođeni manjak LHRH bez anosmije. U Cushingovu sindromu, kongenitalnoj adrenalnoj hiperplaziji, hemokromatozi i hiperprolaktinemiji (zbog adenoma hipofize ili lijekova kao što su fenotiazini) predstavlja stečeni oblik izoliranog hipogonadotrponog hipogonadizma. Ukoliko je hipofiza oštećena tumorom, infekcijom, traumom ili metastatskom bolešću razvija se hipogonadizam zajedno s poremećajima stvaranja drugih hormona hipofize Pogl. 168). Starenje je povezano s progresivnim padom stvaranja testosterona zbog promjene u osvini hipotalamus-hipofiza-testis.
Klinička slika
Pri uzimanju anamneze treba obratiti pažnju na razvojne stadije poput puberteta i ubrzanog rasta, kao i na događanja ovisna o androgenima poput jutarnjih erekcija, učestalosti i jačine seksualne želje i učestalosti masturbiranja ili spolnih odnosa. Pri fizikalnom pregledu obratiti pažnju na sekundarne spolne osobine kao što su rast dlaka na licu, prsima, u pazuhu i stidnoj regiji, ginekomastiju, veličinu testisa; visinu i tjelesne proporcije. Kod eunuhoidnog izgleda raspon ruku je za >2 cm veći od visine i ukazuje da je manjak androgena postojao prije zatvaranja epifiza. Normalna dužina testisa je 3,5–5,5 cm, što odgovara volumenu od 12–25 ml. Varikokela se može dijagnosticirati fizikalnim pregledom vena testisa dok pacijent stoji. Pacijenti s Klinefelterovim sindromom imaju male (1–2 ml) i tvrde testise.
Na manjak testosterona ukazuju simptomi i jutarnja razina ukupnog testosterona <10,4 nmol/L (<300 ng/dl). Ako je razina >12,1 nmol/L (>350 ng/dl) vjerojatno ne postoji manjak androgena. Ukoliko je razina između 6,9 i 12,1 nmol/L (200 i 350 ng/dl), potrebno je uz opetovano određivanje razine ukupnog testosterona odrediti i razinu slobodnog testosterona. Direktno mjerenje slobodnog testosterona može razotkriti manjak testosterona u muškaraca starije dobi i bolesnika s drugim kliničkim stanjima koja su povezana s promijenjenim razinama globulina koji vežu spolne hormone. Nakon utvrđivanja androgene deficijencije, potrebno je odrediti LH zbog razlučivanja primarnog (visok LH) od sekundarnom (nizak ili neprimjereno uredan LH) hipogonadizma. Muškarcima s primarnim hipogonadizmom nepoznata uzroka treba napraviti kariotip kako bi se isključio Klinefelterov sindrom. Bolesnicima sa sekundarnim hipogonadizmom treba odrediti razinu prolaktina i razmotriti MR područja hipotalamusa i hipofize. Ginekomastiju u odsutnosti androgene deficijencije potrebno je obraditi (Sl. 174-1).
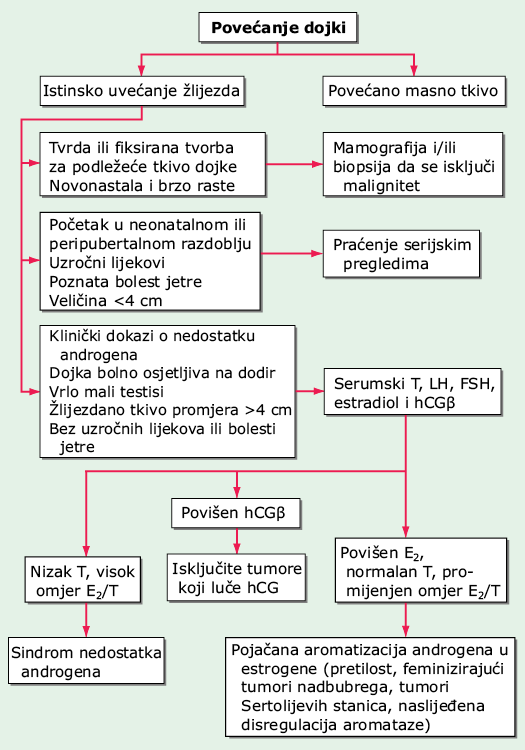
SLIKA 174-1 Dijagnostička obrada ginekomastije. E2 = 17β-estradiol; FSH = folikul stimulirajući hormon; hCGβ = humani korionski gonadotropin β; LH = luteinizirajući hormon; T = testosteron.
LIJEČENJE MANJAK ANDROGENA
Primjenom androgena se u hipogonadalnih muškaraca razvijaju normalne muške sekundarne osobine (brada, tjelesna dlakavost, vanjski spolni organi), spolni nagon i mišićno-somatski razvoj (hemoglobin, mišićna masa), ali ne i plodnost. Kod hipogonadizma koji je nastao prije puberteta preporučuje se davanje testosterona s postupnim povećanjem doze. Normalna se razina testosterona može postići svakodnevnim stavljanjem transdermalnih testosteronskih flastera (5–10 mg/dan) ili gela (50–100 mg/dan), parenteralnom primjenom dugodjelujućeg estera testosterona (100–200 mg testosteron enantata u jednotjednim do trotjednim intervalima) ili bukalnim tabletama testosterona (30 mg/dan). Prije početka terapije potrebno je odrediti hematokrit, a dozu je potrebno smanjiti kod Htc >54%. Kontraindikacije za nadoknadu androgena su rak prostate, teški simptomi opstrukcije donjeg urotrakta, bazalni hematokrit >50%, teška apneja u snu i kongestivno zatajenje srca IV stupnja. Terapiju gonadotropinina potrebno je davati samo kod indukcije fertiliteta.
MUŠKA NEPLODNOST
Etiologija
Muški hipogonadizam je odgovoran za oko 25% neplodnosti parova (parovi koji ne začnu nakon godinu dana spolnih odnosa bez kontracepcije). Poznati uzroci muške neplodnosti su primarni hipogonadizam (30–40%), poremećaji transporta sperme (10–20%) i sekundarni hipogonadizam (2%), dok je u oko polovice muškaraca uzrok neplodnosti nepoznat. Spermatogeneze je poremećena kad postoji manjak testosterona, ali vrijednosti testosterona mogu biti i uredne. Mikrodelecije i supstitucije Y kromosoma, virusni orhitis, tuberkuloza, spolno prenosive bolesti, zračenje, citostatici i prirodni toksini su također mogući uzroci izoliranog poremećaja spermatogeneze. Izolirana disfunkcija sjemenskih kanalića i oštećena spermatogeneza mogu nastati zbog promjene temperature testisa (varikokela), kriptorhizma, cistične fibroze ili sindroma nepokretnih cilija. Opstrukcija kod ejakulacije može biti kongenitalna (cistična fibroza, izloženost dietilstilbestrolu in utero ili idiopatska) ili stečena (vazektomija, slučajna ligatura vas deferensa ili opstrukcija epididimisa). Atletičari koji uzimaju androgene mogu time izazvati atrofiju testisa i mali broj spermija.
Klinička slika
Hipogonadizam može i ne mora biti prisutan. Veličina i konzistencija testisa može biti izmijenjena ili se može palpacijom utvrditi varikokela. Kad su sjemenski kanalići oštećeni prije puberteta testisi su mali (obično <12 ml) i tvrdi, dok su kod oštećenja nakon puberteta testisi mekani (jednom uvećana kapsula ne može se smanjiti na raniju veličinu). Osnovni dijagnostički test je analiza sperme. Za smanjenu plodnost je karakterističan broj spermija <13 milijuna/ml, pokretljivost <32% i <9% spermija normalne morfologije. Razinu testosterona treba izmjeriti ukoliko je broj spermija na opetovanim pregledima nizak ili ako postoji klinička slika hipogonadizma.
LIJEČENJE MUŠKA NEPLODNOST
Muškarci s primarnim hipogonadizmom povremeno imaju dobar odgovor na terapiju androgenima ukoliko su oštećenja sjemenskih kanalića minimalna, dok je kod sekundarnog hipogonadizma za postizanje plodnosti (fertilnosti) potrebno davati gonadotropine. Nakon kirurškog liječenja varikokele fertilnost se vraća u oko polovice bolesnika. Za muškarce s blagim ili umjerenim poremećajima kvalitete spermija postoji mogućnost in vitro oplodnje; intracitoplazmatska spermijska injekcija (ICSI) je veliki napredak za muškarce s teškim poremećajima kvalitete spermija.
EREKTILNA DISFUNKCIJA
Etiologija
Erektilna disfunkcija (ED) je nemogućnost postizanja erekcije, ejakulacije ili i jednog i drugog. Pogađa 10–25% sredovječnih i starijih muškaraca. Uzrokuju je tri osnovna mehanizma: (1.) nemogućnost postizanja erekcije (psihološki, endokrinološki ili neurogeni); (2.) nemogućnost punjenja (arterijska disfunkcija); ili (3.) nemogućnost zadržavanja odgovarajućeg volumena krvi u spolovilu (venookluzivna disfunkcija). U odraslih su u >80% slučajeva uzroci impotencije dijabetes, ateroskleroza i lijekovi. Najčešći uzrok ED je vaskulogeni; 35–75% muškaraca s dijabetesom ima ED zbog kombinacije vaskularnih i neuroloških komplikacija. Psihogeni uzroci se odnose na anksioznost zbog izvedbe, depresiju, probleme u vezi, seksualnu inhibiciju, anamnezu seksualnog zlostavljanja u djetinjstvu, i strah od trudnoće i spolno prenosivih bolesti. Među antihipertenzivima se najčešće spominju tijazidi i beta-blokatori. Estrogeni, agonisti LhRH, H2 antagonisti i spironolakton suprimiraju proizvodnju gonadotropina ili blokiraju učinke androgena. Antidepresivi i antipsihotici—posebno neuroleptici, triciklični antidepresivi i selektivni inhibitori ponovnog utoka serotonina—povezani su s poremećajima erekcije, ejakulacije, orgazma i seksualne želje. Rekreaciono uzimanje droga, uključujući alkohol, kokain i marihuanu, može također izazvati ED. Svaki poremećaj sakralnog dijela kralježnične moždine, senzornih živaca ili autonomnih živaca penisa može dovesti do impotencije.
Klinička slika
Muškarci sa spolnom disfunkcijom žale se na gubitak libida, nemogućnost postizanja ili održavanja erekcije, izostanak ejakulacije ili prijevremenu ejakulaciju i nemogućnost postizanja orgazma, ali vrlo često zbog nelagode ne spominju tu temu osim ako ih se specifično ne pita. Najprije se treba usredotočiti na nastanak simptoma, postojanje i trajanje parcijalnih erekcija i napredovanje ED. Psihosocijalna anamneza, libido, problemi u vezi, seksualna orijentacija i običaji trebaju biti dio kliničke procjene. Anamnestički podaci o noćnim ili ranojutarnjim erekcijama omogućavaju razlučivanje fiziološke od psihogene ED. Isto tako, treba otkriti relevantne rizične faktore poput dijabetesa, koronarne bolesti, dislipidemija, hipertenzije, bolesti perifernih krvnih žila, pušenja, alkoholizma te endokrinih ili neuroloških poremećaja. Od bolesnika treba saznati je li bio podvrgnut operacijama crijeva, mokraćnog mjehura, prostate ili krvnih žila. Nužan je temeljiti opći klinički pregled, a posebno pregled spolnih organa, pri čemu treba obratiti pažnju na malformacije penisa (Peyronieva bolest), veličinu testisa i ginekomastiju. Treba palpirati periferni puls i otkriti eventualne šumove. U neurološkom statusu ocijeniti tonus analnog sfinktera, perinealne senzacije i bulbokavernozni refleks. Izmjeriti testosteron i prolaktin u serumu. U nekim je slučajevima potrebno napraviti i penilnu arteriografiju, elektromiografiju ili sonografiju Dopplerom.
LIJEČENJE EREKTILNA DISFUNKCIJA
Prvi korak u liječenju treba pokušati liječenje pridruženih bolesti ili ukidanje odgovornih lijekova. Oralni inhibitori fosfodiesteraze-5 (sildenafil, tadalafil i vardenafil) pojačavaju erekciju nakon seksualne stimulacije, uz početak djelovanja nakon otprilike 60-120 min. Kontraindicirani su u muškaraca koji uzimaju nitrate u bilo kojem obliku, a treba ih izbjegavati u bolesnika s kongestivnim zatajenjem srca. Mogu biti učinkovite i naprave koje djeluju na principu vakuma i konstrikcije ili injekcija alprostadila u uretru ili kavernozno tijelo. Ugradnja penilnih proteza je rijetko indicirana.
Opširnije vidi u Bhasin S, Jameson JL: Disorders of the Testes and Male Reproductive System, Pogl. 411, str. 2357; Hall JE: The Female Reproductive System, Infertility, and Contraception, Pogl. 412, str. 2375; i McVary KT: Sexual Dysfunction, Pogl. 67, str. 324, u HPIM-19.