Urednica sekcije: prof. dr. sc. Diana Delić-Brkljačić, dr. med.
Prijevod: prof. dr. sc. Marko Boban, dr. med.
ZATAJENJE SRCA
Definicija
Abnormalnost srčane građe i/ili funkcije koja dovodi do kliničkih simptoma (npr. dispneje, umora) i znakova (npr. edema, hropaca), hospitalizacija, slabije kvalitete života i kraćeg trajanja života. Važno je utvrditi osnovni uzrok srčane bolesti i čimbenike koji izazivaju akutno kongestivno zatajenje srca (KZS).
Osnovna bolest srca
Uključuje (1.) stanja koja slabe sistoličku funkciju klijetki sa smanjenom istisnom (ejekcijskom) frakcijom (HFrEF; npr. bolest koronarnih arterija [BKA], dilatativne kardiomiopatije, valvularne bolesti, kongenitalne bolesti srca); i (2.) stanja zatajenja srca s očuvanom istisnom frakcijom (HFpEF; npr. restriktivna kardiomiopatija, hipertrofična kardiomiopatija, fibroza miokarda, bolesti endomiokarda), također nazvana dijastoličko zatajenje.
Akutni precipitirajući čimbenici
Tu se ubrajaju: (1.) povećani unos Na+, (2.) nedostatna zasićenost lijekovima protiv zatajenja srca, (3.) akutni IM (može biti i nijemi), (4.) pogoršanje hipertenzije, (5.) akutne aritmije, (6.) infekcije i/ili vrućica, (7.) plućna embolija, (8.) anemija, (9.) tireotoksikoza, (10.) trudnoća, (11.) akutni miokarditis ili infektivni endokarditis i (12.) neki lijekovi (npr. nesteroidni protuupalni lijekovi, verapamil).
Simptomi
Nastaju zbog neadekvatne perfuzije perifernih tkiva (umor) i povišenog intrakardijalnog tlaka punjenja (dispneja, ortopneja, paroksizmalna noćna dispneja, periferni edemi).
Fizikalni pregled
Distenzija jugularnih vena, S3 (u HFrEF/volumnom opterećenju), kongestija pluća (hropci, muklina nad pleuralnim izljevom), periferni edemi, hepatomegalija i ascites.
Kod pacijenata s HFpEF, često je čujan S4.
Laboratorij
RTG toraksa može otkriti kardiomegaliju, redistribuciju plućne cirkulacije, intersticijske edeme (Kerleyeve B linije), pleuralne izljeve. Sistolička i dijastolička disfunkcija mogu se odrediti ehokardiografijom s Dopplerom, a EF se može izračunati ili procijeniti. Štoviše, ehokardiografija može otkriti osnovnu valvularnu, perikardnu ili kongenitalnu bolest srca, kao i regionalne nenormalnosti gibanja srčane stijenke tipične za bolest koronarnih arterija. MR srca može biti vrijedna za procjenu građe, mase i volumena klijetki, a može pomoći utvrditi uzrok zatajenja srca (npr. bolest koronarnih arterija, amiloidoza, hemokromatoza). Mjerenjem moždanog natriuretskog peptida (engl. brain natriuretic peptide–BNP) ili prohormona NT-proBNP (engl. N-terminal pro-BNP) moguće je razlučiti srčane od plućnih uzroka dispneje (povećane vrijednosti kod zatajenja srca).
Stanja koja oponašaju KZS
Plućne bolesti: kronični bronhitis, emfizem i astma (Pogl. 129 i 131); obratite pozornost na stvaranje sputuma, patološke rendgenske promjene i testove plućne funkcije. Drugi uzroci perifernih edema: pretilost, varikozne vene i venska insuficijencija ne uzrokuju distenziju jugularnih vena. Edemi zbog disfunkcije bubrega često su udruženi s povišenom razinom kreatinina u serumu i patološkim nalazima u urinu (Pogl. 36).
LIJEČENJE ZATAJENJE SRCA
Ciljevi liječenja su simptomatsko olakšanje, prevencija neželjenog remodeliranja srca i produljenje života. Pregled terapijskih postupaka prikazuje Tbl. 124-1; važno je naglasiti kako ACE inhibitori i beta-blokatori predstavljaju temeljnu terapiju u bolesnika s HFrEF. Kada se pojave simptomi:
- Kontrolirajte prekomjernu retenciju tekućine: (1) Ograničenjem unosa natrija (eliminirati slanu hranu, npr. čips, mesne i konzervirane juhe, slaninu, dodatno soljenje hrane); zahtjevi su stroži (<2 g NaCl/dan) u poodmaklom KZS. Ako postoji dilucijska hiponatrijemija, ograničiti unos tekućine (<1000 ml/dan). (2.) Diuretici: diuretici Henleove petlje (npr. furosemid ili torsemid [Tbl. 124-2]) su najsnažniji, i za razliku od tiazida, ostaju učinkoviti kada je GF <25 ml/min. Kombinirajte diuretik Henleove petlje s tiazidom ili metolazonom zbog pojačanog učinka.
Tijekom akutne diuretske terapije cilj je postići gubitak tjelesne težine od 1–1,5 kg/dan (svakodnevno treba mjeriti tjelesnu težinu).
- ACE inhibitori (Tbl. 124-2): Preporučuju se kao standardna početna terapija za KZS. Produljuju život bolesnika sa simptomatskim KZS-om, odgađaju nastanka KZS-a u bolesnika sa asimptomatskom disfunkcijom LK i smanjuju smrtnost ako se uvedu odmah nakon IM. ACE inhibitori mogu dovesti do hipotenzije kod bolesnika s manjkom volumena (hipovolemijom), zato treba započeti s najnižim dozama (npr. kaptopril 6,25 mg PO 3×/dan). Ako bolesnik ne podnosi ACE inhibitor (npr. zbog kašlja, angioedema), zamjena može biti blokator angiotenzinskih receptora (ARB) (Tbl. 124-2). Kod bolesnika koji razviju hiperkalijemiju ili renalnu insuficijenciju na ACE inhibitor, kao zamjenu uzmite u obzir hidralazin i oralni nitrat.
- Beta-blokatori (Tbl. 124-2) primijenjeni u vrlo niskim dozama koje se postupno povećavaju, poboljšavaju simptome i produljuju život bolesnicima sa zatajenjem srca i smanjenom EF <40%. Počnite s niskim dozama i postupno ih povećavajte [npr. karvedilol 3.125 mg 2×/dan, dozu udvostručiti svaka 2 tjedna do granice podnošenja, tj. do najviše 25 mg 2×/dan (za tjelesnu težinu <85 kg) ili 50 mg 2×/dan (za tjelesnu težinu >85 kg).
- Antagonisti aldosterona (spironolakton ili eplerenon [Tbl. 124-2]), dodani standardnoj terapiji u bolesnika s uznapredovalim zatajenjem srca smanjuju smrtnost. Primjenu takve terapije treba razmotriti u bolesnika sa simptomima zatajenja srca NYHA klase II-IV i LVEF ≤35%. Treba biti oprezan kada se daju zajedno s ACE inhibitorom ili ARB-om kako bi se izbjegla hiperkalijemija.
- Digoksinmože biti koristan kod zatajenja srca zbog (1.) značajne sistoličke disfunkcije (dilatacija LK, niska EF, S3) i (2.) zbog zatajenja srca udruženog s fibrilacijom atrija i brzim ventrikulskim odgovorom. Za razliku od ACE inhibitora i beta-blokatora, digoksin ne produljuje život bolesnika sa ZS-om, ali smanjuje broj rehospitalizacija. Nije indiciran kod KZS nastalom zbog bolesti perikarda, restriktivne kardiomiopatije ili mitralne stenoze (osim ukoliko postoji AF). Digoksin je kontraindiciran kod hipertrofične kardiomiopatije i kod bolesnika s blokom AV provođenja.
– Doziranje digoksina: doza zasićenja se postiže kroz 24 h (0,5 mg PO/IV, nakon čega se daje 0,25 mg svakih 6 h dok se ne dostigne ukupno 1,0–1,5 mg). Kasnije doziranje (0,125–0,25 mg dnevno) ovisi o dobi, težini i bubrežnoj funkciji, a može se odrediti mjerenjem koncentracije digoksina u serumu (terapijska koncentracija <1.0 ng/ml).
– Intoksikaciju digitalisom može potaknuti hipokalijemija, hipoksemija, hiperkalcijemija, hipomagnezijemija, hipotireoza ili ishemija miokarda. Rani znakovi intoksikacije su anoreksija, mučnina i pospanost. Srčani znaci intoksikacije mogu biti ventrikulske i supraventrikulske ekstrasistole, ventrikulska tahikardija i fibrilacija; atrijska tahikardija s blokom; sinusni arest i sinoatrijalni blok; svi stupnjevi AV bloka. Kronična intoksikacija digitalisom može uzrokovati kaheksiju, ginekomastiju, žutu boju slike ili smetenost. Na prvi znak intoksikacije digitalisom potrebno je prekinuti uzimanje lijeka; održavati koncentraciju serumskog K+ između 4,0 i 5,0 mmol/L. Bradiaritmije i AV blok mogu se otkloniti atropinom (0,6 mg IV); inače, može biti potreban privremeni elektrostimulator srca. Ventrikulske aritmije izazvane digitalisom liječe se lidokainom. Antidigoksinska antitijela koriste se kod izrazito pretjeranog predoziranja.
- Kombinacija oralnih vazodilatatora hidralazina (10–75 mg 3×/dan) i izosorbid dinitrata (10–40 mg 3×/dan) može biti od koristi za kroničnu primjenu kod bolesnika koji ne podnose ACE inhibitore i ARB, a također je korisna kao dio standardne terapije, zajedno sa ACE inhibitorom i beta-blokatorom, kod Afroamerikanaca sa zatajenjem srca skupine NYHA II–IV.
- Ivabradin, inhibitor If struje sinoatrijskog čvora, smanjuje broj hospitalizacija i kardiovaskularnih neželjenih ishoda kod zatajenja srca i nedavno je odobren u tu svrhu. To je lijek druge linije koji se može propisati (počevši sa 2.5–5.0 mg oralno dvaput dnevno) bolesnicima s ejekcijskom frakcijom lijeve klijetke (LVEF) ≤35%, u sinusnom ritmu s frekvencijom srca >70 otkucaja/min, koji već primaju maksimalno podnošljivu dozu beta-blokatora ili imaju kontraindikaciju za primjenu beta-blokatora.
- Kod bolesnijih, hospitaliziranih pacijenata, primjena IV vazodilatatora (Tbl. 124-3) često je nužna. Nitroprusid je snažan miješani vazodilatator za bolesnike s izrazito povišenim sistemskim vaskularnim otporom. Metabolizira se do tiocijanata, a zatim izlučuje bubrezima. Kako bi se izbjegla toksičnost tiocijanata (konvulzije, promijenjeno duševno stanje, mučnina) treba pratiti koncentraciju tiocijanata u bolesnika sa zatajenjem bubrega i u slučaju kad se nitroprusid primjenjuje >2 dana. IV nesiritid (Tbl. 1 24-3), pročišćeni pripravak BNP-a, je vazodilatator koji smanjuje plućni okluzivni kapilarni tlak u bolesnika s akutnom dekompenzacijom u sklopu zatajenja srca, ali ima neutralne učinke na mortalitet ili osjećaj dispneje. Treba ga uzeti u obzir samo kod bolesnika s tvrdokornim (refraktornim) zatajenjem srca.
- IV inotropni lijekovi (vidi Tbl. 124-3) primjenjuju se kod hospitaliziranih bolesnika s tvrdokornim simptomima ili sa akutnim pogoršanjem KZS-a radi povećanja minutnog volumena. Kontraindicirani su kod hipertrofične kardiomiopatije. Dobutamin povećava minutni volumen srca bez značajne periferne vazokonstrikcije ili tahikardije. Dopamin u niskoj dozi [1–5 (μg/kg)/min] pobuđuje diurezu; pri višim dozama [5–10 (μg/kg)/min] prevladavaju pozitivni inotropni učinci; periferna vazokonstrikcija javlja se kod doza >10 (μg/kg)/min. Milrinon (0.1–0.75 [μg/ kg]/min, nakon udarne doze od 50 μg/kg) je nesimpatikusni pripravak s pozitivnim inotropnim učinkom i vazodilatator. Vazodilatatori i inotropni lijekovi mogu se koristiti zajedno zbog sinergističkog učinka.
- Početni terapijski pristup kod akutnog dekompenziranog zatajenja srca može se osloniti na hemodinamski profil bolesnika (Sl. 124-1) koji počiva na kliničkom pregledu i, po potrebi, na invazivnom praćenju hemodinamike:
– Profil A “Toplo i suho”: Simptomi nastaju zbog drugih stanja, a ne uslijed zatajenja srca (npr. akutna ishemija). Liječiti osnovno stanje (uzrok).
– Profil B “Toplo i vlažno”: Liječiti diureticima i vazodilatatorima.
– Profil C “Hladno i vlažno”: Liječiti IV vazodilatatorima i inotropnim lijekovima.
– Profil L “Hladno i suho”: Ako je utvrđen niski tlak punjenja (plućni okluzivni tlak, engl. PCW <12 mmHg), razmotriti nadoknadu volumena.
- Razmotrite profilaktičku ugradnju implantabilnog kardioverter defibrilatora (engl. ICD) bolesnicima s kroničnim zatajivanjem srca razreda NYHA II–III i LVEF <35%. Bolesnici s LVEF <35%, refraktornim KZS-om (razred NYHA III–IV) i trajanjem QRS kompleksa >120 ms mogu biti kandidati za biventrikulsku elektrostimulaciju (kardijalna resinkronizacija), u pravilu zajedno s ICD-om. Bolesnici s teškim zatajenjem srca i vrlo ograničenom, kratkotrajnom očekivanom duljinom života, a koji zadovoljavaju striktne kriterije, mogu biti kandidati za transplantaciju srca ili za dugotrajnu mehaničku potporu cirkulaciji (HPIM-19, Pogl. 281, str. 1516).
- Bolesnici s pretežito dijastoličkim zatajivanjem srca liječe se ograničavanjem unosa soli i diureticima. Beta-blokatori i ACE inhibitori mogu biti od dodatne koristi jer oslabljuju prekomjerenu neurohormonsku aktivaciju.
COR PULMONALE
Proširenje DK i/ili oštećenje funkcije DK koje je posljedica primarne plućne bolesti; dovodi do dilatacije i hipertrofije desne klijetke, te naposljetku do njenog zatajenja. Etiologija:
- Bolest plućnog parenhima ili dišnih putova koja dovodi do hipoksemične vazokonstrikcije: npr. kronična opstruktivna plućna bolest (KOPB), bolesti plućnog intersticija, bronhiektazije, cistična fibroza (Pogl.131 i 134).
- Bolesti krvnih žila pluća: npr. recidivirajuće plućne embolije, plućna arterijska hipertenzija (PAH) (Pogl. 127), vaskulitis, anemija srpastih stanica.
- Nedostatna mehanika ventilacije (kronična hipoventilacija). Kifoskolioza, neuromuskularni poremećaji, značajna gojaznost (adipozitet), apneja u snu (Pogl. 137).
Simptomi
Ovise o osnovnom poremećaju, ali uključuju dispneju, kašalj, umor i stvaranje sputuma (bolesti parenhima).
Fizikalni pregled
Tahipneja, pulsacije desne klijetke uzduž lijevog ruba sternuma, glasan P2, desnostrani S4; cijanoza i batičasti prsti kasni su nalazi. Ako se razvije zatajenje desne klijetke dolazi do povišenog jugularnog venskog tlaka, hepatomegalije s ascitesom, edema stopala; često se čuje šum trikuspidne regurgitacije.
EKG
Hipertrofija desne klijetke i proširenje desne pretklijetke (Pogl. 111); uobičajene su tahiaritmije.
Radiološke pretrage
RTG toraksa pokazuje proširenje desne klijetke i plućne arterije; ako je prisutna PAH, vidljive su grane plućne arterije koje postepeno nestaju u parenhimu. CT toraksa otkriva emfizem, bolest plućnog intersticija i akutnu plućnu emboliju; V/Q scintigrafija je pouzdanija za dijagnosticiranje kroničnih tromboembolizama. Testovi plućne funkcije i plinske analize arterijske krvi karakteristični su za intrinzičnu plućnu bolest.
Ehokardiografija
Hipertrofija DK; funkcija lijeve klijetke je obično normalna. Sistolički tlak u DK može se procijeniti mjerenjem regurgitacijskog protoka na trikuspidnoj valvuli pomoću Dopplera. Ukoliko snimanje otežava zrak u rastegnutim plućima, volumen DK i debljina stijenke mogu se procijeniti pomoću MR.
Kateterizacija desnog srca
Može potvrditi plućnu hipertenziju i isključiti zatajenje lijevog srca kao uzrok.
LIJEČENJE COR PULMONALE
Cilj je liječiti osnovnu plućnu bolest, a uz to u terapiju uključiti bronhodilatatore, antibiotike kisik i neinvazivnu mehaničku ventilaciju. Za bolesnike s PAH-om, terapija plućnim vazodilatatorom može biti korisna za smanjenje tlačnog opterećenja DK (Pogl. 127). Vidi Pogl. 133 za specifično liječenje plućne embolije.
Ako postoji zatajenje DK, terapija treba biti istovjetna onoj za ZS; prehrana s niskim sadržajem natrija i diuretici; digoksin treba primijeniti oprezno (toksičnost je povećana zbog hipoksemije, hiperkapnije, acidoze). Diuretike petlje treba također primjenjivati oprezno radi sprječavanja značajne metaboličke alkaloze koja ometa funkciju centra za disanje.
TABLICA 124-1 TERAPIJA ZA KRONIČNO ZATAJENJE SRCA
|
|
1. Opće mjere
a. Ograničiti unos soli
b. Izbjegavati NSAR
c. Cijepljenje protiv gripe i pneumokokne pneumonije
2. Diuretici
a. Davati ih bolesnicima s prekomjernim volumenom radi postizanja normalnog jugularnog venskog tlaka i ublažavanja edema
b. Svakodnevno vagati bolesnike radi prilagodbe doze
c. Bolesnicima koji ne reagiraju na diuretsku terapiju, dajte diuretike IV ili primijenite zajedno 2 diuretika (npr. furosemid plus metolazon)
3. ACE inhibitor ili blokator angiotenzinskih receptora
a. Dajte svim bolesnicima sa sistoličkim zatajenjem LV ili asimptomatskom disfunkcijom LV
b. Kontraindikacije: serumski K+ >5.5, uznapredovalo zatajenje bubrega (npr. kreatinin >3 mg/dl), obostrana stenoza renalnih arterija, trudnoća
4. Beta-blokatori
a. Za bolesnike sa simptomatskim ili asimptomatskim zatajivanjem srca i EF lijeve klijetke <40%, zajedno s ACE inhibitorom i diureticima
b. Kontraindikacije: bronhospazam, simptomatska bradikardija ili uznapredovali srčani blok, nestabilno zatajenje srca
5. Aldosteronski antagonist
a. Razmotri kod zatajenja srca funkcijskog razreda II-IV i EF lijeve klijetke <35%
b. Izbjegavajte ako je K+ >5,0 ili kreatinin >2,5 mg/dl
6. Digitalis
a. Digitalis se dodaje bolesnicima sa sistoličkim zatajenjem srca i trajno izraženim simptomima (osobito ako postoji fibrilacija atrija) uz ACE inhibitor, diuretike, beta-blokator
7. Ostale mjere
a. Razmisli o kombinaciji hidralazina i oralnog nitrata ako bolesnik ne podnosi ACE inhibitor/blokator angiotenzinskih receptora
b. Razmotri ivabardin kada je EF lijeve klijetke <35%, ako je u sinusnom ritmu, frekvencija >70, već na maksimalno podnošljivoj dozi beta-blokatora, ili ako su beta-blokatori kontraindicirani
c. Razmotri ventrikulsku resinkronizaciju (biventrikulski elektrostimulator srca) kod bolesnika s funkcijskim razredom III ili IV zatajenja srca, EF lijeve klijetke <35% i QRS >120 ms
d. Razmotri implantaciju kardioverter-defibrilatora kod bolesnika s funkcijskim razredom II-III zatajenja srca i ejekcijskom frakcijom <35%
|
TABLICA 124-2 LIJEKOVI ZA KRONIČNO ZATAJENJE SRCA SA SMANJENOM EJEKCIJSKOM FRAKCIJOM (EF)
|
|
|
Početna doza
|
Maksimalna doza
|
|
Diuretici
|
|
Furosemid
|
20–40 mg qd ili bid
|
400 mg/d
|
|
Torsemid
|
10–20 mg qd ili bid
|
200 mg/d
|
|
Bumetanid
|
0.5–1.0 mg qd ili bid
|
10 mg/d
|
|
Hidroklorotiazid
|
25 mg qd
|
100 mg/d
|
|
Metolazon
|
2.5–5.0 mg qd ili bid
|
20 mg/d
|
|
Inhibitori konvertaze angiotenzina (ACE inhibitori)
|
|
Kaptopril
|
6.25 mg tid
|
50 mg tid
|
|
Enalapril
|
2.5 mg bid
|
10–20 mg bid
|
|
Lizinopril
|
2.5–5.0 mg qd
|
20–40 mg qd
|
|
Ramipril
|
1.25–2.5 mg bid
|
2.5–5 mg bid
|
|
Trandolapril
|
0.5 mg qd
|
4 mg qd
|
|
Blokatori angiotenzinskih receptora
|
|
Valsartan
|
40 mg bid
|
160 mg bid
|
|
Kandesartan
|
4 mg qd
|
32 mg qd
|
|
Losartan
|
25–50 mg qd
|
150 mg qd
|
|
Blokatori β-receptora (beta-blokatori)
|
|
Karvedilol
|
3.125 mg bid
|
25–50 mg bid
|
|
Bisoprolol
|
1.25 mg qd
|
10 mg qd
|
|
Metoprolol sukcinat CR
|
12.5–25 mg qd
|
200 mg qd
|
|
Aldosteronski antagonisti
|
|
Spironolakton
|
12.5–25 mg qd
|
25–50 mg qd
|
|
Eplerenon
|
25 mg qd
|
50 mg qd
|
|
Dodatne terapije
|
|
Kombinacija hidralazin/izosorbid dinitrat
|
10–25 mg/10 mg tid
|
75 mg/40 mg tid
|
|
Fiksna doza hidralazin/izosorbid dinitrat
|
37.5 mg/20 mg (jedna tbl.) tid
|
75 mg/40 mg (dvije tbl.) tid
|
|
Digoksin
|
0.125 mg qd
|
Ovisno o bubrežnoj funkciji i koncentraciji u serumu
|
TABLICA 124-3 LIJEKOVI ZA AKUTNO ZATAJENJE SRCA
|
|
|
Početna doza
|
Maksimalna doza
|
|
Vazodilatatori
|
|
Nitroglicerin
|
20 μg/min
|
40–400 μg/min
|
|
Nitroprusid
|
10 μg/min
|
do 5 μg/kg/min
|
|
Nesiritid
|
Odjednom 2 μg/kg
|
0.01 μg/kg u mina
|
|
Inotropi
|
|
Dobutamin
|
1–2 μg/kg u min
|
2–20 μg/kg u min
|
|
Milrinon
|
Odjednom 50 μg/kg polako kroz 10 min
|
0.1–0.75 μg/kg u min
|
|
Dopamin
|
1–2 μg/kg u min
|
2–4 μg/kg u min
|
|
Levosimendan
|
Odjednom 6–12 μg/kg kroz 10 min
|
0.1–0.2 μg/kg u mina
|
|
a Odobrena izvan SAD-a za liječenje akutnog zatajenja srca.
|
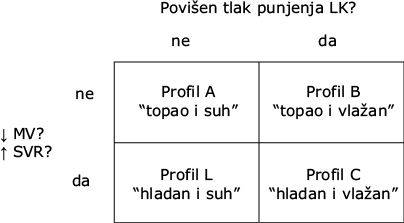
SLIKA 124-1 Hemodinamički profili u bolesnika sa akutnim zatajenjem srca. MV = minutni volumen; LK = lijeva klijetka; SVR = sistemska vaskularna rezistencija. (Preneseno i prerađeno iz Grady i sur.: Circulation 102:2443, 2000.)
Opširnije vidi u Mann DL, Chakinala M: Heart Failure: Pathophysiology and Diagnosis, Pogl. 279, str. 1500, i Mehra MR: Heart Failure: Management, Pogl. 280, str. 1507, HPIM-19.